VIRUS CHIKUNGUNYA
La infección por el virus
Chikungunya (CHIKV) es una enfermedad viral endémica en países del sudeste de
Asia, África y Oceanía, mientras que representa una enfermedad emergente para
la región de las Américas. El virus chikungunya (CHIKV), es un virus ARN monocatenario
que pertenece al género Alfavirus de la familia togaviridae, produce una
enfermedad febril aguda que se transmite al hombre por la picadura de un vector
-mosquito del género Aedes, especies aegypti y albopictus, las mismas especies
involucradas en la transmisión del virus del dengue. La especie Aedes Aegypti
está confinada a las zonas tropicales y subtropicales, mientras que la especie
Aedes albopictus está presente en regiones templadas e incluso templadas-frías
Investigaciones recientes, señalan
que el virus ha sufrido una mutación en un gen de la envoltura viral llamado E1
(E1-Alanina226Valina) que lo ha hecho susceptible a ser transmitido por el
vector Aedes albopictus (mosquito tigre asiático), el cual es un mosquito más
agresivo, activo a lo largo del día y con una vida media más larga.
En comparación con Ae. aegypti,
la especie Ae. Albopictus prospera en una variedad más amplia de acumulaciones
de agua que le sirven de criaderos, tales como cáscaras de coco, vainas de
cacao, huecos de árboles, charcos en rocas, además de depósitos artificiales
tales como neumáticos de vehículos o platos bajo macetas. Esta diversidad de
hábitats explica la abundancia de Ae. albopictus en zonas rurales y
periurbanas, así como en parques urbanos sombreados. Por otra parte, Ae.
aegypti está más estrechamente asociado a las viviendas y tiene criaderos en
espacios interiores, por ejemplo en floreros, recipientes de agua y tanques de
agua en baños, además de los mismos hábitats exteriores artificiales que Ae. albopictus.
Dada la amplia distribución de
estos vectores en las Américas, toda la región es susceptible a la invasión y
la diseminación del virus. Durante los períodos epidémicos, el principal
reservorio es el hombre. En los periodos interepidémicos se identificaron como
reservorios primates no humanos, roedores, aves y mamíferos pequeños. Estos
mosquitos, suelen picar durante todo el periodo diurno, aunque su actividad
puede ser máxima por la mañana y al final de la tarde. Ambas especies pican al
aire libre, pero Ae. aegypti también puede hacerlo en ambientes interiores.
Durante la fase virémica el humano es
un reservorio del CHIKV (primeros 5 días de inicio de los síntomas). Los
mosquitos adquieren el virus a partir de un huésped virémico y a los 10 días puede
transmitirlo a una persona susceptible. Una vez que la persona es inoculada con
el virus, la enfermedad comprende tres etapas: aguda, subaguda y crónica y,
tiene un periodo de incubación de entre 3 a 7 días (rango: 1-12 días). En la
fase aguda (3 a 10 días) hay un inicio súbito de los síntomas: fiebre (por lo
general ≥ 39°C), artralgia grave, cefalea, lumbalgia, náuseas, mialgias,
vómitos, exantema y conjuntivitis, sintomatología que es muy similar a la que
presenta el dengue. La artritis presenta un patrón poliarticular simétrico y
distal, con o sin patrón migratorio, que involucra manos, carpos y tobillos.
Menos frecuentemente, afecta a codos, rodillas, hombros, caderas y también
temporomandibulares.
El eritema aparece generalmente
entre dos a cinco días después del inicio de la fiebre en aproximadamente la
mitad de los pacientes. Es típicamente maculopapular e incluye tronco y
extremidades, puede afectar palmas, plantas y rostro. La erupción cutánea
también puede presentarse como un eritema difuso que palidece con la presión.
En los niños pequeños, las lesiones vesiculobulosas son las manifestaciones
cutáneas más comunes. Cabe destacar, que no se observan hallazgos hematológicos
patognomónicos significativos en las infecciones por CHIKV. Los hallazgos de
laboratorio anormales pueden incluir ligera trombocitopenia (>100,000/mm3),
leucopenia, linfopenia y pruebas de función hepática elevadas. La velocidad de
sedimentación globular y la proteína C reactiva están generalmente elevadas.
En la fase subaguda (2 a 3 meses
postinfección) los pacientes continúan con poliartritis distal, el dolor se
exacerba en las articulaciones donde se tenían lesiones previas y se presenta
tenosinovitis hipertrófica subaguda en muñecas y tobillos. La fase crónica se
presenta después de tres meses postinfección y puede persistir entre 18 meses y
3 años, con artralgias, fatiga y depresión
La presentación clínica varía
con la edad, siendo más frecuentes las complicaciones y las formas graves en
niños menores de 1 año, en adultos mayores de 65 años con enfermedades crónicas
(diabetes, hipertensión, etc.) y en mujeres embarazadas. En la mayoría de las
infecciones por CHIKV que ocurren durante el embarazo, el virus no se transmite
al feto. El riesgo más alto de transmisión es cuando la mujer está infectada en
el periodo intraparto, momento en el que la tasa de transmisión vertical puede
alcanzar un 49%. La cesárea no parece prevenir esta transmisión. Los niños
generalmente nacen asintomáticos y pueden desarrollar fiebre, pérdida del
apetito, dolor, edema periférico; diversas manifestaciones de la piel (erupción
maculopapular, vesículas o bulas). Aquellos que se infectan en el periodo
intraparto también pueden desarrollar enfermedad neurológica
(meningoencefalitis, lesiones de la sustancia blanca, edema cerebral y
hemorragia intracraneana), síntomas hemorrágicos y enfermedad del miocardio
La enfermedad rara vez puede
causar la muerte, entre las principales complicaciones asociadas a CHIKV se
describen falla respiratoria, descompensación cardiovascular,
meningoencefalitis, hepatitis aguda y manifestaciones cutáneas graves
(descamación y lesiones bullosas).
Entre los grupos de riesgo grave se
encuentran:
a) neonatos (de madres
virémicas con o sin síntomas) durante el parto o en los últimos 4 días antes
del parto
b) menores de 1 año
c) mayores de 65 años
d) personas con comorbilidad
(diabetes, hipertensión, insuficiencia renal crónica, o enfermedades
cardiovasculares, así como personas que viven con el VIH-SIDA, tuberculosis,
pacientes con cáncer, o con enfermedades hematológicas).
Se han descrito casos atípicos
(alrededor del 0.3% de los casos) con manifestaciones clínicas específicas a
nivel neurológico (meningoencefalitis, encefalopatía, convulsiones, síndrome de
Guillaín-Barré, síndrome cerebeloso, paresia, parálisis, neuropatía), ocular
(neuritis óptica, iridociclitis, epiescleritis, retinitis, uveítis),
cardiovascular (miocarditis, pericarditis, insuficiencia cardíaca, arritmias,
inestabilidad hemodinámica), dermatológico (hiperpigmentación fotosensible,
úlceras intertriginosas similares a úlceras aftosas, dermatosis
vesiculobulosas) y otros (discrasias sangrantes, neumonía, insuficiencia
respiratoria, hepatitis, pancreatitis, síndrome de secreción inadecuada de
hormona antidiurética (SIADH) e hipoadrenalismo.
El diagnóstico de la infección
por CHIKV, es clínico, de laboratorio y epidemiológico. En la actualidad, se
utilizan principalmente tres tipos de pruebas diagnósticas: serología (método
indirecto), el aislamiento viral y la reacción en cadena de la polimerasa con
transcriptasa reversa (RT-PCR), denominados métodos directos. La detección del
anticuerpo IgM, es detectable 5 días posterior al inicio de la fiebre y puede
persistir hasta 3 a 6 meses, mientras que el isotipo IgG es detectable de 10 a
14 días. Cabe destacar, que el aislamiento viral es la prueba diagnóstica
estándar de oro
En México, el diagnostico se
realiza en casos con cuadro clínico y muestras de suero en dos escenarios:
a) dentro de los primeros cinco
días de inicio del cuadro se analizarán mediante pruebas moleculares RT-PCR en
tiempo real
b) a partir del 6º hasta el 12º
día se analizarán mediante pruebas serológicas (ELISA IgM).
En las zonas donde no se ha
identificado la circulación del virus de Chikungunya, los casos que tengan
cuadro clínico sospechoso de CHIK se tomará muestra al 100% de los casos (las
muestras que no cumplan con esta criterio no serán procesadas). Una vez identificada
la circulación del virus se procederá a muestrear solamente el 5% de los casos
sospechosos de CHIK.
El diagnóstico diferencial de
CHIK, debe tener en cuenta las características epidemiológicas como lugar de
residencia, historia de viajes y exposición. Clínicamente es difícil su
diferenciación con dengue, sin embargo en la infección por CHIKV el dolor es
mucho más intenso y localizado en las articulaciones y tendones, y en algunos
casos puede ser incapacitante. Es importante destacar, que ambas enfermedades
son transmitidas por el mismo vector, tienen manifestaciones clínicas similares
e incluso pueden ocurrir al mismo tiempo en un mismo paciente. Es fundamental,
distinguir la infección por el virus CHIK del dengue, que puede tener una
evolución más tórpida, ocasionando inclusive la muerte. En CHIK, rara vez se
observa choque o hemorragia grave; el inicio es más agudo y la duración de la
fiebre es mucho menor. En la enfermedad CHIK la erupción maculopapular también
es más frecuente que en el dengue. Si bien en ambas enfermedades los pacientes
pueden padecer mialgias y artralgias, el dolor articular es más intenso y
localizado en CHIK. Otras enfermedades a considerar en el diagnóstico
diferencial son leptospirosis, malaria, enfermedades exantemáticas de la
infancia, primoinfección por VIH, mononucleosis infecciosa, artritis idiopática
juvenil y artritis postinfecciosa
El tratamiento de la fiebre por
chikungunya es fundamentalmente sintomático. No existe un tratamiento
farmacológico antiviral específico para la CHIK. Se recomienda el tratamiento
sintomático luego de excluir enfermedades más graves tales como malaria, dengue
e infecciones bacterianas. Se debe ser cauto en el uso de esteroides dado el
riesgo de reactivación de las manifestaciones reumatológicas tras su retiro,
evitar el uso de ácido acetilsalicílico por riesgo para el desarrollo de
síndrome de Reye en niños menores de 12 años y realizar la identificación
oportuna de las formas atípicas y graves. En el paciente con enfermedad
subaguda y crónica, si bien la recuperación es el resultado esperado, el
período de convalecencia puede ser prolongado (en ocasiones hasta un año o más)
y el dolor articular persistente puede requerir tratamiento analgésico,
incluyendo terapia antiinflamatoria prolongada. La respuesta al tratamiento
sintomático es lenta, presentando una elevada tendencia a la recurrencia y
cronicidad a nivel articular. Se ha sugerido que la cloroquina, al ser capaz de
reducir la replicación viral, podría ser eficaz en la profilaxis y el tratamiento
de la etapa temprana de la enfermedad, no habiéndose demostrado su eficacia en
la fase crónica
La infección por el virus CHIK
es una enfermedad febril, causada por un alfavirus ARN de la familia
togaviridae. Se transmite al hombre por un vector: el mosquito del género
Aedes, especies A. aegypti y A. albopictus. Afecta a todos los grupos de edad y
de ambos sexos. Representa una enfermedad endémica en paises del sudeste de
Asia, África y Oceanía, mientras que constituye una enfermedad emergente en
América. Se manifiesta de forma aguda con fiebre, rash cutáneo y poliartritis.
La mortalidad es baja, pero un porcentaje elevado de enfermos desarrollan una
fase crónica definida por poliartritis persistente durante meses e incluso
años.
Neonatos, adultos y
El mosquito adquiere el virus a partir
de un huesped viremico y después de un periodo de incubacion promedio
extrínseco de 10 dias, el mosquito puede transmitir el virus a un huesped
susceptible. En los humanos picados por un mosquito infectado, los sintomas de
enfermedad aparecen generalmente despues de un periodo de incubacion intrínseco
de tres a siete dias (rango: 1−12 dias). Los hallazgos de una revisión
sistemática, señalan que el período de incubación de esta enfermedad, es de
tres días
El CHIKV puede causar
enfermedad aguda, subaguda y crónica. El período agudo de la enfermedad (7 a 10
días), coincide con la máxima viremia (la carga viral puede alcanzar
rápidamente hasta 109 copias de genoma viral por mililitro de sangre).
Los signos y síntomas agudos
por la infección del CHIKV usualmente se resuelven dentro 7 a 14 días. Poco
después del inicio de la fiebre, se presentan mialgias y artralgias intensas
que limitan los cambios de postura en el paciente. En términos generales, la
fiebre usualmente dura una semana (90% de los casos) y las mialgias entre 7 a
10 días (90% de los casos). (ver cuadro 2)
Las manifestaciones articulares
en la fase aguda de la enfermedad se caracterizan por un patrón poliarticular
simétrico y distal (pueden durar de semanas a meses, en el 95% de los casos).
El dolor articular es de intensidad variable y ocurre con mayor frecuencia en
manos, muñecas, codos, rodillas, tobillos y pies Con menor frecuencia involucra
hombros, cadera y articulación temporomandibular.
La artralgia/artritis crónica
es variable, se ha descrito como migratoria y no migratoria, mientras que el
dolor articular puede ser constante e intermitente. La proporción de
articulaciones afectadas disminuye con el tiempo, siendo del 88 - 100% durante
las primeras 6 semanas después de la infección y se reduce al 12% entre los 3-5
años.
Otros síntomas que pueden
aparecer en la fase aguda y crónica de la enfermedad son: dolor axial, fenómeno
de Raynaud y astenia. Generalmente, todos los signos y síntomas agudos se
resuelven dentro de los 14 días, pero la artritis/artralgia puede persistir
entre meses y años.
El exantema aparece entre dos y
cinco días, después del inicio de la fiebre, en aproximadamente el 35 - 50% de
los pacientes. Es típicamente maculopapular en tronco y extremidades; puede
afectar palmas, plantas y cara. La erupción cutánea también puede presentarse
como un eritema difuso que palidece con la presión. En ocasiones, también puede
aparecer edema facial y dermatitis ampollosa sobre todo en niños.
Entre las manifestaciones
oculares se describen uveítis anterior, uveítis posterior y vasculitis
retiniana de curso benigno con resolución entre 6 y 8 semanas. Otras
manifestaciones incluyen: panuveitis, neuritis óptica, queratitis,
epiescleritis y neuroretinitis
La mayoría de los pacientes a
los 10 días evolucionan a la mejoría clínica. Sin embargo, a los dos o tres
meses, en algunos pacientes reaparecen síntomas (fase subaguda), entre ellos,
poliartritis distal de cursos persistente o intermitente y tenosinovitis
hipertrófica subaguda de muñecas y tobillos. Algunos pacientes desarrollan
trastornos vasculares periféricos transitorios (síndrome de Raynaud), así como
síntomas depresivos y fatiga general.
La fase crónica de la
enfermedad está presente cuando los síntomas se mantienen por más de tres meses
y pueden permanecer durante un año o más. El síntoma más frecuente es
artralgia/artritis persistente en las articulaciones afectadas en la etapa
aguda. Entre los factores de riesgo para las formas crónicas de la enfermedad,
se incluyen: edad < 5 años y > 65 años, cuadro agudo grave y antecedente
personal de enfermedad articular previa. Estudios realizados en Sudáfrica,
reportan que 12 a 18% de los pacientes infectados persisten con síntomas hasta
tres años después de contraer la enfermedad.
Los pacientes infectados por
CHIKV tienen mayor riesgo de manifestaciones reumáticas, deterioro en la
calidad de vida e incremento en el uso de los servicios de salud.
La presentación clínica varía
con la edad y son más frecuentes las complicaciones y las formas graves en los
siguientes grupos de riesgo: neonatos (con o sin síntomas de madres virémicas)
durante el parto o en los últimos 4 días antes del parto, niños < 1año,
adultos > 65 años y personas con comorbilidad (diabetes, hipertensión,
insuficiencia renal crónica, o enfermedades cardiovasculares, personas que
viven con el VIH-SIDA, con tuberculosis, pacientes con cáncer, pacientes con
enfermedades hematológicas).
Los niños generalmente nacen
asintomáticos y posteriormente desarrollan fiebre, pérdida del apetito, dolor,
edema periférico y erupción maculopapular, vesículas o bulas. Entre las
complicaciones que se describen en aquellos que se infectan en el periodo
intraparto, destacan: enfermedad neurológica (meningoencefalitis, lesiones de
la sustancia blanca, edema cerebral y hemorragia intracraneana), síntomas
hemorrágicos y enfermedad del miocardio.
Entre las manifestaciones
clínicas graves de la enfermedad destacan: insuficiencia respiratoria,
miopericarditis, meningoencefalitis, hepatitis tóxica masiva y manifestaciones
cutáneas graves (descamación y lesiones bullosas).
Entre las manifestaciones
atípicas se describen alteraciones neurológicas (meningoencefalitis,
encefalopatía, convulsiones, síndrome de GuillanBarré, síndrome cerebeloso,
paresia, parálisis, neuropatía), oculares (neuritis óptica, iridociclitis,
epiescleritis, retinitis, uveítis), cardiovasculares (miocarditis,
pericarditis, insuficiencia cardiaca, arritmias, inestabilidad hemodinámica), dermatológicas
(hiperpigmentación fotosensible, úlceras intertriginosas similares a úlceras
aftosas, dermatosis vesiculobullosa) y otras (discrasias sanguíneas, neumonía,
insuficiencia respiratoria, hepatitis, pancreatitis, síndrome de secreción
inadecuada de hormona antidiurética (SIADH) e hipoadrenalismo).
Se sugiere sospechar la infección por
el virus Chikungunya en el paciente con fiebre ≥ 39oC de inició súbito,
asociado a poliartralgia, mialgia, erupción maculopapular, cefalea, náusea,
conjuntivitis y astenia
En los niños pequeños, con
respecto a las manifestaciones cutáneas, se sugiere investigar lesiones
vesiculobulosas.
Pruebas diagnósticas: Sensibilidad y especificidad
Los hallazgos de laboratorio en
los niños incluyen: pruebas de función hepática elevadas, trombocitopenia,
linfopenia y disminución de los niveles de protrombina.
El diagnóstico de CHIK es
clínico, de laboratorio y epidemiológico.
El diagnóstico es
fundamentalmente clínico, por lo que se sugiere considerar los criterios
clínicos de laboratorio y epidemiológicos.
La confirmación de CHIK es
absolutamente necesaria para poder establecer el diagnóstico diferencial con
otras enfermedades transmitidas por mosquitos, particularmente del género
Aedes, como el dengue
Para establecer el diagnóstico de CHIK existen pruebas de:
1. aislamiento viral. Se realiza en muestras de suero en fase aguda o en mosquitos de campo, antes de los ocho días del inicio de la enfermedad.
2. RT- PCR (reacción en cadena de la polimerasa con transcriptasa reversa), para detección del ARN del CHIKV (dentro de los primeros 5 días de inicio de la enfermedad)
3. Pruebas serológicas (ELISA de
captura del anticuerpo IgM (MAC-ELISA), es detectable entre los 2 y 7 días de la
enfermedad y persiste durante dos meses; posteriormente cae a niveles no
detectables. La sensibilidad es de 93% y la especificidad de 95%. El anticuerpo
IgG permanece detectable durante toda la vida.
Con relación al diagnóstico
serológico, los anticuerpos contra IgM son detectables dentro de dos a seis
días del inicio de los síntomas y persisten durante semanas o meses, mientras
que los anticuerpos IgG aparecen por primera vez durante la convalecencia y
pueden persistir durante años. (ver cuadro 5)
Se sugiere establecer el
diagnóstico de CHIK considerando criterios clínicos de laboratorio y
epidemiológicos.
La elección de la prueba de
laboratorio apropiada debe considerar el origen de la muestra (humano o
mosquitos recogidos en campo) y, el momento de recolección de la muestra con
relación al comienzo de los síntomas (en el caso de muestras de origen humano).
Los resultados que confirmarían
una infección reciente por CHIKV. son:
- Aislamiento de CHIKV, incluyendo identificación confirmatoria (ya sea por inmunofluorescencia, RT-PCR, o secuenciación).
- Detección de ARN del CHIKV mediante RTPCR en tiempo real.
- Identificación de un resultado positivo de IgM en un paciente con síntomas agudos de CHIK, seguido por la demostración del anticuerpo específico para CHIKV por PRNT con virus del serogrupo SFV.
- Demostración de seroconversión o incremento de cuatro veces en los títulos de PRNT, inhibición de la hemaglutinación (HI) o ELISA (nuevamente usando otros virus del serogrupo SFV) entre las muestras obtenidas en fase aguda y convaleciente.
La identificación de caso sospechoso
se realiza ante paciente con fiebre súbita (≥ 39oC) más la presencia de
poliartralgias graves o artritis de comienzo agudo y en el que se identifique
asociación epidemiológica (presencia del vector Aedes aegypti o Aedes
albopictus, antecedente de visita o residencia en áreas de transmisión en las
dos semanas previas al inicio del cuadro clínico o existencia de casos
confirmados en la localidad)
Se sugiere realizar la toma de
muestras de suero en dos escenarios: a) dentro de los primeros cinco días de
inicio del cuadro se analizarán mediante pruebas moleculares RT-PCR en tiempo
real y b) a partir del 6º hasta el 12º día se analizarán mediante pruebas
serológicas (ELISA IgM).
Principales características clínico-epidemiológicas
Dengue y chikungunya, son
enfermedades transmitidas por el mismo vector, pueden cocircular en una misma
región e incluso pueden coexistir en un mismo paciente.
El diagnóstico diferencial de
la infección por el virus CHIK, debe tener en cuenta las características
epidemiológicas, el lugar de residencia, la historia de viajes y los factores
de exposición. (ver cuadro 3)
La gravedad y la cronicidad de
los síntomas articulares, incluyendo artritis y artralgia, constituyen una
característica importante de la infección por el virus Chikungunya.
El dolor retro-orbital y los
hallazgos hemorrágicos típicos del dengue y la fiebre hemorrágica por dengue,
son raros en la infección CHIKV.
Las manifestaciones oculares en
dengue son bilaterales y destacan la visión borrosa, escotoma central,
hemorragia conjuntival y maculopatia. En CHIK, las manifestaciones oculares
tienden a ser unilateral y se refiere dolor, fotofobia, irritación, diplopía y
retinitis.
En CHIK, la fiebre es ≥ 39 oC y de
menor duración, mientras que en dengue la fiebre es de mayor duración y con
mayor frecuencia se encuentran síntomas gastrointestinales (anorexia y vómito).
Se sugiere realizar el
diagnóstico diferencial principalmente con las enfermedades prevalentes en el
país, particularmente, el dengue, debido a que esta enfermedad viral se
transmite por el mismo vector y las manifestaciones clínicas son similares.
(ver cuadro 4)
Entre las enfermedades a ser
consideradas en el diagnóstico diferencial, se sugiere considerar hallazgos
clínicos y características epidemiológicas relevantes, tales como el lugar de
residencia, antecedentes de viajes y exposición.
Entre los signos de alarma de
Dengue se deben investigar: dolor abdominal, vómitos peristentes, edema,
sangrado por mucosas, letargia o irritabilidad, hepatmegalia > 2 cm,
elevación del hematócrito simultáneao a la disminución del recuento
plaquetario.
Eficacia y seguridad de Cloroquina
En la fase aguda en adultos se
sugiere reposo en cama, dieta normal, líquidos abundantes y antipiréticos, como
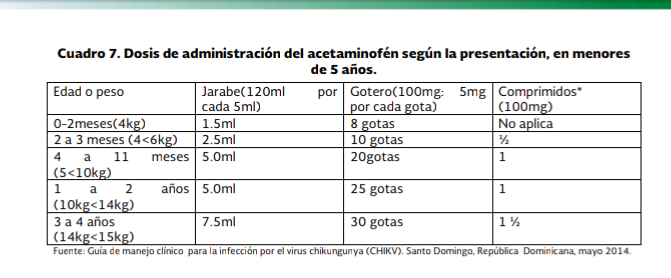
paracetamol en dosis de acuerdo a la edad y el peso del paciente. (ver cuadro 6
y 7)
Para el tratamiento de la fiebre
en la fase aguda, se sugiere el uso de paracetamol 500 mg cada 6 horas, con
dosis máxima de cuatro gramos por día, mientras que en los niños menores de 5
años la dosis es de 10 a 15 mg/kg/dosis cada 6 horas.
El médico de primer contacto,
otorgará manejo ambulatorio para los casos típicos sin signos de alarma,
informará a la población sobre signos de alarma e indicará las medidas de
prevención y cuidados en el hogar y en la comunidad.
En los niños, durante la fase
aguda de la enfermedad, se sugiere dieta normal, reposo en cama, líquidos
abundantes por vía oral (leche, jugos de frutas naturales, con precaución en
diabéticos) y suero oral. Se sugiere tener precaución con el uso exclusivo de
agua, ya que puede causas desequilibrio hidroelectrolítico.
No se recomienda prescribir
rutinariamente un antiinflamatorio no esteroideo (AINE), durante los 3 primeros
días de fiebre, incluso en los pacientes con recuento de plaquetas normal. (ver
cuadro 8)
No se sugiere el uso de ácido
acetil salicílico debido al riesgo de sangrado y la presentación de Síndrome de
Reye en niños menores de 12 años.
Para el tratamiento de la
erupción cutánea y el prurito, en la fase aguda, se sugiere el uso de lociones
a base de óxido de zinc y lociones refrescantes y humectantes con aloe vera,
mentol y alcanfor, así como antihistamínicos, entre ellos difenhidramina o
loratadina. (ver cuadro 9)
Para el tratamiento del dolor
que persiste después del séptimo día de iniciada la enfermedad, se sugiere el
uso de antiinflamatorios no esteroideos (AINES) (diclofenaco, ibuprofeno o
naproxeno).
Se sugiere prescribir AINE,
sólo en pacientes con CHIK que tienen artritis grave o crónica con recuento
normal de plaquetas
Ante el paciente con infección
por CHIKV, se deben investigar signos de alarma, entre ellos: dolor
persistente, mareo postural, hipotermia, oliguria, vomito constante,
hipotensión arterial, alteración del estado de conciencia, irritabilidad e
insuficiencia respiratoria.
Se debe asegurar la separación estricta de los recién nacidos en observación de las salas de infectología o aislamiento. Así como también, mantener al recién nacido sin signos y síntomas sin canalización de vía endovenosa (solo observación), mientras no presente manifestaciones clínicas y la misma no sea necesaria. Se debe preferir la vía oral.
Se sugiere identificar a los pacientes con alteraciones neurológicas, insuficiencia renal, insuficiencia hepática, enfermedad cardiaca. Si se sospecha una posible meningitis valorar realizar punción lumbar, así como considerar el ingreso y manejo en la unidad de cuidados intensivos.
Prevención y control en el paciente con fiebre Chikungunya
Existen dos vectores principales para el CHIKV, Aedes aegypti y Aedes albopictus. Ambas especies de mosquitos estan ampliamente distribuidas en los trópicos y, Aedes albopictus también está presente en latitudes más templadas.
El clima tropical favorece la
reproducción de mosquitos, de manera especial durante la estación lluviosa en
la que incrementa la probabilidad de multiplicar los criaderos. Otros factores
relacionados son: urbanización, y el acceso deficiente a fuentes de agua
continua que obliga a las familias a almacenar agua en recipientes y otros
objetos, mal tapados o dejados a la intemperie.
Los mosquitos adquieren el virus a partir de un huésped virémico. Después de un período promedio de incubación extrínseca de 10 días, el mosquito es capaz de transmitir el virus a un huésped susceptible.
En los humanos que sufren la
picadura por el mosquito infectado, los síntomas de enfermedad aparecen
generalmente después de un período de incubación intrínseca de tres a siete
días
Las medidas preventivas
consisten en la protección del individuo contra la transmisión del mosquito con
el uso de ropa de manga larga, el uso de mosquiteros y esfuerzos para eliminar
posibles criaderos de mosquitos, como los embalses que contienen agua.
Para el control de los
mosquitos, es recomendable el uso de insecticidas para el tratamiento de los
sitios de reproducción.
Se sugiere lavar tanques y albercas que almacenen agua de uso doméstico y aplicar cloro con una esponja en las paredes de los tanques y albercas por encima del nivel del agua, dejar actuar por 15 minutos y posteriormente, lavar con cepillo de cerda dura para desprender los huevos del vector.
Todos los casos sospechosos y
confirmados, deben mantenerse bajo un área con mosquiteros durante el período
febril.
La prevención primaria a través de las acciones de modificación de los factores de riesgo como medidas de protección particulares para toda la población y la eliminación de los mosquitos reduciendo sus áreas de reproducción, deberán de ser permanentes y con el apoyo de los gobiernos locales y las organizaciones comunitarias.
Una vez detectado un caso autóctono de CHIK, se debe llevar a cabo una investigación epidemiológica exhaustiva para:
• Rastrear la diseminación del
virus.
• Monitorear la posible
introducción del virus en las áreas circundantes.
• Describir las características
epidemiológicas y clínicas clave.
• Evaluar la gravedad clínica.
• Identificar los factores de
riesgo de infección o enfermedad grave.
Se debe utilizar la vigilancia
activa, pasiva y de laboratorio para calcular y monitorear indicadores tales
como: incidencia, índice de diseminación, índice de hospitalización (por
infecciones), proporción de enfermedad grave e incluso tasas de mortalidad.





























No hay comentarios.:
Publicar un comentario