Detección de cardiopatías congénitas
El 85% de los nacidos vivos con
una cardiopatía congénita alcanza la vida adulta.
En este país existen más de un
millón de personas con cardiopatía congénita, a los que se suman 50 mil cada año.
Aunque en México no se cuenta
con cifras oficiales, se calcula que existen 300 mil adolescentes y adultos con
cardiopatía congénita a los que se agregan 15 000 pacientes cada año.
Cardiopatía Congénita:
Malformaciones cardiacas o de sus grandes vasos presentes al nacimiento y que se originan en las primeras semanas de
gestación por factores que actúan alterando o deteniendo el desarrollo
embriológico del sistema cardiovascular.
Estilos
de vida
Los defectos cardíacos son las
malformaciones congénitas más frecuentes, con incidencia de 4 a 12 por 1000
recién nacidos vivos, la incidencia es más alta en los nacidos muertos.
Al menos 10% de los pacientes identificados en las clínicas de cardiopatías congénitas en adultos (principalmente aquellos con transposición corregida congénitamente, anomalías de Ebstein, comunicación intreauricular tipo ostium secundum) son diagnosticados hasta la edad adulta. Las anomalías cardiacas congénitas puede hacerse sintomáticas en cualquier momento desde el nacimiento hasta la edad adulta (válvula aortica bicúspide, prolapso de válvula mitral congénita, coartación aortica, defectos del septum ínterauricular, estenosis valvular pulmonar, persistencia del conducto arterioso, tetralogía de fallot).
En Primer Nivel de Atención
Médica se deben implementar acciones de detección de cardiopatías congénitas en
niños y adultos.
Se debe buscar también
intencionadamente aquellos pacientes que ya tienen antecedentes de corrección
quirúrgica de malformaciones cardiacas para envío a segundo nivel.
Con base en que existe una proporción de pacientes con cardiopatía congénita que no es susceptible de ser diagnosticada en las primeras 24 horas postparto y otra proporción en que se omite el diagnóstico el médico de primer contacto debe identificar grupos de riesgo para hacer la búsqueda dirigida.
Los pacientes portadores de
cromosomopatías tienen 25 a 30 % riesgo de ser portadores de cardiopatía
congénita. Y en algunas cromosomopatías como las trisomías 21, 18, 13 o el síndrome de Turner la
frecuencia de cardiopatía congénita es todavía superior. (cuadro 1).
La causa de las cardiopatía congénita son:
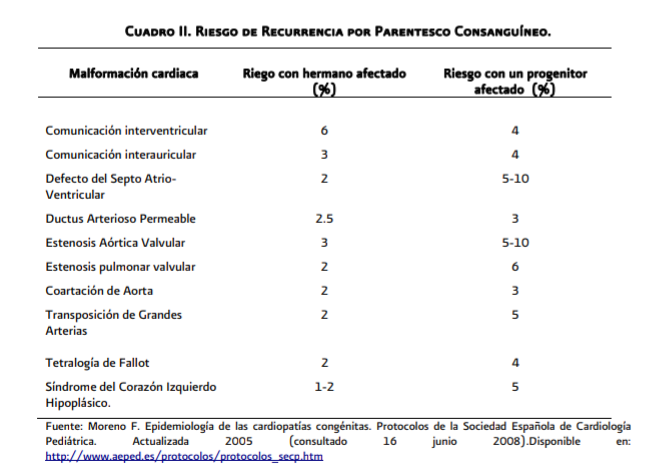
25% de los casos anomalías cromosómicas 2 a 3% factores ambientales (enfermedades maternas, exposición a teratógenos etc) (cuadro 2 y 3)
El avance de la ciencia y la tecnología ha logrado que los pacientes con cardiopatía congénita tengan una sobre vida mayor por lo que algunos de ellos tienen descendencia, la cual tiene riesgo de recurrencia. (cuadro 2)
Con el incremento en el número
de mujeres que retrasan la edad de la gestación se incrementa el riesgo en las
cardiopatías congénitas.
El médico de primer contacto debe familiarizarse con los factores de riesgo más frecuentes, interrogar al paciente y a los familiares. Se recomienda la consulta periódica de los cuadros 1-6 donde se resumen los factores de riesgo que deben ser identificados.
Para incrementar la detección de niños, adolescentes y adultos con cardiopatía
congénita tratada y no tratada interrogar factores relacionados con lo siguiente:
a) Antecedentes familiares:
Familiares consanguíneos portadores de cardiopatía congénita.
Enfermedades o exposiciones maternas (edad materna avanzada, diabetes, enfermedad de la colágena, fenilcetonuria; exposición a fármacos, agentes anti-infecciosos, agentes físicos (cuadro 1-6)
b)Factores personales:
Ser portador de cromosomopatía, o cualquier malformación congénita.
Cerca de 50% de los pacientes
con Síndrome de Down, Noonan, Williams o Turner tienen cardiopatía congénita.
(cuadro 6)
Existe un riesgo de 2 a 7% cuando existen familiares de primer grado con cardiopatía
congénita.
Antecedente de exposición materna a radiaciones durante la gestación.
Referir todo paciente con
Síndrome de Down Noonan, Williams, Turner etc. sin valoración cardiológica
reciente.
Referir a cardiología todo paciente con antecedentes familiares (padres o hermanos) con cardiopatía congénita.
Un tercio de los niños que
nacen con cardiopatía congénita
desarrollan síntomas en los primeros días de vida extrauterina.
El 80% de los niños con
enfermedad crítica se manifiesta con insuficiencia cardiaca congestiva (es
frecuente que durante su alimentación presenten taquicardia, sudoración y
retracción subcostal).
En escolares y adolescentes las
cardiopatías congénitas no cianógenas se manifiestan principalmente por
insuficiencia cardiaca congestiva y estatura menor a la esperada en función de la edad. Las cardiopatías congénitas cianógenas se manifiesta principalmente con datos de hipoxia y se afecta tanto el peso como la estatura.
A la exploración física los
signos de insuficiencia cardiaca son
galope y estertores pulmonares.
La presencia o ausencia de
soplo cardiaco no es determinante como base de la detección de cardiopatía
congénita. Soplos transitorios son frecuentemente escuchados en niños sin
anomalías cardiacas y en muchos defectos cardiacos severos no existe soplo, por
ejemplo la atresia tricuspidea, la
coartación de la aorta y la transposición de los grandes vasos.
En niños con algunos defectos
obstructivos, del lado izquierdo del corazón, el pulso femoral puede ser
palpable pero uno o ambos pulsos
braquiales pueden no ser palpables. En los niños con coartación de la aorta los
pulsos femorales pueden estar presentes al nacimiento pero pueden desaparecer o
disminuir con el cierre del conducto arterioso de los 3 a 14 días de edad.
En la exploración física es importante observar el fenotipo en busca de rasgos
sindrómicos (ej fenotipo de
Síndrome de Down, Turner etc.). Buscar
signos dismórficos (ojos: ej. forma de parpados y presencia de luxación de
cristalino, altura y simetría de pabellones auriculares, fisura labiopalatina,
paladar ojival, alteraciones perianales, deformidades torácicas, hiperlaxitud
articular cuello “alado”, malformación de dedos o manos).
En el síndrome de Marfán se
encuentra estatura mayor a la esperada
de acuerdo a la edad.
El patrón respiratorio puede
orientar sobre la presencia de flujo pulmonar aumentado o disminuido. En el
primer caso se presentan datos de dificultad respiratoria (aleteo nasal,
retracción xifoidea, disociación toracoabdominal etc.) y en el segundo caso
solo respiración superficial, en ambos casos existe aumento de la frecuencia
respiratoria.
En la región precordial se
puede encontrar deformidad ósea, y se
puede ver o palpar el choque de la punta del corazón (ápex) el cual se puede
encontrar desplazado hacia afuera.
Buscar la presencia de soplo
cardiaco y describir su localización,
fase del ciclo cardiaco, intensidad e
irradiaciones.
Presencia de disnea de
esfuerzo, inadecuado desarrollo pondo-estatural infección de vías aéreas
repetitiva, cianosis, palpitaciones (percepción del propio latido cardiaco)
taquicardia, síncope.
En abdomen buscar hepatomegalia
y ascitis.
Explorar los pulsos de las
cuatro extremidades. Si se encuentran aumentados
puede existir hiperdinamia o
escape de sangre durante la diástole. Si se encuentran disminuidos puede
existir Hipoperfusión que puede ser generalizada o localizada.
Las cardiopatías congénitas en
niños mayores de 5 años adolescentes y adultos se manifiestan por:
- Cianosis universal
- Insuficiencia Cardiaca
- Síncope cardiogénico
- Palpitaciones
- Soplos cardiacos en pacientes asintomáticos
En pacientes de piel morena es
más difícil observar la cianosis en piel
por lo que se
recomienda buscarla
principalmente en labios lechos ungueales y mucosas. A partir de los 5 años se
puede observar el hipocratismo digital, mejor conocido como dedos en palillo de
tambor (secundario a la hipoxemia crónica)
El médico familiar deberá
investigar el diagnóstico, tipo de
intervención, el tiempo
que ha trascurrido desde la
cirugía y desde su última valoración por cardiología. Solicitar documentos
clínicos de control.
Durante la exploración física
se puede corroborar la intervención
quirúrgica al observar la cicatriz en tórax; se recomienda revisar el esternón
y la cara lateral de ambos hemitórax.
Cuando no se cuenta con los
recursos para esta prueba, se puede administrar oxigeno durante 10 minutos, si
la cianosis desaparece o disminuye notablemente lo más probable es que su
origen sea pulmonar, por el contrario si no se modifica lo más probable es que
su causa sea cardiaca.
Los niños frecuentemente se
adaptan a las limitaciones que les
impone la falla cardiaca y suelen negar
disnea o fatiga de esfuerzo, por lo cual se recomienda establecer la
comparación de lo que puede hacer de ejercicio el paciente contra lo que pueden
hacer sus compañeros de clase. La pregunta clave es si se cansa antes que sus compañeros. Preguntar tanto al enfermo como a sus familiares
La disnea o fatiga debida a
arritmia.
La disnea o fatiga pude deberse
a taquicardia o bradicardia. Las arritmias son la segunda causa de
insuficiencia cardiaca en estos pacientes.
En pacientes que refieran
disnea o fatiga realizar auscultación de
ruidos cardiacos en búsqueda de arritmias.
Cuando la frecuencia es
superior a 160 latidos por minuto y el enfermo tiene datos de hipotensión, se
deben aplicar maniobras vagales
(comprimir con los dedos la carótida izquierda
y luego la derecha o pedirle al paciente
que efectúe maniobra de valsalva (incremento
voluntario de la presión intraabdominal),
esto puede yugular la taquiarritmia. Si
con el electrocardiograma se observa una frecuencia cardiaca menor de 50 por
minuto y las ondas p no tienen relación con el complejo QRS, lo más probable es
que se trate de un bloqueo AV completo y requerirá instalación urgente de
marcapaso.
Manifestaciones de
Insuficiencia Cardiaca debida a daño
miocárdico obedecen a 3 causas principales. La primera causa de insuficiencia cardiaca en niños mayores de 5
años es el daño miocárdico debido a lesiones residuales posterior a una o más
cirugías o de maniobras de cardiología intervencionista
La segunda causa de
insuficiencia cardiaca puede obedecer a lesiones detectadas por primera vez
(CIV amplia, conducto arterioso permeable, canal auriculo-ventricular).
El tercer grupo de lesiones que
pueden producir insuficiencia cardiaca
son las lesiones congénitas izquierdas en el siguiente orden: mitrales,
aórticas y la coartación de la aorta.
Causas cardiovasculares
congénitas mas frecuentes de
insuficiencia cardiaca en niños mayores de 5 años:
- Daño miocárdico después de cirugía de corazón o de Cardiología intervencionsita.
- Arritmias
- Corto-Circuitos de izquierda a derecha: PCA, CIV, canal AV
- Lesiones congénitas izquierdas: Mitrales Aórticas, Coartación de la aorta.
Síncope. El síndrome
neurocardiogénico se manifiesta por un síncope que puede llamarse menor
(pérdida de la conciencia mientras están en bipedestación o en el momento de
una toma de muestra sanguínea); generalmente se presenta en niños y
adolescentes. Este tipo de síncope se caracteriza por presentarse en individuos
sin enfermedad cardiaca (sin datos patológicos en exploración física,
radiografías de tórax, electrocardiograma ni en ecocardiograma).
El síncope grave es menos
frecuente, y se presenta en pacientes
con enfermedades cardiacas congénitas o adquiridas. Los enfermos operados de Montan o Fallot son
candidatos a presentar arritmias graves que pueden ocasionar este tipo de
síncope. Estos pacientes generalmente antes del episodio sincopal presentan
lipotimias, fatiga y en ocasiones angina.
Las cardiomiopatías en especial
la hipertrófica pueden provocar síncope e incluso muerte súbita.
Aunque a diferencia del síncope
neurocardiogénico, en el síncope
ocasionado por cardiopatía es mas grave, de mayor duración, sin relación a
cuestiones emocionales ni posturales y que el paciente se lastima al caer el
diagnóstico diferencial deberá establecerse en Segundo Nivel de Atención Médica.
En todos los pacientes que
presenten lipotimias, fatiga y angina
sin causa aparente debe realizarse ECG, tele de tórax y envío Segundo Nivel de
Atención Médica.
Soplo Funcional. Es un soplo
sistólico de alta tonalidad, poco
intenso y generalmente se escucha en
varios focos. La anemia, fiebre y el embarazo
favorecen la aparición de soplos funcionales.
Soplo Orgánico. Son más intensos
y están localizados a un solo foco que
puede tener una irradiación bien definida, por ejemplo a la axila en caso de
insuficiencia mitral o a cuello en caso de estenosis aórtica. Pueden ser
sistólicos o diastólicos. Se combinan frecuentemente con otros datos como
corazón hiperdinámico, apex desplazado hacia afuera, antecedentes de
insuficiencia cardiaca, cianosis o antecedentes de cirugía cardiaca.
Con base en que todos los
soplos diastólicos son orgánicos se recomienda envío a Segundo Nivel de
Atención Médica
Si el soplo es sistólico, y el
paciente no tiene antecedentes de ser cardiópata, no tiene cicatrices de
cirugía en el tórax, no hay cianosis, ni datos de insuficiencia cardiaca con el
resto de exploración física normal es muy probable que se trate de soplo
funcional, indicar radiografía de tórax y electrocardiograma y en caso de que
sean normales continuar con atención usual en Medicina Familiar; si existen
anormalidades en la radiografía o el electrocardiograma o se acompaña de otras
manifestaciones sugestivas de soplo orgánico enviar a Segundo Nivel de Atención
Médica.
Todo paciente con fiebre mayor
de 38°C con antecedente ser cardiópata con o sin intervención quirúrgica
cardiaca previa sospechar endocarditis bacteriana.
Pacientes con fiebre mayor de
38°C , datos de insuficiencia cardiaca y soplo orgánico sospechar endocarditis
bacteriana.
Ante sospecha de endocarditis
bacteriana no indicar antibiótico y enviar a urgencias.
El estado hemodinámico del
paciente se puede inferir a partir de lo siguiente:
Trabajo respiratorio aumentado
con taquipnea es probable insuficiencia cardiaca
Se observa el choque del apex y
se observa desplazado puede indicar cardiomegalia.
Presencia de cianosis o
diaforesis (trabajo respiratorio aumentado).
Existe desnutrición ya que en
la insuficiencia cardiaca crónica es frecuente.
Se debe tomar la tensión
arterial en ambos brazos, determinar pulsos carotideos, humerales y femorales.
Pulsos amplios en las 4 extremidades en pacientes sin cianosis sugiere
persistencia del conducto arterioso o insuficiencia valvular aortica; en
pacientes con cianosis lo más probable
es la atresia pulmonar con insuficiencia
aórtica y un poco menos frecuente el tronco arterioso.
Si los pulsos están disminuidos
en femorales y aumentados en humerales, el diagnóstico de coartación es muy
probable, sobre todo si se combina con hipertensión en miembros superiores.
En el hueco supraesternal y
cuello, debe buscarse el Thrill (soplo
palpable) que sugiere obstrucción por alguna forma de estenosis aórtica. Al
palpar el área precordial es posible saber si el corazón es hiperdinamico o
quieto; en el segundo espacio intercostal izquierdo se puede palpar el cierre de la válvula pulmonar.
En la exploración física se
deben buscar estertores crepitantes en
las bases que pueden traducir edema pulmonar.
Comunicación
interventricular
La Tele de Tórax (radiografía
de tórax en proyección PA) muestra
incremento de la circulación pulmonar por cortocircuito importante y cardiomegalia
global.
En enfermos que tienen un
cortocircuito significativo de izquierda
a derecha tienen los vasos pulmonares dilatados, tanto en periferia como en los
hilios. El aumento progresivo de las resistencias pulmonares disminuye el
tamaño de los vasos
periféricos, por ello
observamos diferencia de calibre con los hilios pulmonares que persisten
dilatados. La arteria pulmonar se dilata en presencia de cortocircuito
importante y la aorta es de tamaño normal.
Persistencia
del conducto arterioso:
La Tele de tórax muestra
cardiomegalia de grados variables, acorde con el grado de cortocircuito. Las
cavidades izquierdas están dilatadas, la arteria pulmonar es prominente y en
aquellos casos que tienen mayor tiempo
de evolución, existe además dilatación de la aorta ascendente.
A medida que aumenta el grado
de las resistencias pulmonares, se observa reducción del hiperflujo (flujo
aumentado) pulmonar.
Comunicación
Inter-Auricular (CIA):
La Tele de tórax presenta
cardiomegalia a expensas de cavidades derechas de grado moderado, la arteria
pulmonar esta dilatada y la circulación pulmonar aumentada.
Las cavidades derechas crecen
por la sobrecarga diastólica de las mismas, la aorta recibe un flujo menor y es
característica de la CIA una aorta pequeña
(aorta hipoplásica).
Coartación
de la aorta:
La tele de tórax muestra
cardiomegalia global y la redistribución del flujo hacia los ápices, lo que
indica hipertensión venocapilar pulmonar.
Puede observarse cardiomegalia
uni o bi-ventricular que depende de los defectos asociados. Cuando el defecto
es aislado, puede observarse la redistribución del flujo. Es habitual observar
el estrechamiento de la aorta en el
lugar de la coartación y las dilataciones preestenóticas y posestenóticas
(signo del “3 invertido”) en la silueta mediastínica izquierda. En relación al
flujo pulmonar, se identifica un patrón
“d” por el aumento de presión en las
cavidades izquierdas. En los niños mayores de 4 años puede observarse erosión
del borde inferior de las costillas por las intercostales dilatadas, este es el
signo de Roessler.
Tetralogia
de Fallot:
En la tele de tórax se observa
una discreta cardiomegalia, la punta del
corazón esta levantada, el arco medio excavado, el arco aórtico a la derecha y
la circulación pulmonar francamente reducida.
La típica exploración
radiológica muestra un corazón en bota,
de tamaño normal (coeur en sabot). Puede detectarse un patrón fino reticular,
uniforme y difuso de la trama vascular pulmonar, si hay vasos colaterales
importantes. La imagen clásica descrita
es la de corazón en “zapato sueco”.
La vasculatura pulmonar está
disminuida, con excepción de aquellos casos con importante circulación
colateral. Cuando la vasculatura pulmonar esta aumentada, a expensas de la
circulación colateral, se visualiza una trama vascular fina muy marcada que
adquiere una distribución lineal. La aorta ascendente está dilatada, lo que se debe a un aumento del
volumen de sangre que recibe esta arteria.
Aproximadamente 25% de los
pacientes con Tetralogia de Fallot tienen un arco aórtico a la derecha. Esta
afección se caracteriza por un patrón de oligo-hemia pulmonar.
La clínica, el
electrocardiograma y el estudio radiológico de tórax permiten identificar las
características más representativas de la cardiopatía.
La estructura cardiaca se
estudia de manera secuencial con la ayuda del ecocardiograma.
La Ecocardiografía Transtorácica es la técnica de imagen que mayor información aporta para pacientes con cardiopatía congénita, sin embargo con frecuencia hay que recurrir a otros métodos diagnósticos como la Ecocardiografía Transesofágica, la Resonancia Magnética (método que también proporciona información en cuanto a anatomía y función es la resonancia magnética) o la angiocardiografía.
El cateterismo con fines diagnósticos se utiliza para completar la información de las características anatómicas de algunas cardiopatías, así como, el grado de incremento de las presiones a nivel pulmonar y de las cavidades del corazón.
El acceso venoso con catéteres
de diámetro adecuado permite el mapeo de arritmias en estos pacientes. Es
frecuente la asociación en cuanto a manejo del electrofisiólogo pediatra con el
cirujano o con el intervencionista durante la corrección de defectos cardiacos.
En niños mayores de 5 años,
adolescentes y adultos con cardiopatía congénita, lo más probable es que se
identifiquen alteraciones radiográficas y electrocardiográficas.



























No hay comentarios.:
Publicar un comentario