ENCEFALOPATIA HEPATICA
La
encefalopatía hepática es una complicación frecuente en los pacientes con
insuficiencia hepática, y ha demostrado ser un evento importante en la historia
natural de la enfermedad y en el pronóstico de la misma.
Las
enfermedades del sistema digestivo fueron la 5ª causa más frecuente de
mortalidad general en México en el 2011, de las cuales las enfermedades del
hígado representan el primer lugar (32,728 defunciones por año) (INEGI, 2011).
La
encefalopatía hepática ocurre en al menos 30% a 45% de los pacientes con
cirrosis y del 10% al 50% de los pacientes con cortocircuitos portosistémicos
intrahepáticos transyugulares. La encefalopatía hepática mínima se presenta en
el 60% de los pacientes con cirrosis hepática, por ello la importancia de un
diagnóstico temprano.
Encefalopatía
hepática describe el espectro de anormalidades neuropsiquiátricas
potencialmente reversibles en pacientes con disfunción hepática aguda o
crónica, después de haber excluido otras anormalidades neurológicas y/o
metabólicas.
La
definición es simple de aplicar en pacientes previamente sanos que se presentan
con enfermedad hepática aguda y síntomas neuropsiquiátricos completos, sin
embargo, es más difícil de aplicar en aquellos con insuficiencia hepática
crónica que tienen solo signos leves de alteración de la función cerebral,
particularmente en el contexto en el que la causa subyacente se asocia a
manifestaciones neurológicas (hepatopatía por alcohol o enfermedad de Wilson).
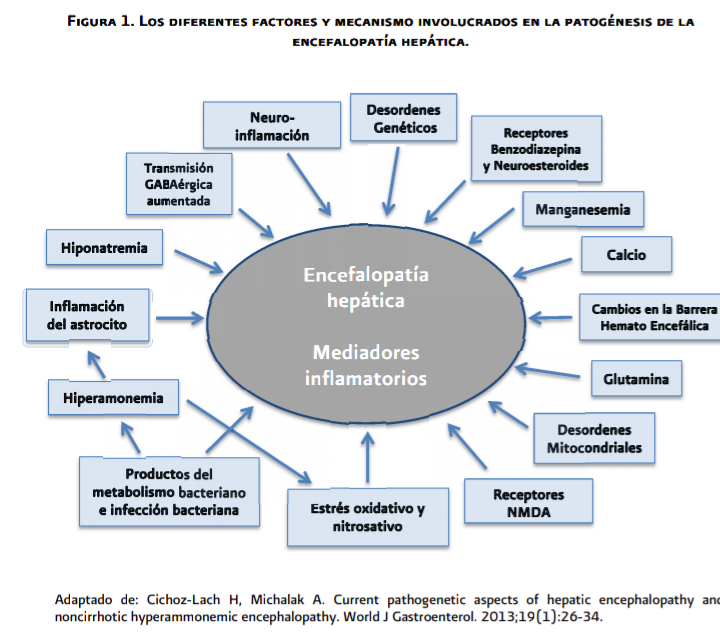
Los
mecanismos fisiopatológicos involucrados en la encefalopatía hepática son:
- • Hiperamonemia.
- • Falsos neurotransmisores.
- • Citocinas inflamatorias.
- • Estrés oxidativo.
- • Estrés nitrosativo.
- • Neuroesteroides.
- • Receptores de benzodiacepinas.
- • Productos bacterianos e infección bacteriana.
- • Hiponatremia.
- • Neuroinflamación. (ver anexo 5.3, Figura 1)
La
hiperamonemia actúa como neurotoxina, afectando la barrera hematoencefálica y
el trasporte de aminoácidos aromáticos con deterioro en la síntesis de
serotonina y dopamina, además de la producción de falsos neurotransmisores
deteriorando la función GABAérgica, serotoninérgica y glutamatoérgica.
Los
astrocitos son responsables de la remoción del amonio por medio de la glutamina
sintetasa. La hiperamonemia crónica produce cambios estructurales en los
astrocitos disminuyendo la protección neuronal y aumentando la producción de
radicales de oxígeno y de nitrógeno.
El
edema cerebral resultante de la hiperamonemia es secundario a mecanismos
citotóxicos, incluido el reclutamiento de acuaporinas tipo 4, siendo menos
importantes los mecanismos vasogénicos y los cambios de barrera
hematoencefálica.
Una de
las fuentes de producción de amonio es el musculo esquelético, por lo que
pacientes con etapas avanzadas de insuficiencia hepática puede existir
hiperamonemia por catabolismo muscular.
El riñón es responsable de síntesis y excreción de amonio, por lo tanto, los cambios en la filtración glomerular, alcalosis metabólica y la depleción de volumen pueden contribuir a la hiperamonemia.
Los
productos metabólicos de algunas bacterias como mercaptanos y fenoles pueden
desencadenar encefalopatía hepática sin presentar hiperamonemia.
Los
factores precipitantes de encefalopatía hepática son:
- • Deshidratación.
- • Hemorragia de tubo digestivo.
- • Infecciones.
- • Constipación.
- • Aumento en la ingesta aminoácidos de tipo aromático.
- • Fármacos de acción en SNC.
- • Hipopotasemia.
- • Hiponatremia.
- • Daño renal.
- • Obstrucción urinaria.
- • Cirugía.
- • Cortocircuitos intrahepáticos portosistémicos transyugulares (TIPS siglas en Inglés).
- • Lesión hepática aguda.
- • Carcinoma hepatocelular.
- • Enfermedad hepática terminal. (Ver Anexo 5.3, Cuadro 1).
Las
infecciones son el precipitante más común de encefalopatía hepática, teniendo 5
veces más riesgo de infecciones los pacientes hospitalizados.
Las
citocinas inflamatorias liberadas en daño celular (infección, cirugía,
hemorragia gastrointestinal etc.) producen un reclutamiento celular que
atraviesa la barrera hematoencefálica con la consecuente afección a nivel del
SNC y el desarrollo de encefalopatía hepática.
En
pacientes con edema y ascitis en quienes se induce abundante diuresis con
depleción de volumen puede producir deshidratación, alcalosis metabólica y
trastornos hidroelectrolíticos que precipitan el desarrollo de encefalopatía
hepática.
La
hemorragia gastrointestinal puede aumentar la producción de precursores de
amonio (aminoácidos, péptidos y proteínas) por lo tanto es un factor
desencadenante.
Los
pacientes con diabetes mellitus y/o desnutrición son proclives a presentar
encefalopatía hepática, por lo que se recomienda poner mayor énfasis en esta
población.
La constipación intestinal es un factor precipitante de encefalopatía hepática debido a mayor permanencia de las proteínas de la dieta a las bacterias de la luz intestinal, provocando mayor producción y absorción de amonio.
Se
recomienda evitar el uso de sedantes o hipnóticos en estos pacientes por los
efectos depresores en el SNC porque estos pueden desencadenar la encefalopatía
hepática.
El diagnóstico diferencial de encefalopatía hepática es difícil y debe ser por exclusión, por ende, debe realizarse con patologías de manifestaciones clínicas similares.
El
diagnóstico diferencial que se debe contemplar ante la presencia de un cuadro
similar es:
- • Encefalopatías metabólicas.
- • Hemorragia intracraneal.
- • Evento vascular cerebral isquémico.
- • Infecciones del sistema nervioso central.
- • Neoplasias.
- • Delirium tremens.
- • Alcoholismo.
- • Estado postictal.
- • Síndrome de Wernicke-Korsakoff.
- • Demencia (Alzheimer, fronto-temporal, Pick, vascular). (Ver anexo 5.3, Cuadro 2).
Las
características clínicas asociadas a insuficiencia hepática pueden incluir:
- • Desgaste muscular.
- • Ictericia.
- • Ascitis.
- • Eritema palmar.
- • Edema.
- • Telangectasias en araña.
- • Hedor hepático.
Algunas
manifestaciones como el desgaste muscular, telangectasias en araña y eritema
palmar están usualmente ausentes en pacientes previamente sanos que se
presentan con falla hepática fulminante, ya que su desarrollo requiere de un
periodo relativamente largo de disfunción hepática.
La
historia clínica generalmente revela la causa precipitante. Estas incluyen:
- • Hipovolemia.
- • Sangrado gastrointestinal.
- • Hipocalemia y/o alcalosis metabólica.
- • Hipoxia.
- • Uso de sedantes o hipnóticos.
- • Hipoglucemia. (Transgresión dietética).
- • Infección (incluyendo peritonitis bacteriana espontanea).
- • Menos frecuente hepatoma y/o oclusión vascular (trombosis de vena hepática o portal).
Las
funciones afectadas en el pacientes con encefalopatía hepática se engloban en 4
áreas de relevancia clínica:
- • Función intelectual.
- • Conciencia.
- • Cambios de personalidad.3
- • Manifestaciones neuromusculares.
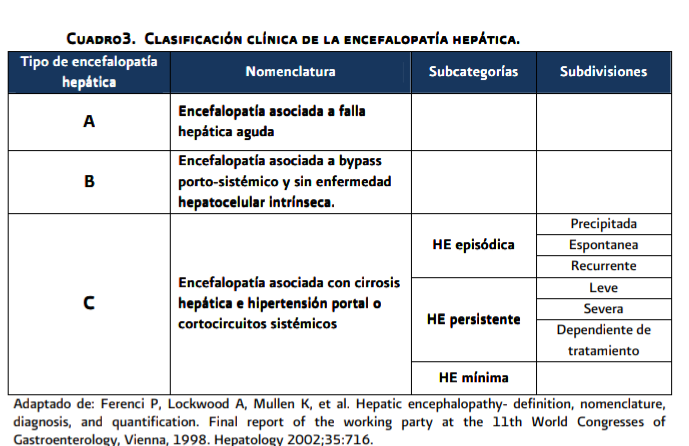
Subtipos
clínicos de encefalopatía hepática:
- • Tipo A (asociada a falla hepática aguda).
- • Tipo B (asociada a corto-circuito porto-sistémico).
- • Tipo C (asociado a cirrosis).
- o Episódica. (recurrente, espontanea, precipitada).
- o Persistente. (leve, grave, dependiente de tratamiento)
- o Mínima. (Ver anexo 5.3, Cuadro 3).
Diagnóstico Clínico
El
diagnóstico de encefalopatía hepática es de exclusión ya que se debe descartar
otras encefalopatías metabólicas. Igualmente investigar otras causas orgánicas
neurológicas de encefalopatía, sobre todo si no hay mejoría clínica.
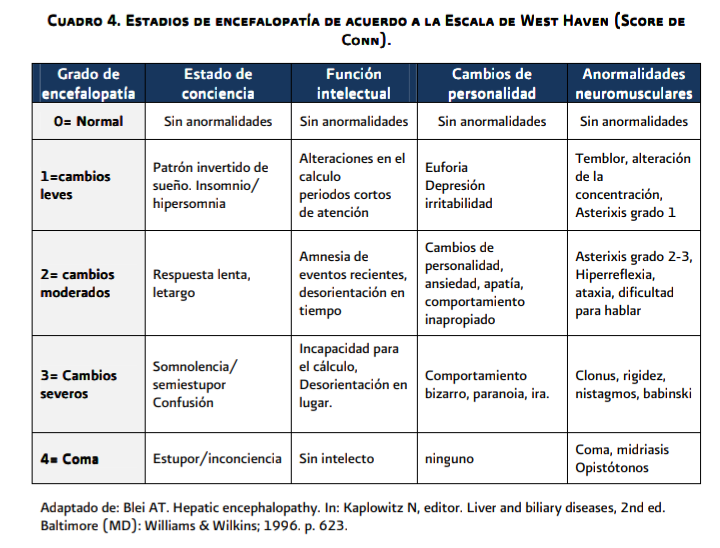
Los
Criterios de West Haven (CWH) evalúan la severidad y clasifica en cinco grados
la encefalopatía hepática dependiendo del estado de conciencia y respaldado por
la evaluación de otras funciones cerebrales afectadas incluyendo una evaluación
subjetiva de las funciones intelectuales, personalidad, cambios del
comportamiento y manifestaciones neuromusculares. (Ver Anexo 5.3, Cuadro 4).
Escala
simplificada de West Haven.
Grado
Manifestaciones neurológicas
0---
Sin alteraciones de la conciencia, función intelectual o comportamiento.
1---
Euforia, ansiedad, alteración en cálculo (suma).
2---
Letargo o apatía, desorientación mínima en tiempo y lugar, cambios sutiles de
personalidad, alteración en cálculo (resta).
3--- Somnolencia a semi-estupor, pero con respuesta al habla, confusión y gran desorientación.
4---
Coma; sin respuestas al habla o al dolor.
Se
recomienda evaluar de manera rutinaria el grado de encefalopatía hepática
debido a que las respuestas a las intervenciones terapéuticas pueden ser
cuantificadas y reproducibles de manera confiable.
A pesar
de numerosos estudios de neuroimagen disponibles, las escalas clínicas
permanecen como la mejor herramienta para determinar la eficacia a la respuesta
terapéutica en encefalopatía hepática.
Los
pacientes con encefalopatía hepática con cambios sutiles que pueden pasar
desapercibidos en el examen físico y solo son detectados a través de pruebas
psicomotrices, solían ser referidos como encefalopatía subclínica, aunque el
término actual es encefalopatía hepática mínima.
La
encefalopatía hepática en la que los cambios clínicos son obvios se le da el
término de
encefalopatía
hepática manifiesta.
La
encefalopatía hepática episódica se subdivide en:
•
Encefalopatía hepática recurrente: dos o más episodios en 1 año.
•
Encefalopatía hepática precipitada: existe un factor precipitante identificado.
•
Encefalopatía hepática espontánea: no existe un factor precipitante
identificado.
Encefalopatía
hepática persistente: aquella que tiene más de 4 semanas de duración. Se
considera encefalopatía leve al grado I y severa a los grados II-IV.
Los
cambios clínicos que pudieran orientar a encefalopatía hepática mínima son:
- • Pobre interacción social.
- • Cambios de personalidad.
- • Bajo rendimiento en el trabajo.
- • Infracciones recientes de tránsito.
- • Accidentes de vehículo motorizado.
Diagnóstico Paraclínico
Las
pruebas neuropsicológicas son un método establecido para cuantificar deterioro
cognoscitivo debido a varias formas de encefalopatía, incluyendo encefalopatía
mínima.
Las
pruebas paraclínicas para encefalopatía incluyen un amplio sistema de
clasificaciones que evalúan la función neurofisiológica y neuropsicológica,
bioquímicas y de imagen.
Las
pruebas rápidas para la evaluación neuropsicológica son:
• El
score psicométrico para encefalopatía hepática (PHES).
•
R-BANS.
•
PES-Syndrome test (Síndrome de Hipertensión Porto- Sistémica).
Se
recomienda utilizar la prueba neurofisiológica de PHES para detección de
encefalopatía hepática mínima, consiste en la aplicación de cinco pruebas.
1. Unir
con una línea números consecutivos
2. Unir
con una línea números y letras consecutivas.
3. Unir
con una línea números con figuras.
4.
Marcar un punto en el centro de los círculos contenidos en una hoja de papel.
5.
Hacer un recorrido entre dos líneas. (Ver Anexo 5.3, Figura 2).
Otra
prueba de fácil realización y que permite obtener los resultados de forma
inmediata, es la prueba “Reitan” que consiste en la conexión de números con una
línea, se considera útil ya que el principal problema de las pruebas
psicométricas son que carecen de especificidad y requieren tiempo para
realizarlas.
Las
pruebas de evaluación neuropsicológica se recomiendan en pacientes con
insuficiencia hepática crónica para descartar encefalopatía hepática mínima.
La
medición de amonio en sangre puede ser de apoyo diagnóstico y evaluar la
respuesta al tratamiento sin ser una herramienta específica para esta
patología.
No se
recomienda la toma rutinaria de amonio en sangre para el diagnóstico de
encefalopatía hepática.
El
electroencefalograma (EEG) es el método diagnóstico más objetivo para el
diagnóstico de encefalopatía hepática.
El EEG
sugiere encefalopatía hepática con la presencia de más del 35% de frecuencia
theta (lentificación progresiva fronto-parieto-occipital).
Se
sugiere el uso de EEG como herramienta de apoyo para el diagnóstico de
encefalopatía hepática, en caso de duda diagnóstica.
Se
sugiere la realización de Tomografía Computarizada y/o Resonancia magnética
cerebral ante sospecha clínica de lesiones intracraneales concomitantes
Las
medidas generales del tratamiento de la encefalopatía hepática incluyen:
•
Detección y tratamiento de factores precipitantes.
•
Mejorar el estado mental con tratamiento farmacológico.
Corrección
de factores precipitantes:
•
Prevención de caídas.
• Apoyo
nutricional.
•
Tratamiento y prevención de hemorragia digestiva.
•
Control de infecciones.
•
Corrección anormalidades hidroelectrolíticas.
•
Manejo de constipación.
•
Suspender medicamentos con efecto sedante.
•
Tratar insuficiencia renal.
•
Considerar intubación orotraqueal (grados III y IV).
Se
considera razonable restringir la conducción vehículos automotores a pacientes
con encefalopatía persistente asociada a cirrosis.
En caso
de deshidratación se recomienda la suspensión de diuréticos, administración de
solución salina y terapia para corregir la causa subyacente de pérdida de
líquidos y electrolitos.
Recomendaciones
nutricionales:
• Se
recomienda un aporte calórico de 30-35 kcal/kg/día.
o
Carbohidratos 50-60%.
o
Proteínas 20-30% (1-1.5 g/kg/día).
o
Grasas 10-20%.
•
Restricción de sodio a menos de 2 g/día.
• Hacer
4-6 tomas al día incluyendo una antes de dormir.
•
Suplementar vitaminas (A, D, E, K, complejo B), zinc y calcio si es necesario.
•
Considerar aumentar las proteínas de origen vegetal, lácteas y los aminoácidos
de cadena ramificada.
Se debe
ofrecer una dieta normoproteica y evitar la restricción de proteínas.
La
investigación de hemorragia gastrointestinal puede requerir estudio de sangre
oculta en heces y/o aspirado gástrico con sonda nasogástrica. Cabe recordar que
debe tratarse de manera apropiada.
Se
deben investigar fuentes de infección en todos los pacientes, después de realizar
la toma de muestras es razonable iniciar antibióticos de amplio espectro en los
pacientes que presentan fiebre, leucocitosis o encefalopatía hepática grado III
y IV.
En
pacientes con ascitis y encefalopatía hepática se recomienda realizar paracentesis
para descartar la presencia de peritonitis bacteriana espontanea, una vez
descartado otros sitios de posible infección.
Se debe
buscar y corregir de manera rutinaria hipopotasemia. Es importante tener en
cuenta que el uso de lactulosa puede ocasionar hipopotasemia secundaria a
perdidas por diarrea.
La
hiponatremia puede exacerbar la encefalopatía hepática pero también suele ser
causa de afección neurológica, especialmente con niveles menores de 120 mmol/L.
La
constipación es considerada causa de encefalopatía hepática y debe ser tratada
con laxantes o enemas.
En caso
de encefalopatía hepática, se debe investigar el uso de benzodiacepinas o
narcóticos y suspenderlos si se están utilizando.
En pacientes con encefalopatía hepática grado III-IV donde se sospeche intoxicación por benzodiacepinas o narcóticos, se puede requerir flumazenil o naloxona para revertir sus efectos. La dosis recomendada de flumazenil es de 2 mg administrados en 5 a 10 minutos.
La meta
del tratamiento farmacológico es mejorar el estado mental al disminuir los
niveles de amonio. Esto se puede lograr al disminuir su producción alterando la
flora bacteriana o aumentando su excreción.
Los
disacáridos no absorbibles reducen la absorción de amonio a nivel del colon por
efecto catártico y disminuyen su producción al acidificar el contenido
intraluminal, disminuyendo la cantidad de bacterias productoras de ureasa y
generadoras de amonio. Su uso es aplicable en encefalopatía hepática crónica
tipo C, tanto en la manifiesta como en la mínima.
Lactulosa
se considera efectiva para encefalopatía hepática en:
•
Prevención primaria.
•
Tratamiento del evento agudo
•
Profilaxis secundaria.
La
dosis utilizada de lactulosa en encefalopatía hepática y profilaxis secundaria
es de 30-45 ml (20- 30 gr) de 3 a 4 veces al día. Esta dosis debe de ajustarse
teniendo como objetivo lograr 2 a 3 evacuaciones suaves al día.
En
pacientes con encefalopatía hepática que no esté disponible la vía oral, se
recomienda el uso de enemas de lactosa, mezclando 200 gr de lactosa con 800-
1000 ml de agua, manteniendo por lo menos 5 minutos en recto y el paciente en
decúbito lateral izquierdo. Pudiendo utilizarse lactulosa 300ml mezclado en
1000 ml de agua.
Los
antibióticos no absorbibles han tenido eficacia en el tratamiento de
encefalopatía hepática al disminuir el número de bacterias productoras de
amonio en el intestino.
En pacientes con un evento agudo de encefalopatía hepática no respondedores a disacáridos no absorbibles se recomienda el uso de antibióticos orales (nemocina, metronidazol, vancomicina).
Las
dosis recomendadas de antibióticos orales en el manejo de la EH son:
•
Neomicina 1-2 gr al día dosis máxima 6 gr/día.
•
Metronidazol 250 mg vía oral cada 6-12 hrs.
•
Vancomicina 2 gr/día vía oral.
La
rifaximina es un antibiótico oral no absorbible que ha demostrado ser efectivo
en el tratamiento de la encefalopatía hepática. Se puede utilizar por periodos
mayores de 6 meses para mantener la remisión.
La
dosis eficaz de rifaximina demostrada para el tratamiento de la encefalopatía
hepática manifiesta y mínima es de 1100-1200 mg/día.
Los probióticos alteran la flora bacteriana intestinal resultando en disminución de la producción de amonio y su absorción, debido a un descenso en el pH intraluminal. Además de reducir la translocación bacteriana y la subsecuente endotoxemia y mejorar la circulación hiperdinámica.
Se ha
demostrado que los probióticos mejoran la encefalopatía hepática mínima y la
encefalopatía hepática manifiesta. Se pueden utilizar además en la prevención
de recurrencias.
Las
especies de probióticos más eficaces son Lactobacilli y Bifidobacteria.
L-ornitina-L-aspartato
(LOLA) disminuyen los niveles de amonio al proveer sustratos para el ciclo de
la urea y la síntesis de glutamina.
LOLA es
eficaz en los pacientes con encefalopatía grado I y II, sin demostrar mejoría
en los pacientes con encefalopatía mínima.
El uso
de LOLA no está contraindicado de forma absoluta en pacientes con daño renal,
aunque su uso debe ser cauteloso en este grupo de pacientes.
Otras
medidas terapéuticas que se han utilizado sin demostrar eficacia son:
•
Aminoácidos de cadena ramificada.
•
Flumazenil (excepto en encefalopatía precipitada por benzodiacepinas).
• Zinc
(excepto en pacientes con deficiencias nutricional).
•
Restricción dietética de proteínas.
•
Agentes dopaminérgicos (bromocriptina).
•
Naloxona (excepto en encefalopatía precipitada por opioides).
En caso
de encefalopatía hepática que no responde al tratamiento se deberá considerar:
• Falla
en detectar o tratar sepsis.
•
Patología de sistema nervioso central o endocrina no identificada (hemorragia,
hipotiroidismo).
• Uso
de sedantes de vida media larga.
• Uso
excesivo de laxantes que favorezcan deshidratación y perdida de agua libre.
• Daño
renal especialmente que requiera uso de terapia sustitutiva de la función
renal.
•
Deficiencia profunda de Zinc (especialmente con el uso excesivo de laxantes).
En
pacientes con encefalopatía hepática refractaria al tratamiento puede ser de
utilidad el uso de diálisis extracorpórea de albúmina por medio de MARS
(Molecular Adsorbent Recirculating System).
El
trasplante hepático ortotópico es el tratamiento definitivo de la encefalopatía
hepática, por lo que estos pacientes deben ser considerados para este
procedimiento.
El uso
de lactulosa como monoterapia y el uso de rifaximina adyuvante (en pacientes
refractarios a la lactulosa) son las estrategias más efectivas y menos costosas
en el tratamiento de la encefalopatía hepática.
























No hay comentarios.:
Publicar un comentario