PERICARDITIS
El pericardio
es una estructura sacular, cónica y fibroserosa que circunda al corazón y la
raíz de los grandes vasos. Se localiza en el mediastino posterior tras el
esternón y los cartílagos de la tercera a
la séptima costilla del hemitórax izquierdo.
Separa y aísla al corazón del contacto con los tejidos circundantes permitiendo la libertad del movimiento en los límites del espacio pericárdico. Las principales funciones fisiológicas son el mantenimiento del desempeño y eficiencia ventricular al distribuir las fuerzas hidrostáticas, funciona como una membrana que proporciona la impermeabilidad y reducción de la fricción externa, además de actuar como un ligamento que fija al corazón.
Las enfermedades del pericardio
son de etiología sistémica o aislada, y así entonces, se pueden abordar como
síndromes pericárdicos mismos que incluyen: pericarditis, derrame pericárdico, taponamiento cardíaco y pericarditis
constrictiva
La pericarditis es un trastorno
común por su presencia en numerosos procesos mórbidos; la incidencia y
prevalencia específica es desconocida, toda vez que el grueso de pacientes de
bajo riesgo no son hospitalizados y existe un subregistro.
El rango de edad en que se
presenta oscila de 41 a 60 años, su presentación es 2:1 en relación del hombre
con la mujer, sin embargo, la mujer tiene más asociación con complicaciones. La
mortalidad estimada de pericarditis aguda es baja, suele alcanzar hasta 1.1% de
los casos.
La pericarditis aguda es un
síndrome inflamatorio del pericardio que puede presentarse con o sin derrame,
suele expresarse mediante dolor torácico referido al músculo trapecio, cuello,
hombro y brazo ipsilateral, frote pericárdico y puede asociarse a disnea,
taquicardia, tos y disfagia.
La pericarditis puede provocar
cambios electrocardiográficos, elevación de biomarcadores inflamatorios y
evidencia en imagen de inflamación pericárdica
Las causas de pericarditis se
clasifican por su origen en infeccioso y no infeccioso. En los países
occidentales la mayoría de los casos de pericarditis aguda son idiopáticos y
asumidas como secuela postviral.
En los países con economías emergentes la
tuberculosis es la causa más común de pericarditis.
En la actualidad, ocurre un incremento en la presentación de síndromes de lesión postcardiaca tales como infarto agudo de miocardio, intervención coronaria percutánea, procedimientos electrofisiológicos o postpericardiotomía.
Las causas menos comunes de pericarditis incluyen enfermedades
autoinmunes, radiación torácica y cáncer activo.
La estratificación en
etiología, gravedad y cronicidad del paciente con pericarditis permite
identificar la probabilidad de complicaciones ulteriores. La complicación
directa es la extensión inflamatoria al miocardio.
Los factores de riesgo de extensión al miocardio incluyen: adolescencia, sexo masculino, fiebre, arritmia y elevación del segmento ST. Así también, deben sumarse al riesgo de desarrollar complicaciones las variables relacionadas al tratamiento, tales como uso temprano de alta dosis de esteroide o falta de colchicina y las variables relacionadas al paciente, tales como una respuesta ineficaz a los antiinflamatorios no esteroideos (AINE) y los niveles elevados de proteína C reactiva (PCR) de alta sensibilidad o velocidad de sedimentación globular (VSG).
Observado el éxito de disminuir
la mortalidad relacionada a la enfermedad cardiovascular, se abre el espacio
para reconocer la morbilidad cardiovascular, y en ella, la pericarditis ocupa
un papel significativo al ser una
enfermedad que puede conducir a eventos adversos inmediatos en la presentación
clínica o ser incapacitante al persistir, recurrir o cronificarse.
La pericarditis aguda es la
presentación más común de entre los síndromes pericárdicos, y cuando se trata
con la medicación antiinflamatoria adecuada, la mayoría de los síntomas
resuelven benignamente en días a semanas.
Reconociendo que en la
pericarditis aguda hasta 15 % de los pacientes sufren compromiso miocárdico
(miopericarditis) y 1-2 % desarrollarán taponamiento cardíaco, el manejo médico
en el episodio agudo, hace la diferencia en la evolución de los pacientes con
tales complicaciones
La importancia clínica
pronóstica de la pericarditis consiste en determinar la probabilidad de que el
paciente desarrolle complicaciones tras el episodio agudo, tales como:
recurrencia, estado constrictivo o cronicidad. La identificación de causas
subyacentes contribuye al acortamiento del curso de la enfermedad, así como a
la resolución de derrame pericárdico o taponamiento cardíaco.
La pericarditis purulenta,
tuberculosa y neoplásica tienen curso clínico complicado y en ocasiones con
desenlace mortal.
La pericarditis tratada
adecuadamente permite a la mayoría de los pacientes tener un curso benigno,
aquellos que avanzan en complicaciones como la recurrencia o cronicidad pueden
llegar a remisión, algunos otros pueden alcanzar estados incapacitantes y
síntomas intratables con efectos adversos con el uso crónico de fármacos.
Por la amplia gama de
posibilidades de presentación de la pericarditis, existen numerosas
clasificaciones, las más referidas en la
literatura son de acuerdo a:
- Tiempo de evolución.
- Etiología.
Por su tiempo de evolución la
pericarditis se clasifica en aguda, incesante, recurrente y crónica. (Ver
Cuadro 3.2, Anexo 1).
Aguda:
pacientes que acudan de primera vez con los siguientes signos y/o síntomas:
- Dolor pericárdico.
- Frote pericárdico.
- Cambios electrocardiográficos (Ver Cuadro 3.2, Anexo 2).
Derrame
pericárdico ó evidencias adicionales:
Marcadores séricos
inflamatorios elevados (PCR, VSG, leucocitosis), evidencia de inflamación
pericárdica por cualquier técnica de imagen como la tomografía axial computada
(TAC) o la resonancia magnética nuclear (RMN).
Incesante:
Pericarditis que dura más de 4-6 semanas, pero menos de tres meses sin remisión.
Recurrente:
Recurrencia de pericarditis después del primer episodio documentado de
pericarditis aguda con remisión total en un intervalo igual o mayor de 4-6
semanas.
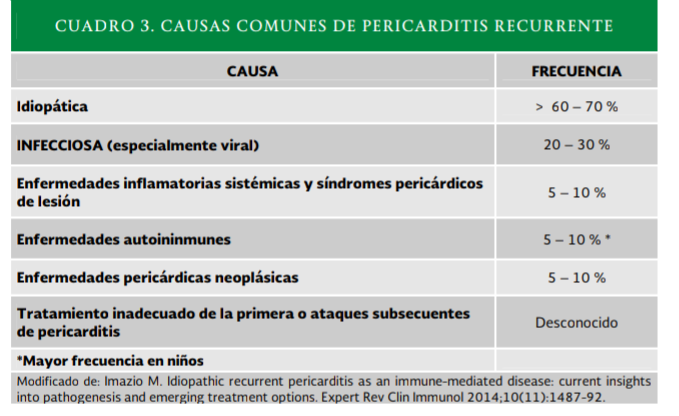
Las causas más comunes de
pericarditis recurrente se describen en el Anexo 3.2, Cuadro 3.
Crónica:
Pericarditis que dura más de 3 meses.
La presentación clínica de la
pericarditis aguda es variada según la etiología (Ver Cuadro 3.2, Anexo 4).
Los pacientes con etiología
infecciosa pueden presentarse con signos y síntomas de infección sistémica tales
como fiebre y leucocitosis.
La de etiología viral en particular puede ser precedida de un proceso
infeccioso de vías respiratorias altas o con síntomas gastrointestinales.
Los pacientes con enfermedad
autoinmune o proceso neoplásico conocido pueden presentarse con signos o
síntomas específicos del proceso subyacente o bien presentar pericarditis
incesante-recurrente.
De acuerdo a la clasificación
etiológica la pericarditis se divide en:
- Infecciosa.
- No infecciosa.
La causa más frecuente de
pericarditis en países desarrollados es viral, mientras que en los países con
economías emergentes es Mycobacterium tuberculosis. En zonas endémicas de virus
de la inmunodeficiencia humana (VIH) suele ser causa frecuente.
Las características clínicas
más importantes de la pericarditis aguda son: dolor precordial, frote
pericárdico, cambios
electrocardiográficos sugestivos, derrame pericárdico.
Se debe sospechar del
diagnóstico de pericarditis ante la presencia de lo menos 2 de las siguientes
características:
- Dolor precordial.
- Frote pericárdico.
- Cambios electrocardiográficos sugestivos.
- Derrame pericárdico.
Dolor
precordial: Está presente en más del 95% de los casos. El
dolor es típicamente agudo, localizado en la cara anterior del tórax,
ocasionalmente hay irradiación a los hombros, se exacerba con la tos y con la
respiración y mejora con la inclinación anterior del tórax.
Frote
pericárdico: Está presente entre el 20- 35% de los casos,
es un sonido superficial de roce, mejor escuchado con el diafragma del
estetoscopio cerca del borde esternal izquierdo con una sensibilidad del 95 %.
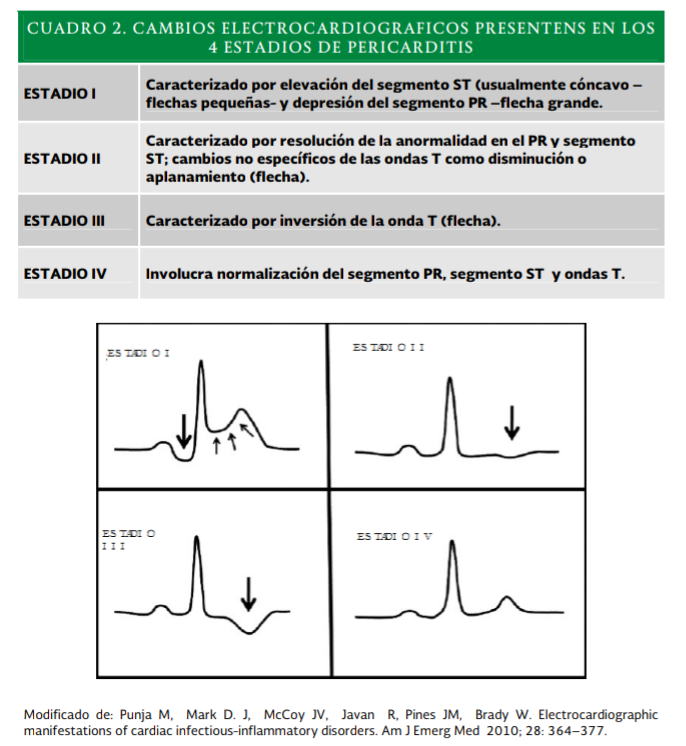
Cambios
electrocardiográficos sugestivos (Ver anexo 3.2, Cuadro 2):
Estadio I: Ocurre desde los primeros días hasta 2 semanas, se presenta en el 60-80% de los casos.
Elevación difusa del segmento
ST, en múltiples derivaciones (usualmente cóncavo) con depresión del segmento
PR usualmente en las mismas derivaciones y cambios recíprocos en las
derivaciones aVR y V1.
Estadio II:
- Usualmente de entre la primer y tercer semana.
- Resolución de las anormalidades del PR y segmento ST.
- Alteraciones no específicas de la onda T (disminución o aplanamiento).
- Estadio III: Inicia al final de la segunda o tercera semana.
- Onda T negativa asimétrica.
Estadio IV: Puede tardar hasta
más de 3 meses.
Normalización del segmento PR,
segmento ST y ondas T.
Derrame
pericárdico:
Está presente en un 60% de los
pacientes, sin embargo, su ausencia no excluye el diagnóstico; Solo el 1-2 %
desarrolla taponamiento cardíaco.
El derrame pericárdico se
clasifica por su tamaño de acuerdo a la identificación por ecocardiografía de
la separación de hojas de pericardio visceral a parietal:
- Leve menos de 10 mm.
- Moderado 10-20 mm.
- Severo más de 20mm.
- Muy severo más de 20mm mas compresión cardiaca. (Ver Anexo 3.2, Cuadro 5).
El derrame pericárdico se puede
detectar por ecocardiografía a través de la observación de las hojas del
pericardio, para lo cual se puede utilizar la Clasificación de Horowitz (Ver
Anexo 3.2, Cuadro 6).
El derrame pericárdico se
clasifica por su distribución en:
- Circunferencial.
- Loculado.
Dentro del diagnóstico
diferencial de la pericarditis aguda, se deben considerar las siguientes
causas:
- Infarto agudo del miocardio.
- Neumonía con o sin derrame pleural.
- Neumonitis con o sin derrame pleural.
- Tromboembolismo pulmonar.
- Infarto pulmonar.
- Costocondritis.
- Enfermedad por reflujo gastroesofágico.
- Disección aortica.
- Procesos intra-abdominales.
- Neumotórax.
- Herpes Zoster (antes de la aparición de las lesiones).
- Esofagitis.
¿Cuál es el estudio paraclínico de
elección para establecer el diagnóstico?
Se recomienda realizar los
siguientes estudios a todos los pacientes con sospecha de pericarditis aguda:
- Electrocardiograma.
- Radiografía de tórax posteroanterior y lateral.
- Ecocardiograma transtorácico.
Se recomienda solicitar
marcadores de inflamación (PCR y VSG) y biomarcadores de lesión miocárdica
(CPK, troponinas) en pacientes con sospecha de pericarditis con el fin de
evaluar la evolución de la enfermedad.
Los niveles elevados de
troponina I tienen una alta correlación con el grado de inflamación y necrosis
de células miocárdicas en casos de miopericarditis aguda.
Se recomienda que una vez
realizada la pericardiocentesis (ver indicaciones más adelante) y solo ante la
sospecha clínica de pericarditis
bacteriana, tuberculosa, fúngica o maligna debe enviarse el líquido pericárdico
a estudio
citoquímico, tinciones
especiales (BAAR, Gram o Papanicolau), cultivos y/o determinaciones con
reacción en cadena de la polimerasa (RCP).
En el caso de sospecha de
pericarditis tuberculosa debe realizarse tinción de Ziehl Neelsen o BAAR,
determinación de actividad de la ADA, cultivo para micobacterias y RCP para
Mycobacterium tuberculosis en líquido pericárdico.
En casos de sospecha de
pericarditis bacteriana o presencia de líquido purulento postpunción deben
enviarse al menos tres muestras del líquido pericárdico para cultivos tanto en
medios para aerobios como anaerobios, así como hemocultivos simultáneos.
Se recomienda realizar
tomografía axial computada o resonancia magnética nuclear en caso de sospechar
engrosamiento pericárdico, calcificación o masas pericárdicas con derrame
pericárdico.
¿Cuál es el estudio de elección de mayor utilidad para identificar las Complicaciones?
Las complicaciones secundarias
a la pericarditis aguda pueden ser:
- Derrame pericárdico.
- Taponamiento cardíaco.
- Constricción pericárdica.
Se recomienda realizar placa de
tórax postero-anterior y lateral con adecuada técnica radiográfica en todos los
pacientes con sospecha de derrame pericárdico o pericarditis constrictiva.
Se deberá buscar datos de
taponamiento cardiaco en presencia de derrame pericárdico, dilatación de la
vena cava inferior y de las venas hepáticas, colapso de las cámaras cardiacas y
variación del tamaño con la respiración, entre otros (Ver Anexo 3.2, Cuadro 7).
Los hallazgos ecocardiográficos en pacientes con pericarditis constrictiva incluyen:
- Movimiento septal paradójico.
- Velocidad de la onda “e´” por Doppler tisular del septum interventricular mayor de 0.8 cm/s.
- Flujo diastólico reverso de las venas pulmonares con una relación de 0.78 (sensibilidad 87%, especificidad 91%)
- En presencia de los últimos dos hallazgos se tiene una sensibilidad del 97% para el diagnóstico. (Ver Anexo 3.2, Cuadro 7).
Se recomienda el empleo del
ecocardiograma para todos los pacientes en los que se sospecha pericarditis
complicada (derrame pericárdico, taponamiento pericárdico, pericarditis
constrictiva, disfunción ventricular izquierda) (Ver Anexo 3.2, Cuadro 8).
Se recomienda el empleo de
tomografía y resonancia magnética como segunda línea diagnóstica para valorar calcificaciones,
engrosamiento y grado de extensión pericárdica. La tomografía es de mayor
utilidad para definir imágenes de calcificación mientras que la resonancia
define inflamación, pequeñas cantidades de derrame y adherencias pericárdicas
(Ver Anexo 3.2, Cuadro 8).
El cateterismo cardíaco está
indicado únicamente cuando los métodos no invasivos no son concluyentes para demostrar
la constricción pericárdica.
¿Cuáles son los factores pronósticos y
los criterios que indican necesidad de hospitalización?
Los predictores de pronóstico
adverso para pericarditis aguda son:
Mayores:
- Fiebre mayor de 38 ºC.
- Inicio subagudo.
- Derrame pericárdico severo.
- Taponamiento cardíaco.
- Falta de respuesta a tratamiento con AINE después de 1 semana.
Menores:
- Miopericarditis.
- Inmunosupresión.
- Trauma.
- Tratamiento con anticoagulantes orales.
Se recomienda la
hospitalización a pacientes con pericarditis aguda que cuenten con al menos un
criterio de pronóstico adverso (alto riesgo).
Se recomienda que en los
pacientes con presencia de criterios de pronóstico adverso o alto riesgo se dé seguimiento
cada 7 días con determinación de marcadores
de inflamación (PCR, VSG) y
cuenta leucocitaria, mientras estos se encuentren elevados, así como estudio
ecocardiográfico en caso de evolución desfavorable.
En pacientes de bajo riesgo, se
deberá evaluar la respuesta clínica a los 7 días de tratamiento, mismo que
deberá sostenerse hasta la remisión completa de la sintomatología y la
normalización de la cuenta leucocitaria y PCR.
Se recomienda determinar los niveles
de leucocitos y PCR a los 30 días de inicio del tratamiento para definir la
respuesta al tratamiento farmacológico. Posteriormente
solo se solicitarán en caso de
recurrencia de los síntomas.
Los pacientes con pericarditis
recurrente deben tener seguimiento después de 1-2 semanas y 1 mes para evaluar
la respuesta al tratamiento, solicitando cuenta leucocitaria, creatinina,
biomarcadores de necrosis miocárdica, PCR, transaminasas y ecocardiograma.
Se recomienda la
hospitalización para diagnóstico y monitoreo en pacientes con involucro del
miocardio (miopericarditis).
El nivel de riesgo para
desarrollar pericarditis constrictiva es:
- Bajo (menos de 1%) para pericarditis viral o idiopática. Intermedio (2-5%) para origen autoinmune o neoplásico.
- Alto (20-30%) para purulenta o bacteriana, especialmente tuberculosis.
Se recomienda la realización de
ecocardiograma con enfoque en especial a la función ventricular, movilidad parietal
y dimensiones ventriculares al mes, 6 meses y 12 meses en los casos de
miopericarditis, pericarditis recurrente y pericarditis complicada.
¿Cuáles son las indicaciones para realizar pericardiocentesis, biopsia y pericardioscopia?
La pericardiocentesis tiene
utilidad tanto diagnóstica como terapéutica.
Se recomienda la realización de
pericardiocentesis en casos con derrame pericárdico en que se deba precisar la etiología
diagnóstica, taponamiento cardíaco o sospecha de pericarditis infecciosa.
La realización de
pericardioscopia con toma de biopsia de pericardio visceral o parietal, se
recomienda en casos en los que debe precisarse con detalle la etiología en caso
de no respuesta al tratamiento (recurrente o crónica).
La primera recomendación no
farmacológica en pericarditis aguda, es la restricción de ejercicio, al menos hasta
la resolución de los síntomas y normalización del electrocardiograma, de la PCR
y de los cambios ecocardiográficos.
La aspirina/AINE (ibuprofeno,
indometacina, naproxeno) sumados a la colchicina son fármacos de primera
elección para el tratamiento de la pericarditis aguda por sus efectos
antiinflamatorios.
La elección del fármaco a
prescribir se debe basar en la historia clínica del enfermo, contraindicaciones,
eficacia, efectos colaterales y enfermedades concomitantes.
Se recomienda como tratamiento
farmacológico de primera línea el uso de ácido acetilsalicílico o AINE más colchicina
con adición de gastroprotección (Ver Anexo 3.2, Cuadro 8).
Se recomienda una dosis de
ácido acetilsalicílico de 750 mg a 1 gr cada 8 horas por 1-2 semanas,
posteriormente se deberá disminuir de 250-500 mg cada 1-2 semanas, hasta
completar 4-6 semanas (Ver Anexo 3.2, Cuadro 8).
La dosis recomendada de
colchicina es de 0.5 mg cada 24 horas en sujetos de menos de 70 kg y 0.5 mg
cada 12 horas en sujetos de más de 70 kg.
La dosis recomendada de
indometacina es de 25-50 mg cada 8 horas por 1 – 2 semanas, posteriormente
disminuir la dosis en las siguientes 3 – 4 semanas.
No se recomienda el uso de
esteroides como primera línea de tratamiento en sujetos con pericarditis aguda.
Los esteroides en dosis bajas
pueden ser considerados en pericarditis aguda para los casos con
contraindicación clínica o falla en el tratamiento con AINE/colchicina y cuando
se hayan excluido causas infecciosas o bien cuando existe una indicación
especifica.
En caso de utilizar esteroides
a dosis bajas se recomienda el uso de prednisona 0.2 – 0.5 mg/kg/dia hasta la resolución
de los síntomas y reducir progresivamente la dosis en las primeras dos semanas
hasta 4-6 semanas.
Pericarditis recurrente
La pericarditis recurrente se
presenta en el 20-50 % de los casos de pericarditis aguda como complicación,
particularmente en aquellos con etiología infecciosa bacteriana o neoplasias,
por ello es importante precisar la causa subyacente.
En casos de pericarditis
recurrente se recomienda identificar y tratar la causa subyacente en sujetos
con etiología determinada.
La aspirina/AINE más colchicina
se consideran la terapia de primera línea en la pericarditis recurrente y se recomienda
su intensificación a dosis plenas si son tolerados hasta la resolución completa
de los síntomas, aunado a la restricción de la actividad física.
La terapia con colchicina por
más de 6 meses debe considerarse en algunos casos de acuerdo a la respuesta clínica
(Ver Anexo 3.2, Cuadro 8).
En caso de respuesta incompleta
a aspirina/AINE y colchicina, pueden utilizarse corticoesteroides a dosis bajas
o moderadas como segunda línea, siempre como triple terapia y nunca como
terapia de reemplazo o bien en aquellos sujetos con indicaciones específicas.
Se recomienda evitar los
esteroides en caso de infecciones, particularmente bacterianas y tuberculosis.
En caso de utilizar esteroides
se recomienda la reducción gradual y lenta; un pico crítico de recurrencias se
presenta a una dosis de 10-15 mg/día de prednisona por lo que en este punto el
descenso debe ser aún más lento.
Una vez que se ha alcanzado la
remisión clínica completa y la normalización del electrocardiograma,
ecocardiograma y niveles de PCR se recomienda iniciar la reducción de un
fármaco a la vez siendo el último la colchicina.
Taponamiento cardíaco
El taponamiento cardíaco es una
condición que pone en riesgo la vida debida al acúmulo de líquido en el saco pericárdico lo que produce la compresión de
las cámaras cardíacas e impide su llenado diastólico, el consecuente incremento
y finalmente equivalencia de presiones intraventriculares y pericárdicas
seguida de la caída del gasto cardíaco.
En los casos de taponamiento
cardíaco se recomienda la realización de pericardiocentesis con la mayor
rapidez posible guiada por ecocardiografía o fluoroscopía.
Se recomienda la realización de
pericardiocentesis ante la presencia de derrame moderado o severo sin respuesta
a tratamiento médico (debido al riesgo de progresar a taponamiento cardíaco) o
ante la sospecha de infección bacteriana o por micobacterias.
Considerando la fisiopatología
de la dificultad para el llenado de cavidades no se recomienda la utilización
de diuréticos o vasodilatadores en el caso de taponamiento cardíaco.
Pericarditis constrictiva
La piedra angular del
tratamiento de la pericarditis constrictiva es la pericardiectomía (Ver Anexo
3.2, Cuadro 8)
La piedra angular del tratamiento
de la pericarditis constrictiva es la pericardiectomía (Ver Anexo 3.2, Cuadro
8).
La terapia médica para
etiologías específicas puede ser de utilidad para evitar la progresión a
constricción; el tratamiento antituberculoso puede disminuir el riesgo de
constricción de más del 80 % a menos de 10 %.
La terapia antiinflamatoria empírica puede ser considerada en casos con constricción transitoria o de nueva instalación con evidencia de inflamación pericárdica (PCR elevada o reforzamiento del pericardio por imagen).
¿Qué consideraciones deben tenerse en cuenta en caso de mujeres embarazadas con pericarditis?
La pericarditis aguda es la
segunda forma de afección pericárdica durante el embarazo.
El ecocardiograma es el método
de elección para el diagnóstico de pericarditis durante el embarazo.
Se recomienda que en pacientes con historia previa de pericarditis, el embarazo sea planeado en una fase estable de remisión de enfermedad, así mismo haber suspendido colchicina (siendo cambiado por aspirina o prednisona) o inmunomoduladores 3 meses antes del embarazo.
Los AINE son medicamentos de
primera línea hasta el segundo trimestre. Se recomienda suspender a partir de las
20 semanas de gestación por el posible riesgo de cierre de conducto arterioso o
alteraciones en la función renal del feto.
La colchicina está
contraindicada durante el embarazo, lactancia y niñez por ser teratogénica e
interferir en la mitosis y división celular.
En caso de pericarditis
recurrente el empleo de inmunosupresores (metotrexate, ciclofosfamida) está contraindicado y se deberán de suspender tres
meses antes del embarazo, mientras que el empleo de inmunoglobulinas
intravenoso y ciclosporina puede ser indicado en casos especiales.
Todo paciente con dolor
torácico y con sospecha de pericarditis en primer nivel de atención deberá ser
referido al hospital de segundo nivel para su valoración y atención oportuna.
Cuando el enfermo cuente con al
menos un criterio de mal pronóstico debe ser referido a segundo o tercer nivel
para su hospitalización (previamente descritos).
Los pacientes con pericarditis
sin respuesta al tratamiento inicial con AINE/colchicina o con complicaciones
de pericarditis, deberán referirse a tercer nivel para complementación
diagnóstica y tratamiento definitivo.
El taponamiento cardíaco por
tratarse de una urgencia que pone en peligro la vida deberá atenderse en el
hospital de segundo o tercer nivel en donde se tenga el personal adiestrado
para realizar una pericardiocentesis.
Se recomienda enviar del 3er al
2do nivel de atención una vez concluido satisfactoriamente el tratamiento farmacológico
y/ó quirúrgico de las complicaciones de la pericarditis.
Se recomienda realizar un
ecocardiograma de control a todos los pacientes con diagnóstico de pericarditis
recurrente o miopericarditis al mes, 6 y 12 meses, por lo que el médico de
primer nivel deberá referir estos pacientes en éstas fechas al cardiólogo de
segundo nivel.
























No hay comentarios.:
Publicar un comentario