MONONUCLEOSIS INFECCIOSA
La mononucleosis infecciosa
(MI) es un síndrome clínico que en la mayoría de los casos la etiología es el
Virus de Epstein-Barr (EBV). El EBV es un gama-herpes virus, el cual infecta el
90% de la población mundial, usualmente su transmisión es por medio de la
saliva, se establece como portador (infección persistente) en la orofaringe e
infección latente de por vida en linfocitos tipo B, se ha detectado en
secreciones genitales sugiriendo que puede ser transmitido por contacto sexual.
El EBV únicamente infecta al
ser humano, entre el 30-50 % de los infectados manifiestan MI, el periodo de
incubación estimado es de 30 a 50 días. La infección primaria por EBV ocurre
durante la infancia siendo generalmente asintomática, en la adolescencia se
presenta como MI caracterizada por fiebre, faringitis, linfadenopatía y
malestar general.
Se reconoce que la etiología de
la MI en la mayoría de los casos es el EBV, sin embargo la infección primaria
por Citomegalovirus (CMV) puede ser responsable del 7%, con manifestaciones
clínicas indistinguibles a las inducidas por EBV. Es conocido que ambos son
agentes infecciosos oportunistas en el paciente inmunocomprometido. Los niños
se consideran población susceptible de alto riesgo para EBV y CMV, durante esta
etapa estos gérmenes puede deprimir la respuesta inmune del hospedero, siendo
esto la causa de infección bacteriana recurrente en edad pediátrica.
La historia natural de la MI es
a la autolimitación dentro del primer mes después del diagnóstico; sin embargo,
la resolución de la adenopatía y fatiga tienen un curso lento; esta última
puede tardar hasta 6 meses en remitir. Por otra parte, los pacientes con MI
pueden presentar complicaciones agudas; entre ellas alteraciones hemolíticas en
25 a 50 % de los casos (anemia hemolítica, trombocitopenia, púrpura
trombocitopénica, síndrome urémico hemolítico y coagulación intravascular
diseminada), complicaciones neurológicas en 1-5% de los casos (Síndrome de
Guillain-Barré, parálisis del nervio facial, meningoencefalitis, meningitis aséptica,
mielitis transversa, neuritis periférica, cerebelitis y neuritis óptica) o
complicaciones agudas graves con alto riesgo de muerte tales como ruptura
esplénica ( 0.5-1%), obstrucción grave de las vías respiratorias debido a
hiperplasia linfoidea y edema de mucosas (1%) y síndrome hemofagocítico
desencadenado por EBV. La MI es una condición incapacitante que en algunos
casos evoluciona a enfermedad crónica, sin que en la actualidad se establezcan
factores de riesgo y por lo tanto medidas preventivas.
La MI es un síndrome clínico que consiste en datos de faringitis, fiebre y linfadenitis; el cual puede ser ocasionado por diferentes etiologías, principalmente por el virus de Epstein Barr. El EBV es un virus ubicuo que causa infecciones, principalmente entre niños y adolescentes, lo que resulta en un espectro de expresión clínica desde formas que se autolimitan como infección asintomática, MI hasta linfoproliferación en individuos con inmunocompromiso y su asociación con enfermedades malignas (linajes de células B y células epiteliales).
La
infección primaria en la infancia ocurre estrechamente después de la
desaparición de anticuerpos maternos, permaneciendo latente en el hospedero,
favoreciendo una fuerte respuesta inmune. Esta condición es generalmente una enfermedad
benigna y autolimitada en personas sanas. En esta guía el término
"mononucleosis infecciosa" se refiere a la enfermedad causada por
infección primaria por EBV, sin considerar los "síndromes similares a la
mononucleosis infecciosa" ocasionados por otros agentes, los cuales son
clínicamente similares a la enfermedad por EBV.
La MI es un síndrome causado
por EBV, frecuente en niños y adolescentes.
La infección primaria en su
mayoría es asintomática o con síntomas leves en la infancia.
La prevalencia incrementa con
la edad Se transmite por contacto oral por medio de la saliva: manos o juguetes
en niños y besos en la etapa de adolescencia.
El periodo de Incubación de la
MI es de 30 a 50 días
El médico de primer contacto
debe reconocer a la MI como un síndrome frecuente en niños y adolescentes, cuya
prevalencia incrementa con la edad.
Es recomendable informar a los
pacientes con MI el riesgo de transmisión por saliva (fómites, besos) el cual
es mayor en infección reciente.
Más del 95% de la población
adulta a nivel mundial es seropositiva para EBV
El EBV tipo 1 presenta una
prevalencia entre 70-85%.
La incidencia de MI en Estados Unidos de Norteamerica se estima de 20-70/100 000 habitantes por año e incremento en jóvenes a 100/100 000 habitantes por año.
En niños el periodo de
incubación del EBV puede acortarse a diferencia de los adolescentes y adultos
el cual es de 30 a 50 días
En nuestro país no existen
datos epidemiológicos en relación a MI, considerando que las características de
nuestra población son semejantes a países con pobre infraestructura sanitaria y
alta densidad demográfica se espera que a menor edad existirá un mayor grado de
primoinfección.
El médico de primer contacto
debe tomar en cuenta:
- población de mayor riesgos para la MI endémica son los grupos confinados de
- adolescentes y adultos jóvenes como en instituciones educativas.
- Es frecuente el estado de portador asintomático independientemente del género.
- Generalmente es necesario el contacto personal estrecho, que involucre el intercambio de saliva o secreciones orofaríngeas para la transmisión del EBV.
La infección se contrae en los comienzos de la vida, particularmente en grupos socioeconómicos bajos, por lo que de acuerdo a las características de nuestra población habrá que considerar pacientes seropositivos en edades tempranas y pacientes con MI en la adolescencia con menor frecuencia
La MI es un síndrome clínico
caracterizado por la triada de fiebre, linfadenopatía y datos clínicos de
faringitis. La triada de signos y síntomas se observa en el 98% de los casos de
MI.
Con una frecuencia de signos y
síntomas en los casos de MI:
- Fiebre 63-100%
- Linfadenopatía 93-100%
- Datos clínicos de faringitis en 69-91%
Se ha documentado los motivos
de consulta por el cual los pacientes con MI acuden al Médico:
- dolor en faringe y amígdalas
- dolor faríngeo más fatiga
- fiebre
Por otra parte, además de la
triada, entre los más de 70 signos y síntomas descritos en pacientes con MI
comprobada destacan 4 signos:
- Petequias en el paladar (50 %)
- Adenopatía inguinal, adenopatía axilar y
- adenopatía retroauricular.
En la MI las petequias se
observan entre la unión del paladar blando y el paladar duro.
Ocurren en brotes y duran pocos
días.
La linfadenopatía observada, en
la mayoría de casos, involucra las cadenas cervicales posteriores.
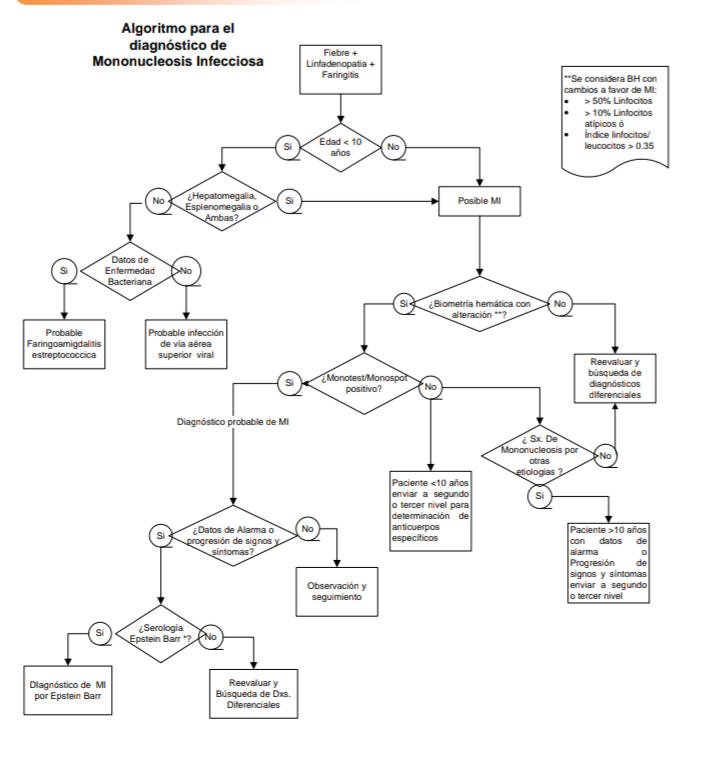
El médico de primer contacto debe sospechar MI en adolescentes y adultos jóvenes, particularmente en grupos socioeconómicos bajos ante la triada de fiebre, linfadenopatía y datos clínicos de faringitis.
Considerar en los niños de 10 años de edad con la triada y sospecha de MI, pueden presentar visceromegalias esplenomegalia entre el 50% -75% y hepatomegalia en 72-87.5%. Con predominio de esplenomegalia en adolescentes y adultos jóvenes sobre la hepatomegalia
En todo paciente adolescente o adulto joven cuyo motivo de consulta es dolor faríngeo y/o amigdalino más fatiga o fiebre, buscar intencionadamente la triada sindromática de MI.
Si se integra la triada
sindromatica, lo siguiente es proceder a una exploración dirigida a la búsqueda
de signos altamente específicos tales como esplenomegalia o hepatomegalia en
pacientes a 10 años, adenopatía axilar,
adenopatía inguinal y petequias en el paladar
Interpretación de los Hallazgos
Clínicos:
La triada sindromática más la presencia de cualquiera de los signos altamente específicos significan: posibilidad elevada (mayor certidumbre) de que la enfermedad del paciente es MI.
La presencia de la triada
sindromática y ausencia de signos altamente específicos significan: posibilidad
baja de que la enfermedad del paciente sea MI, sin embargo no elimina el
diagnóstico, por lo que en todo paciente con la triada sindromática proceder a
realizar biometría hemática completa.
El pronóstico de la MI es
favorable en la mayoría de los casos, incluyendo a los pacientes que presentan
complicaciones leves:
- Hematológicas en 25 a 50 % : anemia hemolítica, trombocitopenia, púrpura trombocitopénica, síndrome urémico hemolítico y coagulación intravascular diseminada
- Hepatitis anictérica en 50-80%, hepatitis ictérica 5%
- neurológicas en 1-5%: Parálisis del nervio facial, neuritis periférica, cerebelitis y neuritis óptica
Dado que manifestaciones tales
como dolor abdominal y dificultad respiratoria en pacientes con MI son
infrecuentes, considerarlos signos de alarma que orientan a complicaciones
esplénicas o respiratorias.
De acuerdo a la prevalencia de
las complicaciones sospechar de alteraciones hematológicas y hepáticas.
El 50 al 80% de la faringitis
infecciosa es de etiología viral, incluyendo Influenza, herpes virus simple y
adicionalmente entre el 1 al 10% de los casos por EBV.
El organismo bacteriano más
frecuentemente aislado es estreptococo beta hemolítico responsable entre el
5-36%; su mayor incidencia es entre los 5 a 15 años de edad.
No existe evidencia que la
faringitis bacteriana tenga una duración diferente y mayor severidad que por
otras causas.
Algunas guías plantean la falta
de relevancia clínica en el diagnóstico etiológico de certeza.
Ante la sospecha de faringitis
estreptocócica y datos clínicos indistinguible de MI, razonar con base al dolor
faríngeo y grupo de edad, prevalencia local y estación para la identificación
de grupos de riesgo para la faringitis estreptocócica.
El médico de primer contacto debe reconocer como grupo de mayor riesgo a los adolescentes o adultos jóvenes con triada clásica para realizar el diagnóstico clínico de MI, por exclusión de otras etiologías virales y bacterianas.
Ante la sospecha de embarazo
con MI valorar la realización de serología para EBV, CMV e HIV.
Los pacientes con cuadro
clínico de MI, con fiebre elevada, alteración en biometría hemática:
leucocitosis ó leucopenia con plaquetopenia de moderada a severa o hallazgos de
anemia hemolítica sospechar el diagnóstico de leucemia
El proceso de diagnóstico para
distinguir la linfadenopatía benignas de las malignas se enfoca inicialmente
con la obtención de historia clínica y examen físico completos.
La historia debe incluir: duración y síntomas asociados, infecciones localizadas reciente lesiones en piel, traumatismos, arañazos o
mordeduras de animales , ingesta de medicamentos
El examen físico debe incluir:
- ubicación de la linfadenopatía
- tamaño y características de los ganglios linfáticos
Otros hallazgos físicos: hepatoesplenomegalia, petequias o hematomas y signos de enfermedad sistémica.
Determinar si el proceso es
agudo o crónico y si la linfadenopatía es localizada o difusa como puntos que
discriminan el trabajo diagnóstico.
Considerar falla al tratamiento
antiinflamatorio y antimicrobiano si presenta las siguientes características
clínicas:
- Ganglios que no regresen a su tamaño posterior a 14 días de tratamiento antibiótico y antiinflamatorio
- Ganglios con aumento de volumen durante tratamiento antimicrobiano y antiinflamatorio
El médico de primer contacto en el primer nivel de atención debe reconocer que los niños con linfadenopatía, la causa principal es infeccioso y autolimitada. Se sugiere ofrecer una prueba terapéutica (antimicrobiano y antiinflamatorio) en los niños con linfadenopatía y ausencia de datos de malignidad.
Se debe prestar especial
atención en caso de falla al tratamiento y de evolución insidiosa, datos de
malignidad (presencia de síntomas B y localización supraclavicular) ante estos
referir a tercer nivel de atención para su abordaje diagnóstico.
Posterior a su replicación
inicial en la faringe, el EBV infecta a los linfocitos B a través de su
receptor CD21, distribuyéndose en todo el sistema linforeticular. Una de las
consecuencias de este evento son los cambios que se producen en la biometría
hemática (BH).
Los linfocitos atípicos son células características de la MI, en su mayoría linfocitos CD8 activados en forma policlonal, sin embargo pueden estar presentes CD4 cooperadores y linfocitos T CD11 con función de células asesinas.
Las características morfológicas de estos linfocitos atípicos son: incremento en el tamaño, núcleos grandes con disminución de la razón núcleo/citoplasma y apariencia de menor densidad del núcleo en comparación con los linfocitos normales
Los tres criterios clásicos de
laboratorio para la confirmación de mononucleosis infecciosa son:
- Linfocitosis
- presencia de linfocitos atípicos en (≥10%)
- prueba serológica positiva para EBV
En un paciente con datos clínicos sugestivos de MI, la presencia de mayor porcentaje de linfocitos atípicos incrementa la probabilidad de infección por EBV. Sin embargo cuando se asocia linfocitosis > 50% con la presencia de > 10% de linfocitos atípicos la sensibilidad es de 61% con especificidad (95%) para el diagnóstico de infección por este virus.
En paciente con sospecha clínica de MI, debe solicitarse BH completa, con determinación de linfocitos atípicos y búsqueda de linfocitosis para el incremento de probabilidad de MI, así como el cálculo del índice Linfocitos totales/leucocitos totales
La infección por EBV induce la
formación de anticuerpos específicos y no específicos en un individuo.
Los anticuerpos no específicos, denominados heterófilos, son producidos por la activación policlonal de linfocitos B infectados y no están dirigidos contra el EBV, sin embargo reaccionan con antígenos que se encuentran en eritrocitos de otras especies animales llevando a su aglutinación.
Esta capacidad de aglutinación es utilizada en la reacción denominada de Paul-Bunnell, que determina anticuerpos heterófilos a partir de la 2 semana de la infección. El nivel máximo de anticuerpos es detectado por esta técnica a la 6a semana y niveles bajos hasta un año posterior a la infección primaria.
En paciente con sospecha clínica de MI con BH con linfocitosis y linfocitos atípicos solicitar prueba serológica para EBV. Es necesario considerar que debido a la variabilidad de presencia de anticuerpos heterófilos (pruebas cualitativas rápidas: Monospot y Monotest) en los niños < de 4 años un resultado negativo no descarta MI.
Dado que la infección por EBV
es perene, existen diversos sistemas de anticuerpos contra diferentes antígenos
que pueden indicar un determinado estadio de la infección.
Los antígenos tempranos (EA) son producidos en los estados iniciales de la infección lítica del virus, antes de la síntesis del DNA.
Los antígenos tardíos son producidos después de la síntesis de DNA e incluyen los antígenos capsulares (VCA) que son las proteínas estructurales de la misma.
Durante la infección latente solo pocos antígenos son producidos y entre ellos el
EBNA1.
Se han utilizado diversos formatos para la identificación de estos anticuerpos, siendo la más sensible hasta el momento la inmunofluorescencia (IF), sin embargo la técnica de ELISA tiene una sensibilidad adecuada para la mayoría de los anticuerpos (90%) y especificidad (95%), lo cual permite una determinación rápida para un mayor número de muestras.
La infección aguda por EBV es caracterizada por un incremento rápido en los anticuerpos dirigidos contra VCA. La elevación de IgM es primaria pero generalmente transitoria, detectándose usualmente por 4 semanas pero puede perdurar hasta por 3 meses.
La determinación de IgM-VCA es
el ensayo serológico más específico que por sí mismo indica una infección aguda
y es suficiente para confirmar el diagnóstico.
La elevación de IgG -VCA
usualmente es máxima durante el estadio agudo de la enfermedad, declinando
gradualmente en los meses siguientes y permaneciendo estable durante el resto
de la vida.
Por lo tanto aunque IgG -VCA es
positiva durante la fase aguda, su determinación única no puede distinguir
entre una infección reciente y una antigua.
En adultos o niños > de 10 años, con datos clínicos sugestivos y laboratorio compatibles con MI: BH con linfocitos >50%, 10 % de linfocitos atípicos, debe realizarse una determinación de anticuerpos heterófilos (cuantitativa o cualitativa rápida: Mono spot o Mono test). En caso de ser positiva se establece el diagnóstico de MI por EBV y no se requieren otra prueba diagnóstica. En caso de resultar negativa deberá realizarse búsqueda de anticuerpos específicos
La determinación de anticuerpos específicos deberá realizarse en todos los niños < de 10 años que tengan un cuadro clínico compatible con MI y alteraciones de laboratorio sugestivas.
Asimismo en los adultos con
cuadro clínico sugestivo y que tengan una determinación negativa de anticuerpos
heterófilos.
En estos casos deberá
determinarse IgM contra el antígeno de cápside (anti-VCA) e IgG contra el mismo
antígeno.
Ante cuadro clínico y pruebas diagnósticas sugestivas con prueba de determinación de anticuerpos específicos para EBV negativos y duda diagnostica con datos de alarma ó sospecha de etiología diferente a EBV de la MI, evaluar la realización de determinación de anticuerpos IgM e IgG
Algunos autores por consenso de
expertos recomiendan el tratamiento
sintomático de la MI:
- Mantener hidratación adecuada
- Anti-inflamatorios no esteroideos: Ibuprofeno o paracetamol. Estos medicamentos son eficaces, bien tolerados y seguros para el tratamiento de Fiebre y dolor en Niños y Adultos.
- Tener precaución y evitar el uso de ASA en niños por el riesgo de Síndrome de Reye.
Las recomendaciones generales
para el manejo de pacientes con MI son :
- Informar a pacientes y/o familiares acerca de DATOS DE ALARMA (Dolor abdominal o Dificultad respiratoria) ante su presencia acudir de urgencia para atención hospitalaria.
- Evitar deportes de contacto durante al menos 1 mes a partir del diagnóstico Reposo relativo.
- Evitar actividades de riesgo para caídas tales como ciclismo.
- No prescribir antibióticos, especialmente Ampicilina y Amoxicilina, y en general todos los beta-lactámicos. Considerar que los pacientes con MI que reciben este tipo de antibióticos se complican con exantema.
El médico tratante de un paciente con MI debe individualizar y de ser necesario manejar el dolor con antiinflamatorios no esteroideos como el paracetamol a dosis de 10 a 15mg por kilo por toma, 3 veces al día. Realizar hincapié en los datos de alarma para una atención oportuna y reposo evitando deportes de contacto o de riesgo. No está indicado el uso de beta-lactámicos ni ASA
En los pacientes con MI que cursen sin complicaciones o datos de alarma no es recomendable el tratamiento con aciclovir.
Aunque la evidencia clínica es pobre, en los pacientes con MI grave, que cursen con obstrucción de la vía aérea, evaluar el tratamiento con el uso concomitante de aciclovir y esteroides. En estos ensayos clínicos han administrado aciclovir a dosis de 10 mg/kg/dosis 3 veces al día o bien 800 mg Vía Oral, 5 veces al día por 10 días.
Los pulsos de metilprednisolona se han usado en casos refractarios o debido a la urgencia de un hemorragia con riesgo de muerte. Recordar que la neutropenia y plaquetopenia asociada a MI se recuperan usualmente de forma espontánea en los primeros 4 a 7 días por lo que no requiere tratamiento.
Se debe considerar el manejo
ambulatorio en los Pacientes con diagnóstico de MI Clínico + más “monotest” o
Monospot” positivo sin complicaciones agudas graves.
Revisión Mensual los primeros dos meses de
evolución.
Revisión al cuarto y sexto mes de evolución.
Alta de la consulta externa
después de la última revisión al sexto mes de evolución.
Todo paciente con diagnóstico clínico de MI con Linfocitosis y presencia de linfocitos atípicos en la BH debe enviarse al Segundo o tercer nivel de atención:
Cuando a nivel local no disponga del recurso diagnóstico prueba que evidencia la presencia de anticuerpos heterófilos (“Monotest” o “Monospot”)
Todo paciente < a 10 años de
edad con diagnóstico clínico de MI con Linfocitosis y linfocitos atípicos en la
BH debe enviarse al Segundo o tercer nivel de atención ante la presencia de
Hepato -Esplenomegalia
El médico de primer contacto
debe considerar que ante manifestaciones de dolor abdominal y dificultad
respiratoria en pacientes con MI como signos de alarma para complicaciones
esplénicas orespiratorias envío al servicio de urgencias de su HGZ.
Es recomendable en un paciente
con MI con complicaciones agudas como alteraciones de la coagulación,
progresión de hepatitis, o ante la presencia de complicaciones graves o signos
de alarma: abdomen agudo u obstrucción de la vía aérea superior, sin importar
su edad, la Hospitalización para manejo y vigilancia.
El médico de primer contacto:
médico familiar y pediatra ante la sospecha de etiología benigna infecciosa por
MI y falla al tratamiento o evolución tórpida y signos de posible malignidad
envío a segundo nivel de atención para su evaluación clínica y confirmación
diagnóstica o de diagnósticos diferenciales.




















No hay comentarios.:
Publicar un comentario