EXANTEMAS INFECCIOSOS
Aunque la mayoría de los
exantemas pediátricos son producidos por virus, existen múltiples etiologías
que deben ser consideradas y una gran cantidad de condiciones comunes se
clasifican como idiopáticos. Aun cuando
hay un rango limitado de respuestas dermatológicas a un gran número de agentes
causales, existe una variabilidad morfológica significativa en respuesta al
mismo agente.
El énfasis en definir
características que pudieran diferenciar una etiología de otra es esencial para
ayudar al clínico a contar con mayores
herramientas para un abordaje diagnóstico adecuado.
En exantema es una lesión
visible en la piel debido a enfermedad. La condición puede ser una alteración
primaria de la piel o el síntoma de un proceso sistémico. Los exantemas
infecciosos pueden limitar su afección a piel o ser parte de una condición
generalizada, por definición un exantema aparece abruptamente y afecta varias
áreas de la piel simultáneamente.
Las causas más comunes son de
etiología vial (excepto la escarlatina), las más conocidas son el
sarampión, la varicela y la rubeola; las
más comunes son por adenovirus, Citomegalovirus, enterovirus, virus de Epstein
Barr, herpes 6 o 7, sarampión, parvovirus, rubeola y virus del oeste del Nilo. Y
de estas el exantema súbito y los exantemas por enterovirus son las principales
en el mundo entero.
De las causas potencialmente
graves, muchas se han reducido importantemente con los programas de vacunación.
Adicionalmente, se han desarrollado nuevas vacunas que prometen la reducción de
exantemas como los causados por neumococo y meningococo, que continúan siendo
una causa potencialmente fatal en la infancia. La enfermedad invasiva por
Streptococcus del grupo A y la aparición de Staphylococcus aureus
oxacilino-resistentes han modificado el panorama de las enfermedades exantemáticas
febriles en la infancia en la última
década, por lo que en la actualidad los pacientes moderada o críticamente enfermos con evidencia de exantema
deben recibir terapia antimicrobiana empírica.
Cuando el diagnóstico del
exantema no es obvio se debe realizar una historia clínica adecuada, poner un
particular interés en síntomas prodrómicos, historia de inmunizaciones, viajes
recientes, exposición a insectos, plantas o fármacos, contacto con personas
enfermas, mascotas, exposición a químicos, enfermedad crónica, sitio inicial de aparición
del exantema, características, inicio súbito o gradual, tipo de lesión, la
distribución, la progresión, configuración y organización, dirección y rapidez
de la diseminación de las lesiones; historia personal o familiar de atopia
(asma, rinitis, etc.,) y síntomas sistémicos recientes como presencia de linfadenopatía y
especialmente fiebre.
Los exantemas con fiebre merecen especial
atención, especialmente si la fiebre persiste por 5 días o más.
La edad del paciente ayuda a
limitar las posibilidades diagnósticas. Por ejemplo un exantema maculo papular
agudo en los niños normalmente está causado por infecciones virales, mientras
que en los adolescentes o adultos puede
deberse a reacciones farmacológicas.
Los síntomas que deben ser
interrogados son:
1) prurito debido a que algunas condiciones
causan intenso prurito (escabiasis, urticaria y dermatitis atópica), mientras
otras no (dermatitis seborreica, sífilis secundaria y muchos exantemas
virales);
2) dolor, ya que la mayoría de
los exantemas infecciosos no son dolorosos, mientras que en algunas entidades
es más común como en el síndrome Sweet, la enfermedad de Kawasaki y el síndrome de Stevens-Johnson.
Los exantemas virales pueden
ser producidos directamente por la infección o por una respuesta inmunológica
(síndrome de Gianotti-Crosti, pitiriasis liquenoide) o por la interacción entre
el virus y algunos fármacos.
Las enfermedades con exantema
se clasifican de acuerdo a la morfología de la lesión primaria, lo que
facilita el abordaje diagnóstico:
1. Maculo papular
a. Distribución central y
periférica
2. Petequial
3. Eritematoso difuso con descamación
4. Vesículopustular
5. Nodular
Los exantemas virales pueden
clasificarse como:
1. Directo: infeccioso
2. Indirecto o para-infeccioso:
secundario a una respuesta inmunológica o interacciones farmacológicas con el virus
Se conoce como enfermedades
exantemáticas a un grupo de infecciones sistémicas, con diferente grado de contagiosidad, que tienen como característica
principal la presencia de una erupción cutánea (exantema) simétrica y que se
presentan con mayor frecuencia durante la edad pediátrica.
Estas enfermedades tienen
características clínicas específicas que las distinguen unas de otras, pero que
en estadios tempranos pueden confundirse.
En los niños los exantemas
están usualmente relacionados con infecciones.
Se ha reportado que del 65-100% de los
exantemas con fiebre en la edad pediátrica tienen una causa infecciosa y en el
72% de los casos la infección es viral,
y en la mayoría de las veces son inofensivos (principalmente enterovirus); el resto puede ser síntoma de erupciones
farmacológicas y enfermedades reumatológicas. Otras causas potenciales incluyen
bacterias, espiroquetas, ricketsias, medicamentos y enfermedades reumatológicas
FIEBRE ESCARLATINA
El Streptococcus pyogenes se reconoce como el principal agente etiológico de la faringoamigdalitis aguda. También se asocia con una variedad de procesos infecciosos de localización diversa, entre los que destacan por su gravedad, fascitiss necrosante, choque tóxico e infecciones cutáneas.
La fiebre escarlatina tiene una baja incidencia en los lactantes. La edad de presentación es de 3 a 15 años de edad. Con una temporalidad en meses fríos (finales de invierno y principios de primavera). Se asocia a infecciones faríngeas, heridas o infección directa de la piel. Inmunodeficiencia congénita o adquirida.
Se adquiere por contacto directo de secreciones de nariz, garganta y piel de los enfermos y fómites contaminados. Quirúrgica. Es más frecuente en condiciones de hacinamiento.
El microorganismo causante
corresponde a Streptococcus pyogenes, beta hemolítico del grupo A [EBHGA] productor de toxina eritrogénica. El
periodo de incubación es de 1 a 7 días.
La sintomatología frecuente de la fiebre escarlatina es fiebre mayor a 39°C, faringodinea, cefalea, náuseas, vómito, dolor abdominal, malestar general.
Las manifestaciones cutáneas características de la fiebre escarlatina aparecen de 2-3 días posterior al inicio del cuadro infeccioso y se caracteriza por:
- Lesiones petequiales lineales en zona antecubital, ingle y axilas, producido por la ruptura de los capilares hace aparecer líneas de color rojo (Signo de Pastia).
- Exantema eritematoso generalizado, escaldado en la presión, de textura áspera (piel de lija) Las palmas y las plantas suelen ser respetados.
- Enrojecimiento de la cara con palidez perioral (triangulo de Filatov).
- Erupción cutánea que aparece 2 a 3 días después de la infección.
En la boca se observan máculas puntiformes rojas en la úvula y en el paladar duro y blando (manchas de Forcheimer) Inicialmente entre el 1ro y 2do día se aprecia una capa blanca en el dorso de la lengua, las papilas enrojecidas y aumentadas de volumen (lengua en fresa blanca) y al 4to y 5to día la capa blanca desaparece dejando descubierta sólo las papilas rojas (lengua en frambuesa)
El diagnóstico es clínico y en
la mayoría de los casos existe el antecedente de una infección por estreptococo
(faringitis o infección de la piel).
La profilaxis con penicilina benzatínica o compuesta, o eritromicina está indicada en los contactos intradomiciliarios de un caso de escarlatina, epidemia en una institución cerrada, antecedente de fiebre reumática en un miembro de la familia o aparición de complicaciones supurativas en un caso índice.
El tratamiento con penicilina
se debe iniciar tan pronto como sea posible para disminuir la incidencia de
fiebre reumática.
Las principales complicaciones son: Otitis media, absceso peri amigdalino, sinusitis, meningitis. Fiebre reumática entre 2 a 3 semanas después de la aparición de la escarlatina Glomerulonefritis pos estreptocócica aproximadamente 10 días después de la aparición de la escarlatina.
STAPHYLOCOCCEMIA
Las infecciones primarias de la
piel por lo general aparecen de manera secundaria a una lesión de la epidermis,
lo que facilita la infección por Staphylococcus.
La edad más frecuente de
presentación de la Staphylococcemia es en niños de 2 a 5 años, pero en realidad
puede afectar a individuos de cualquier edad.
El S. aureus se caracteriza por
tener un periodo prodrómico aproximadamente de una semana con aparición de
conjuntivitis (42%) y edema facial (31%), sobre todo en los niños pequeños, con
descamación periorificial (54%). Puede acompañarse de fiebre (46%) y el
paciente suele presentar mal estado general o irritabilidad por dolor.
La Staphylococcemia es una
infección grave asociada a una alta morbilidad y mortalidad. Su virulencia hace
indispensable que se de tratamiento
desde la sospecha clínica.
La elección del tratamiento
depende de la susceptibilidad a la
meticilina del patógeno.
ERITEMA INFECCIOSO (QUINTA ENFERMEDAD)
Exantema común de la infancia
causada por el parvovirus humano B19 (PVB19), un eritrovirus. Más común en
niños de 6 a 19 años y en edad geriátrica, pero también se encuentra en niños
de 1 a 4 años de edad. No hay predominio
estacional ni de sexo.
Se adquiere mediante la
inhalación de aerosoles, transfusión sanguínea y vertical (congénita). Por
contacto directo con secreciones de una persona infectada.
El periodo de incubación de la
quinta enfermedad va de 4 a 21 días, el periodo de contagio de 6 a ll días
previos al exantema. Por lo general no
hay periodo prodrómico o se presenta como elevación leve de temperatura corporal (37,8 a 38,3 ° C), dolor de cabeza,
conjuntivitis, coriza, faringitis, malestar gastrointestinal con náuseas y
diarrea.
La aparición del exantema
facial respeta la zona periorbital y el
puente nasal. Hay eritema en las extremidades, el tronco y glúteos; la clave
para el diagnóstico es la apariencia de “mejilla abofeteada” y erupción cutánea en forma de red. La duración
del exantema es de 3-5 días. En la presentación atípica sólo las manos y pies
se ven afectados.
El
exantema aparece en tres etapas:
1.
Primera etapa: Exantema eritematoso en mejillas, que asemeja
una "mejilla abofeteada" y frente. Corresponde a un exantema no
doloroso, con incremento de la temperatura local y edema, con palidez
peribucal. Erupción cutánea no dolorosa, pero caliente, eritematosa y edematosa, con
palidez peribucal relativa.
2.
Segunda etapa: exantema papular distal y simétrico en el
tronco y las piernas en los próximos 4 días, con una apariencia de encaje.
3.
Tercera etapa: De duración variable con la erupción recurrente
hasta por varias semanas. Los cambios en la intensidad y la aparición de la erupción son más notorios
con diferentes factores ambientales como la presión cutánea, la luz solar,
calor o frío extremo, o el estrés.
El diagnóstico es clínico. Si
se necesitan pruebas diagnósticas existen: serología, que busca anticuerpos
específicos contra parvovirus B19, y PCR. Los estudios moleculares no son más específicos que la
serología en pacientes inmunocomententes
La búsqueda de IgM específicos
de parvovirus B19 está indicada en pacientes inmunocompetentes. Estos
anticuerpos permanecen elevados durante dos o tres meses después de la
infección aguda. Los títulos de anticuerpos IgG son menos útiles ya que solo
indican infección previa e inmunidad.
La búsqueda de DNA viral es
indispensable para el diagnóstico de infección por parvovirus B19 en pacientes con crisis aplásica transitoria o
pacientes inmunocomprometidos con infección crónica. Estos pacientes no tienen
IgM ni IgG elevados.
En la mayoría de los pacientes,
la infección por parvovirus B19 es benigna y auto limitada, sin necesidad de
seguimiento
Es importante realizar biometría hemática con diferencial para evaluar la presencia de complicaciones hematológicas en personas susceptibles (ej. deficiencia de hierro, infección por VIH, enf. Células falciformes, esferocitosis, talasemia)
ENFERMEDAD DE KAWASAKI
La enfermedad de Kawasaki (EK)
es una vasculitis sistémica de la que aún no se conoce la causa. pero se
sospecha que existe activación del sistema inmunológico secundario a una
infección en un huésped genéticamente susceptible.
En México el grupo etario más
afectado son los menores de 5 años, con relación varón: mujer de 1.5:1.
El mayor número de casos son en
primavera e invierno.
Los motivos por los que se cree
que es una causa infecciosa son:
1. Similar a una respuesta a
enfermedad infecciosa y se auto limita
2. Epidemiológicamente: afecta
niños, en ciertas estaciones y se
presenta en brotes.
Pero no se ha identificado un
agente infeccioso.
El diagnóstico es clínico, no
hay una prueba diagnóstica específica
para esta enfermedad.
Los criterios diagnósticos para
la enfermedad clásica/completa son:
Fiebre por ≥ 5 días y ≥4 de los siguientes
signos
Conjuntivitis bulbar,
bilateral, no exudativa
Cambios oro-faríngeos como:
- Lengua de fresa
- Eritema difuso en mucosa oro-faríngea
- Eritema o fisuras en los labios
- Adenopatía cervical (≥1.5 cm de diámetro, unilateral)
- Exantema polimorfo
- Cambios periféricos en extremidades
- Eritema o edema en palmas o plantas
- Descamación periungeal en fase subaguda
La enfermedad tiene 3 fases
clínicas. Aguda, subaguda y convalecencia. La fase aguda inicia con fiebre y termina con la defervescencia, usualmente dura
en promedio 11 días o menos si se da tratamiento.
La fase subaguda inicia con la
resolución de la fiebre y termina con la resolución del cuadro clínico,
normalmente inicia en el día 10 de la enfermedad
y dura dos semanas. La fase de convalecencia inicia al final de la subaguda y
continúa hasta que la velocidad de sedimentación y las plaquetas regresan a la normalidad,
normalmente 4-8 semanas después del inicio de la enfermedad
La fiebre es alta y no responde
a manejo sintomático o antibiótico. Las características clínicas pueden no
estar presentes al mismo tiempo, por lo
que es importante un interrogatorio dirigido. Es importante reevaluar al
paciente con fiebre persistente o sin causa aparente ya que el diagnóstico puede ser más claro en la
revisión subsecuente. Sin tratamiento la fiebre dura típicamente 10 a 14 días.
Es importante evaluar la región
periungeal en la fase aguda ya que puede levantarse la uña o haber
desprendimiento de la base de la uña sin descamación franca, y puede ocurrir en
el periodo febril ayudando en la evaluación del niño con fiebre prolongada
La leucopenia y trombocitopenia
son raras, pero pueden estar presentes con asociación de síndrome de activación
de macrófagos; estos hallazgos son considerados factores de riesgo para el
desarrollo de aneurismas de las arterias coronarias (AAC).
A todos los niños con
diagnóstico de EK se les debe realizar un electrocardiograma y un
ecocardiograma.
En la fase aguda se afecta el
miocardio, pericardio, endocardio, válvulas, sistema de conducción y arterias
coronarias. También se puede presentar choque cardiogénico en la fase aguda. Frecuentemente
secundario a disfunción sistólica, regurgitación mitral
Cuando los pacientes ingresan
en la fase temprana de la enfermedad y reciben tratamiento adecuado se evitan las lesiones cardiacas permanentes. La
frecuencia de alteraciones en las arterias coronarias es de 20%, el objetivo de
un tratamiento adecuado (salicilatos a dosis antiinflamatorias y gamaglobulina intravenosa)
es disminuir la frecuencia de aneurismas a 3%.
SARAMPIÓN
Los casos de sarampión han
disminuido notablemente en la última década, debido a las campañas de
vacunación masiva; ocurriendo brotes muy ocasionales provenientes de personas
infectadas fuera del país.
La afección dérmica se presenta
como exantema maculo papular eritematoso no escamoso y no purpúrico,
inicialmente tenue, que pueden llegar a ser confluentes principalmente en cara,
cuello y hombros.
Puede haber afección de mucosa
oral con manchas de Koplik (pápulas pequeñas de color blanco azulado con areola
eritematosa).
Existe un cuadro prodrómico
caracterizado por tos, coriza, conjuntivitis e irritabilidad. Una vez que se
presenta el exantema disminuye la intensidad de la fiebre y los síntomas
prodrómicos.
Los factores de riesgo para
adquirir la enfermedad son: asistir o trabajar en guarderías o estancias
infantiles, padecer inmunodeficiencia
congénita o adquirida, ingesta de medicamentos inmunosupresores, desnutrición,
personal de salud, personas parcialmente inmunizadas o no vacunadas.
La muestra sanguínea para
realizar ELISA-IgM debe tomarse en los primeros 35 días de haber iniciado el
exantema para determinación de anticuerpos específicos.
El exudado faríngeo y la
muestra de orina (ambos procedimientos se deberán hacer en los primeros 5 días
de haber iniciado el exantema), se requieren para aislamiento y
genotipificación de los virus aislados de sarampión o rubéola y están recomendados en
casos de sarampión atípico o ante la presencia de neumonía o encefalitis inexplicable en un paciente inmunocomprometido.
No existe tratamiento
específico contra el sarampión.
Se sugiere administrar Vitamina
A. 200 000 UI en mayores de 1 año, 100 000 UI en menores de 1 año.
Repetir dosis: en niños con
defectos oftalmológicos para mejorar las condiciones generales y prevenir
complicaciones.
Se recomienda hospitalizar a
los pacientes con inmunodeficiencia y aquellos que desarrollaron alguna
complicación moderada o grave.
El paciente hospitalizado debe
estar aislado, con aislamiento de vía aérea.
Se debe vacunar a los contactos
susceptibles en las siguientes 72 h post-exposición. El aislamiento en la comunidad es inútil ya que los pacientes
transmiten la enfermedad desde el periodo prodrómico.
Es una enfermedad de
notificación inmediata a la jurisdicción sanitaria correspondiente, para que se
realice el estudio epidemiológico.
Búsqueda activa de casos
adicionales en la población, bloqueo vacunal y toma de muestra de sangre (5-7
ml) en los primeros 35 días de haber iniciado el exantema.
RUBEOLA
En México la mayor incidencia
es en menores de 1 año y de 1-4 años y en personas inmunocomprometidas.
Predominantemente en primavera
y verano.
La vía de transmisión de la
rubéola es por contacto directo, inhalación de aerosoles y vertical (congénita)
El periodo de incubación de la
rubéola es de 14 a 20 días, con un periodo de contagio de 10 días antes y 7
días después de que inicie el exantema.
Los pródromos se presentan 2 a
4 días previos a la aparición del exantema, se caracteriza por fiebre de bajo
grado.
El exantema es maculopapular
rosado y se asocia a la presencia de adenomegalias con localización característica en región retroauricular y
cérvico-suboccipital.
Las lesiones tienen una aparición cefalocaudal que pueden llegar a ser confluentes; con dirección descendente, pruriginosas, y pueden durar hasta tres días, despareciendo en orden invertido a su aparición.
La rubeola es una enfermedad
leve con síntomas inespecíficos difícil de diagnosticar por lo que pueden realizarse pruebas serológicas (ELISA,
Inhibición de la hemoaglutinación, Anticuerpos por inmunofluorescencia) y
aislamiento del virus en secreción nasal, sangre, garganta, orina o LCR.
La biopsia de piel no es
específica para diagnóstico de rubeola.
Los niños con exantema no
deberán asistir a la escuela, hasta después de 7 días de haber iniciado la
erupción. Y los pacientes hospitalizados
requieren aislamiento de vía aérea.
Para prevenir la Rubéola
Congénita es indispensable vacunar en la etapa de lactante y revacunar
Es una enfermedad de
notificación inmediata a la jurisdicción sanitaria correspondiente en caso de
sospecha o confirmación de la infección.
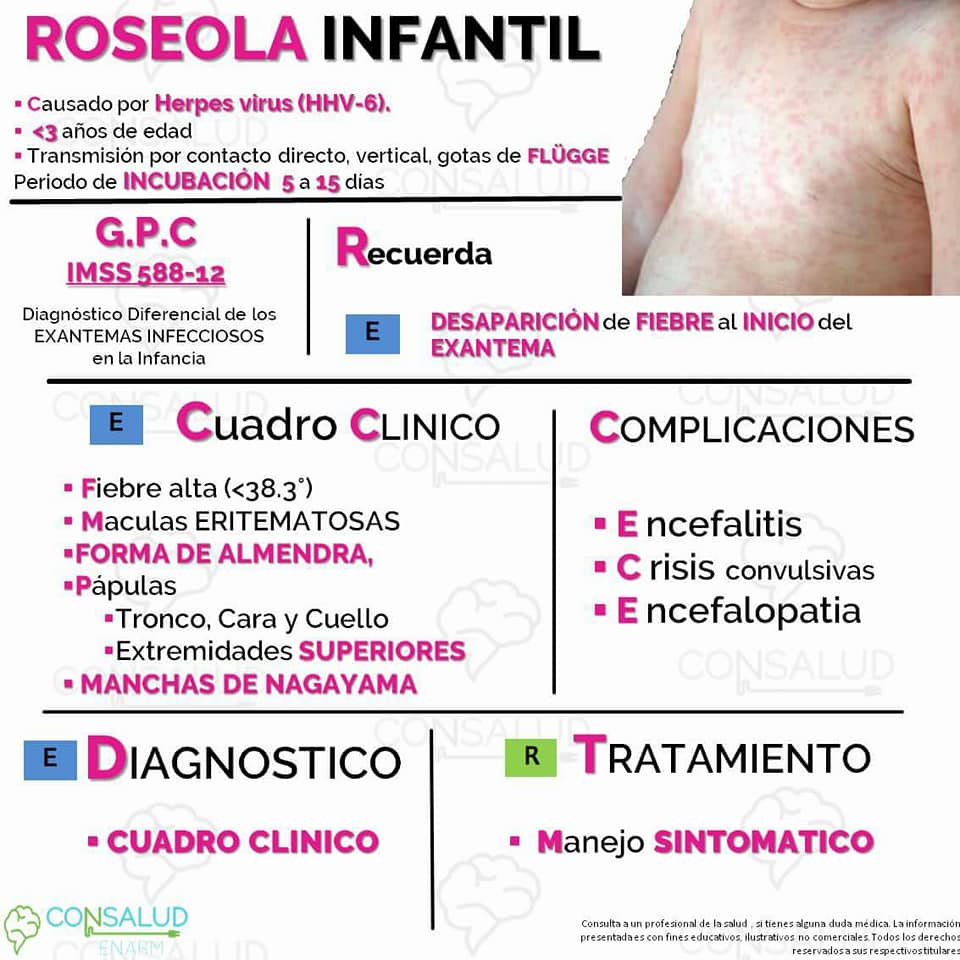
EXANTEMA
SUBITO
Enfermedad viral, caracterizada
por fiebre elevada y exantema. Causada por un Herpes virus (HHV-6).
Aproximadamente el 50-60% de
los niños están infectados por este virus a los 12 meses de edad y casi todos a
los 3 años
Se transmite por secreciones
respiratorias, aun de individuos asintomáticos. Los niños la transmiten durante
el periodo febril y una semana previa. No tiene predilección por sexo ni estacionalidad
La enfermedad inicia con
aparición súbita de fiebre alta sin otros síntomas en niños menores de 3 años,
que dura de 3-5días, cuando la fiebre desaparece aparecen unas lesiones roseaseas de 2-3mm de diámetro
en el tronco que se extienden al cuello y las extremidades.
El exantema se caracteriza por
máculas eritematosas en forma de almendra y pápulas en el tronco, cara, cuello
y extremidades superiores. También
presenta enantema con pápulas eritematosas en el paladar blando y úvula (manchas de Nagayama). Las manifestaciones
mucocutaneas aparecen al desaparecer la fiebre
La clave del diagnóstico es la
presencia de fiebre alta que desaparece súbitamente cuando aparecer las
lesiones dérmicas.
La enfermedad se auto limita y
no se requiere tratamiento antiviral.
La principal morbilidad
asociada con roséola son las crisis convulsivas (6-15%) durante la fase febril
de la enfermedad.
MONONUCLEOSIS INFECCIOSA
Causada por el Virus Epstein
Barr (Herpes virus 4). En países en desarrollo predomina en edades tempranas
(2-3 años); en países desarrollados es más frecuente en adolescentes.
Tiene distribución mundial y no
existe un predominio estacional. Los humanos son su único reservorio
El mecanismo de transmisión es
por contacto directo con partículas
infectantes y aerosoles. El contacto por saliva debe ser muy estrecho, también se
transmite por transfusiones de sangre y sus derivados. La transmisión vertical
es poco frecuente y la transmisión sexual no se ha comprobado.
La infección primaria puede
causar mononucleosis infecciosa o asociarse al síndrome de Gianotti- Crosti o hemofagocítico. La infección latente puede
provocar una enfermedad linfoproliferativa, particularmente en pacientes
inmunodeprimidos. Otras alteraciones cutáneas asociadas a una infección crónica
por EBV son hidros vaciniforme e hipersensibilidad
a las picaduras de mosquito.
La mononucleosis se presenta como resultado de una infección primaria. Tiene un periodo de incubación que varía de 4-6 semanas. Después de este periodo tiene síntomas prodrómicos inespecíficos que preceden a los signos clásicos: fiebre, cefalea, faringodinia con faringo- amigdalitis y linfadenopatía. Aproximadamente el 50% de los pacientes infectados manifiestan la triada de fiebre, linfadenopatía y faringitis.
Lo más frecuente es observar un
exantema eritematoso maculopapular, pero también puede presentarse como urticariforme, buloso, morbiliforme,
vesicular, petequial y purpúrico.
Los exantemas y los enantemas
pueden asociarse con ictericia, artralgias, conjuntivitis y tos.
Las lesiones cutáneas se
localizan principalmente en el tronco y brazos, algunas veces afectan también
la cara y los antebrazos. La duración
del exantema es de 1-7días.
El diagnóstico diferencial
incluye condiciones infecciosas y no infecciosas, principalmente infección por
Citomegalovirus, infección por herpes virus 6, infección estreptocócica, VIH,
toxoplasmosis, rubeola, hepatitis viral, hipersensibilidad a fármacos.
La prueba más frecuentemente utilizada en la práctica es la de Monospot. Se basa en el principio de que EBV induce la producción de anticuerpos específicos y heterófilos. Los anticuerpos heterófilos tienen reacción cruzada con los eritrocitos de animales y causan aglutinación.
PÚRPURA FULMINANS (MENINGOCOCO, NEUMOCOCO
Y HAEMOPHILUS INFLUENZAE TIPO b)
La purpura fulminans es un
síndrome raro de trombosis intravascular e infartos hemorrágicos de la piel que
rápidamente progresa y se desarrolla colapso vascular y coagulación
intravascular diseminada. Ocurre principalmente en niños pero puede
desarrollarse en adultos
La causa más común es una
infección bacteriana, originada por una endotoxina bacteriana que consume
antitrombia III y proteína C y S.
Se presenta como complicación
de una sepsis por meningococo en 10-20% de los casos, y menos frecuentemente en
la sepsis por Streptococcus, Haemophilus y Staphylococcus, particularmente en
pacientes asplénicos.
El exantema es inicialmente
eritematoso y maculopapular, inicia en
las extremidades y se generaliza tornándose petequial. Se describe como un
exantema vascular con petequias palpables.
El exantema progresa
rápidamente de macular, maculopapular o urticariforme a petequial o purpura o
equimosis. Finalmente estas lesiones evolucionan a grandes áreas de necrosis que involucran
palmas y plantas. Estas manifestaciones dermatológicas son resultado de
vasculitis y coagulación intravascular diseminada producida por el
microorganismo.
Debido a la naturaleza
fulminante de la meningococcemia debe
considerarse como diagnóstico diferencial en todo paciente que se presente con petequias y fiebre. Todos los pacientes con
apariencia toxica o pacientes con signos vitales inestables con petequias/purpura y fiebre se debe asumir que
tienen enfermedad invasiva por meningococo, neumococo o Hemophilus influenzae que dan cuadros
semejantes de purpura fulminante.
Los contactos cercanos deben
recibir profilaxis con rifampicina (600mg VO c/ 12 horas por dos dosis) o
ciprofloxacina (una dosis de 500mg) o Ceftriaxona (125mg -250mg intramuscular)
Las complicaciones incluyen
coagulación intravascular diseminada, edema pulmonar, falla renal, falla
orgánica múltiple y hemorragia adrenal.
SÍNDROME DE CHOQUE TÓXICO
El síndrome de choque tóxico (TSS) es una enfermedad aguda mediada por toxinas usualmente precipitada por infección secundaria a Staphylococcus aureus o a Streptococcus del grupo A.
Otros factores de riesgo
incluyen lesiones en la piel, traumas menores, quemaduras, higiene deficiente,
picaduras de insectos, diabetes, infección primaria por varicela, enfermedades dérmicas preexistentes
como el eczema, dermatitis atópica, queilitis hipogammaglobulinemia e infección
por el Virus de Inmunodeficiencia Humana (VIH).
Clínicamente el paciente inicia
con un eritema generalizado progresa rápidamente a un exantema escarlatiforme que predomina en las flexuras o
zonas peri-orificios y que progresa a la formación de ampollas, y/o exfoliación.
La etapa eritrodérmica, se
inicia con eritema alrededor de labios, nariz y superficies de flexión,
extendiéndose en pocas horas al resto de
la superficie cutánea. La piel se torna eritematosa, caliente y dolorosa, con
aspecto de quemadura.
Ante cualquier cuadro de
exantema o eritrodermia que evoluciona a lesiones apollosas el paciente debe
ser enviado a un hospital que cuente con área de Terapia Intensiva.
Se recomienda evitar el uso
decorticoides, ya que estos podrían agravar el cuadro.
DENGUE
Enfermedad febril causada por
un virus de RNA del género Flavivirus. Se conocen 4 serotipos (DENV 1-4) III
Transmitido por picadura de un
mosco del genero Aedes aegypti. Es más frecuente en los meses de verano, en
zonas tropicales y calurosas.
Tiene un periodo de incubación
de 3-15 días (promedio 5-8 días). Inicia de manera abrupta con fiebre,
escalofríos, cefalea y ataque general y en general la fiebre tiene un patrón
bifásico.
El exantema característico se
presenta en 50-82% de los pacientes con Dengue.
El exantema aparece de 24 a 48 h después del inicio de la fiebre, siendo un exantema eritematoso purpúrico que inicialmente se manifiesta en el tronco y tiene diseminación centrífuga a la cara, cuello y extremidades. El eritema desaparece 1 a 2 días después o puede persistir como un eritema macular diseminado.
El segundo exantema usualmente ocurre 3-6 días después del inicio de la fiebre y se caracteriza por una erupción maculo papular o morbiliforme. En algunos casos las lesiones individuales pueden confluir y se denominan “islas blancas en un mar rojo”
El exantema generalizado empieza característicamente en el dorso de las manos y pies y se extiende a los brazos, piernas y torso y persiste por varios días sin descamación.
El prurito y la descamación son principalmente en las palmas y plantas, y se presenta después de la diseminación del exantema. En el dengue hemorrágico las manifestaciones dérmicas incluyen petequias, purpura y equimosis
Las manifestaciones
hemorrágicas en la piel como petequias, púrpura o equimosis con prueba del
torniquete positivo se observan frecuentemente en el dengue hemorrágico y en el
choque por dengue y muy rara vez en el dengue clásico. Estas manifestaciones
aparecen 4-5 días después del inicio de la fiebre.
El dengue hemorrágico se
confirma con la presencia de todos los siguientes criterios: 1. Fiebre por más
de 7 días;
2. Trombocitopenia (≤ 100.000/mm3);
3. Hemorragia espontanea o
inducida;
4. Extravasación plasmática,
debido a permeabilidad capilar incrementada y
5. Confirmación por serología o
aislamiento viral
Las complicaciones pueden ser alteraciones neurológicas disfunción cardiorrespiratoria, falla hepática, hemorragias digestivas, ascitis, derrame pleural o pericárdico, anasarca, plaquetopenia grave y muerte.
El diagnóstico diferencial debe
hacerse con escarlatina, enfermedad de Kawasaki, eritema infeccioso, sarampión,
rubeola, reacciones adversas a fármacos
Todo paciente con Dengue
hemorrágico debe ser hospitalizado en un nosocomio que cuente con terapia
intensiva.
VARICELA
El virus de la varicela-zoster
(VVZ) es el agente etiológico de la varicela.
Zoster, es una entidad clínica
diferente, causada por la reactivación del VZV después de la infección
primaria.
Los seres humanos constituyen
el único huésped conocido para el virus
varicela-zoster.
La vía de transmisión es por
contacto directo con secreciones respiratorias o las lesiones dérmicas; y en
menor frecuencia por vía vertical
El periodo de incubación es de
10 a 21 días; 1-2 días antes de la aparición del exantema hay fiebre, malestar
general, cefalea, anorexia, dolor abdominal.
Los pacientes son más
contagiosos 2 días antes de inicio de la erupción y hasta la formación de
costras.
Un paciente con Herpes Zoster
también transmite el virus VZ a contactos susceptibles.
El exantema tiene aparición
cefalocaudal. Esmaculopapular pruriginoso, de 3-5mm de diámetro rodeadas por un
halo eritematoso que rápidamente evoluciona a vesícula con apariencia de “gotas
de agua”, se umbilican al mismo tiempo
que el contenido se vuelve turbioconstituyendo a las pústulas, que posteriormente
forman costras. Aparece en brotes que permite visualizar simultáneamente todos
los estadios.
Las costras al desprenderse
entre 1-3 semanas dejan mancha hipocrómica.
El diagnóstico diferencial debe
incluir las infecciones por enterovirus (por ejemplo el síndrome pie-mano-boca
y herpangina) y las infecciones por herpes simple (por ejemplo,
gingivoestomatitis herpética).
Si una persona tiene el
antecedente de exposición con un contacto infectado por varicela en los últimos
21 días debe sospecharse varicela.
Se recomienda tratamiento local
sintomático con lociones secantes.
Sí la infección se presenta en
grupos de riesgo (embarazadas, lactantes, adolescentes,
adultosinmunocomprometidos y desnutridos) se recomienda el uso de aciclovir.
En caso de sobre infección
bacteriana de las lesiones dérmicas (impétigo) se recomienda el uso de
antibióticos sistémicos.
El diagnóstico de varicela es
clínico, sobre la base de la erupción característica y el antecedente de
exposición.
En la Tinción de Tzanck del
material vesicular, se observan células gigantes multinucleadas.
El VZV se puede aislar en
cultivos de líquido vesicular, que proporciona un diagnóstico definitivo.
Las complicaciones neurológicas
incluyen meningitis, cerebelitis, raramente encefalitis, encefalomielitis,
mielitis transversa, o Guillain-Barré.
Las complicaciones
hematológicas son púrpura trombocitopénica y púrpura fulminante.
Los padres de los niños
infectados deben ser instruidos para cortarles las uñas a sus hijos para
minimizar los daños en la piel secundarios a los arañazos y las sobre infecciones bacterianas.
Es importante evitar el uso de
la aspirina para controlar la fiebre, ya que se asocia al desarrollo del
síndrome de Reye.
La vacuna está recomendada para
todos los niños de 12-18 meses, con un refuerzo al iniciar la primaria (6años)
Cuando se aplica en la adolescencia se deben recibir dos dosis con un intervalo de 4-8
semanas entre dosis.
SÍNDROME PIE-MANO-BOCA
El síndrome pie-mano-boca se
presenta en niños de edad entre 6 meses y 13 años, con mayor frecuencia durante
los meses de verano y otoño; con predominio en área tropical.
Es una entidad con una tasa de
ataque alta.
El patógeno más común es el
virus de Coxsackie A16, pero también se presenta por infección por Coxsackie
A2, A5, A9, A10, B2, B3, B5 y enterovirus 71.
El mecanismo de transmisión es
por vía fecal-oral u oral-oral. La transmisión por gotas respiratorias también
puede ocurrir pero es menos probable.
Otro mecanismo es el contacto
directo con fómites y en ocasiones peri parto.
Tiene un periodo de incubación
de 2 a 14 días.
El periodo prodrómico dura 2 a
4 días, caracterizado por fiebre de bajo grado, anorexia, odinofagia y dolor
abdominal
El exantema se caracteriza por
vesículas ovaladas de 2-3 mm, con localización dorsal y lateral de los dedos,
así como en la superficie palmar y
plantar; que a menudo se disponen paralelamente a los dermatomas, rodeados por
un halo eritematoso. Puede haber prurito o ser asintomático.
También se acompaña por ulceras
dolorosas en mucosas (paladar, lengua, carillos)
El exantema puede también estar
presente en muslos.
El exantema desaparece después
de 5 a 10 días de haber aparecido.
La mucosa oral tiene vesículas
que se erosionan para formar úlceras 2 mm de diámetro, muy dolorosas
El diagnóstico es clínico. Si
hay dudas o posibles complicaciones (por ejemplo, en pacientes inmunodeprimidos
o mujeres embarazadas), el diagnóstico presuntivo es confirmado por la
detección directa de virus a partir de secreciones de nasofaringe, LCR, sangre
o una biopsia (aislamiento del virus seguido por PCR) y/o serología viral.
Hay que hacer diagnóstico
diferencial con otros exantemas vesiculares causadas por virus herpes, varicela
y enterovirus (exantemas no específicos)
También se debe considerar si
hay participación de la mucosa oral, considerando otras infecciones por enterovirus (herpangina), virus del herpes
simple (gingivoestomatitis herpética), y la enfermedad de Behçet.
Las ulceras orales pueden crear
estomatitis dolorosa. Esto puede interferir con la ingesta oral y causar
deshidratación
SÍNDROME DE PIEL ESCALDADA
También conocida como
enfermedad SSSS (síndrome Staphylococcico de piel escaldada) o Ritter por lo
general ocurre en los recién nacidos o menores de 5 años de edad, pero puede afectar a niños
mayores o, en raras ocasiones, los adultos.
Se adquiere por contacto
directo con pacientes infectados con lesión en piel y tejidos blandos.
Describe un espectro de
trastornos de la piel superficial con ampollas causada por las toxinas
exfoliativas (toxinas epidermiolíticas, epidermolisinas y
exfoliatinas) de S. aureus. Su
severidad varía de ampollas localizadas, a la exfoliación generalizada que
afecta toda la superficie corporal.
En SSSS la infección produce
una toxina (ETA o ETB) que difunde, provocando un eritema difuso, palidecen en
asociación con una marcada sensibilidad de la piel,
fiebre e irritabilidad. Al
contacto de la piel afectada causa ruptura de la parte superior de la epidermis
llamado signo de Nikolsky.
El SSSS consiste en tres
etapas: eritrodérmica (escarlatiforme), ampollar y descamativa. Se considera
una enfermedad sistémica severa.
Una forma leve de SSSS se
caracteriza por una reacción escarlatiniforme generalizada con una exfoliación ("fiebre escarlatina
estafilocócica").
La piel tiene una rugosidad
papel de lija, y las líneas de Pastia están presentes, como en la escarlatina
por estreptococos, pero la lengua de fresa y enantema palatino están ausentes.
El SSSS debe sospecharse en un
niño con eritrodermia aguda y afectación conjuntival o peribucal, incluso en el
periodo neonatal.
El reconocer de manera oportuno
el SSSS y el iniciar precozmente el tratamiento con antibióticos resistentes a
las beta-lactamasas disminuye la extensión del cuadro, logrando la curación sin
secuelas.
En los casos severos de
síndrome de Ritter, después de la fase de eritema se desarrollan ampollas
flácidas que dejan erosiones difusas. En
esta fase si se frota enérgicamente la piel aparentemente sana se consigue
despegamiento de la epidermis, este fenómeno se le conoce como signo de Nikolski.
No afecta las palmas, las
plantas ni las mucosas (raro), aunque puede haber rinorrea purulenta y
conjuntivitis.
Los pacientes presentan “cara
de hombre triste’’, costras y fisuras periorales, con edema facial
característico.
El tratamiento de estos
pacientes siempre es intrahospitalario.
SIFILIS CONGENITA
La sífilis es una infección de
transmisión sexual causado por el Treponema pallidum que, en el caso de mujeres
embarazadas, puede generar infección
congénita en el producto de la congestión.
Tiene una transmisión vertical
del 25%, y es 4 veces más prevalente que la infección por VIH en las mujeres
embarazadas.
Una infección por T. pallidum
en una mujer embarazada puede complicar gravemente el embarazo con aborto
espontaneo, óbito, hidrops no inmunológico, retraso en el crecimiento uterino, muerte perinatal y
secuelas graves en los niños que nacen infectados
La infección durante el primer
trimestre del embarazo produce muerte fetal o abortos en el 30-40% de los
casos.
Al momento del nacimiento 2/3
de los niños son asintomáticos, pero desarrollan signos y síntomas
posteriormente, incluso décadas después
Debe sospecharse de sífilis
congénita en cualquier recién nacido antes de la semana 37 de gestación sin otra causa aparente o hidrops fetal no
inmunológico por causa desconocida. En los lactantes se observa dificultad para
mover las extremidades (pseudoparálisis de
Parrot), rinitis persistente y exantema maculopapular
o papuloescamoso (especialmente en la zona del pañal), ictericia inexplicable,
hepatoespelnomegalia o linfadenopatía generalizada.
Las manifestaciones
muco-cutaneas se presentan como parches mucosos en boca y genitales. Después de
los 2 ó 3 meses de vida se presentan
condilomas planos en membranas mucosas u otras áreas de piel, húmedas o con fricción (perioral y perianal), estos
pueden ser múltiples o únicos y frecuentemente aparecen como única
manifestación clínica.
El exantema característico
consiste en lesiones maculo papulares pequeñas, ovales eritematosas que posteriormente se tornan cafés. Las manos y
los pies son las áreas más afectadas. Conforme cambia de color aparece una
descamación fina superficial particularmente
en las palmas y plantas
Si el exantema está presente al
nacimiento está ampliamente diseminado y tiene características bulosas. (Pénfigo sifilítico), involucra palmas y
plantas. Las lesiones tienen un tamaño variable y pueden contener un líquido
turbio hemorrágico (treponemas). Cuando estas
bulas se rompen dejan un área denudada que puede tener maceración extensa y
producir formación de costras.
El diagnóstico se hace por
hallazgos clínicos y epidemiológicos, y se conforma con pruebas treponémicas de
muestras clínicas después de pruebas serológicas positivas.
El diagnóstico diferencial se
realiza con infección por Citomegalovirus, Toxoplasma, herpes, rubeola, Staphylococcus aureus (enfermedad de Ritter)
y sepsis bacteriana; de las causas no
infecciosas se incluyen incompatibilidad a grupo sanguíneo, periostitis del
prematuro.
ENFERMEDAD DE LYME
La enfermedad de Lyme o
borreliosis de Lyme es una enfermedad infecciosa emergente causada por la
bacteria Borrelia burgdorferi sensu lato, la cual se transmite por la mordedura de garrapatas del
género Ixodes
Es una enfermedad
multisistémica que involucra principalmente la piel, el sistema nervioso, el
corazón y las articulaciones
La tercera parte de los casos
ocurre en niños menores de 18 años y el grupo de mayor riesgo es el de niños de
5 – 14 años
La enfermedad de ha divido en
estadios:
1. Estadio temprano localizado
2. Estadio temprano diseminado
3. Estadio crónico
En el estadio temprano
localizado se encuentra el eritema migratorio (eritema migrans) que se presenta
en el 60 – 80% de los casos como signo inicial.
Eritema migrante es una lesión
generalmente única, eritematosa, homogénea o circular, papular, no dolorosa, en el sitio de la mordedura de la
garrapata, con diseminación centrifuga.
Progresa a lesiones
generalizadas maculares en las extremidades superiores, tronco y pliegues.
Se desarrolla en 3días a 16
semanas (promedio 1.5 semanas) después de la mordedura de la garrapata.
El cultivo es problemático por
el bajo porcentaje de aislamiento; por lo que las técnicas serológicas han sido
incluidas como criterios de diagnóstico y, en algunos casos, es útil la PCR.
La reacción en cadena de polimerasa (PCR) es tres veces más sensible que el cultivo en estadio temprano y podría ser un indicador de enfermedad diseminada.
SÍNDROME DE STEVENS-JOHNSON
En 74-94% de los casos esta
precedido por medicación o una infección respiratoria. Los principales fármacos
a corto plazo asociados son:
trimetoprim-sulfametoxazol
y otras sulfonamidas con un ,
seguidas por otros antibióticos como cefalosporinas , quinolonas y amino
penicilinas.
Los fármacos asociados a largo
plazo (en los primeros dos meses de uso) son carbamazepina , cortico- esteroides
, fenitoina, fenobarbital, entre otros.
Debido a que el mecanismo de
daño no involucra IgE, la desensibilización al fármaco no está indicada
Típicamente se presenta con
fiebre y cuadro gripal 1 a 3 semanas después de la aplicación del fármaco. Uno
a 3 días después inicia en las membranas
incluyendo ojos, boca, nariz y genitales. Las lesiones dérmicas se manifiestan
como maculas generalizadas con centros purpúricos.
El síndrome de Stevens-Johnson
es una enfermedad dérmica exfoliativa que pone en peligro la vida.
Frecuentemente están afectados
otros órganos y se requiere un equipo multidisciplinario para su tratamiento































No hay comentarios.:
Publicar un comentario