NEUMONIA VIRAL GRAVE
La neumonía adquirida en la
comunidad (NAC) representa la causa más frecuente de hospitalización y
mortalidad de origen infeccioso en países en desarrollo; cerca de la mitad de
los casos no se diagnostican y constituyen un riesgo para el uso inapropiado de antimicrobianos.
Otros virus que pueden
ocasionar neumonía en adultos son: citomegalovirus (CMV) en pacientes
inmunocomprometidos, especialmente en aquellos con trasplante de médula ósea;
Virus Epstein- Barr, hantavirus en pacientes con edema intersticial prolongado,
coxsackievirus, rinovirus y más recientemente mimivirus y parechovirus.
Por sus consecuencias, se
considera a la influenza una de las causas más importantes de NAC de origen
viral. Puede presentarse típicamente con inicio súbito de alteraciones
respiratorias agudas y síntomas
febriles; aunque en la mayoría de las veces se auto limita, la infección grave
o con complicaciones puede requerir hospitalización. Los adultos mayores, los
niños pequeños, las embarazadas o
aquellos con enfermedad crónica subyacente, están en riesgo de contraer
influenza grave y algunos pueden morir por falla respiratoria o por falla
orgánica múltiple.
Otras complicaciones no
respiratorias que pueden presentarse por la infección por el virus de influenza
son las siguientes: neurológicas, incluyendo encefalopatía y encefalitis que
pueden dejar secuelas e incluso causar la muerte; el síndrome de Guillain-Barré
no relacionado a vacuna (40-70 casos por 1,000,000 casos de influenza,
comparado con 1 a 2 casos en un millón de vacunados); miocarditis, en pacientes
con leucemia aguda, y síndrome hemofagocítico asociado con alta mortalidad. La
influenza grave puede inducir rabdomiolisis posterior al trasplante de médula
ósea.
Neumonía
Viral. En pacientes que se presentan durante la fase aguda de
enfermedad por virus influenza con datos clínicos sugerentes y ocupación
alveolar evidente, con cultivos bacterianos negativos de vías respiratorias y sangre.
Neumonía
Adquirida en la Comunidad. Signos y síntomas consistentes con una
infección del aparato respiratorio bajo, asociada con nuevo infiltrado pulmonar
en la radiografía de tórax, para el cual no exista otra explicación y que se
desarrolla en la comunidad o en las primeras 48 horas de la hospitalización.
Neumonía
Grave Adquirida en la Comunidad. Individuos con neumonía
moderada a grave que incluye polipnea (>30 respiraciones /minuto en
adolescentes y adultos), dificultad respiratoria e hipoxemia (saturación
sostenida de oxígeno periférico por debajo del 90%).
Enfermedad
Infecciosa por virus respiratorios adquiridos en la comunidad:
- Caso posible: Incluye
criterios clínicos.
- Caso probable: además de los
criterios clínicos, existe asociación epidemiológica.
- Caso confirmado: además de
los criterios clínicos, incluye criterios de laboratorio.
Criterios Clínicos:
Nuevo inicio de síntomas y al menos uno de los
siguientes síntomas respiratorios:
- Tos
- Dolor faríngeo
- Respiración superficial
- Coriza Y criterio médico de
que la enfermedad se debe a una infección
Criterios
Epidemiológicos:
Asociación epidemiológica de transmisión
humano-humano (actividad en la comunidad, contacto con visitas, otro paciente o
personal de salud)
Criterios
de Laboratorio:
Detección de virus respiratorios adquiridos en
la comunidad en una muestra clínica de preferencia del sitio afectado con al
menos uno de los siguientes:
- Aislamiento del virus en
cultivo celular
- Detección directa del
antígeno viral
- Pruebas de amplificación del
ácido nucleico Y exclusión de otras
etiologías
Por Grupos de Edad
El VSR también se reconoce como
causa frecuente en adultos mayores con elevada mortalidad. AV se ha encontrado
en brotes en bases militares y el bocavirus es poco común en adultos.
En el abordaje en niños de NAC
con métodos convencionales la etiología viral va hasta el 50% de los casos y
más del 60% con PCR. Considerar agentes en la etiología como el VSR, RV,
bocavirus, MPVh, y adenovirus. Tabla 1
En adultos es posible
identificar agentes virales causantes de NAC desde 22 a 50% de los casos. Los
virus más frecuentes son influenza, VSR, PIV, RV, CV,
AV, en proporciones menores que
en los pacientes pediátricos.
En población pediátrica,
considerar la etiología viral ya que se encuentra hasta en 83% de pacientes con
infecciones de vías respiratorias bajas. RV es un agente viral significativo asociado a
neumonía, especialmente en pacientes hospitalizados y se observa durante todo
el año; VSR, FluA y FluB muestran picos al final de otoño y durante invierno.
Las coinfecciones de 2 o más
virus se observa en 12% de los pacientes. Tabla 3 y 5
En adultos la etiología viral
en neumonía grave se encuentra en 36.4% de los casos, y el RV se identifica con más frecuencia seguido de PIV, MPVh, Flu,
VSR, CMV, CV y adenovirus. Los virus se encuentran con frecuencia en vías
aéreas de pacientes que requieren
UCI y pueden causas formas
graves de neumonía. Los pacientes con infección viral tienen tasas comparables
de mortalidad.
En adultos la etiología viral
en NAC también debe ser considerada, aunque en menor proporción que en niños.
Los virus más frecuentes son VSR, Flu, RV, MPVh, CV y PIV.
Factores de Riesgo para el desarrollo
de Neumonía Viral Grave
La edad es un factor de riesgo
adicional para la gravedad de la neumonía y la necesidad de hospitalización. La incidencia de neumonía y
el riesgo de neumonía grave es mayor en lactantes que en escolares.
Las tasas de ataque de NAC por
cada 1000 pacientes son: 35-40 (edad <12 meses), 30-35 (2-5 años), 15 (5-9
años), y 6-12 en niños de 9 años de edad. Los lactantes y escolares son más propensos a
tener neumonía grave con una mayor necesidad de hospitalización y un mayor
riesgo de insuficiencia respiratoria. Un factor de riesgo independiente de mortalidad en niños hospitalizados por
infecciones de las vías respiratorias agudas en África central fue la edad entre 2 y 11 meses. La malnutrición por
si sola también puede contribuir a la gravedad de la neumonía en los países en
desarrollo.
Los lactantes y escolares que
tienen neumonía grave con diversos factores de riesgo incluyendo distrés
respiratorio e hipoxemia (saturación de oxigeno menor de 90%), deben ser hospitalizados para
tratamiento.
Los lactantes menores de 3 a 6
meses de edad en quienes se sospecha neumonía se benefician con la
hospitalización.
Los lactantes y escolares con
sospecha o neumonía documentada con patógenos muy virulentos deben ser
hospitalizados.
Los niños de la comunidad con
fiebre persistente o preocupación de los padres en relación con fiebre
persistente deben ser revalorados y considerar de forma temprana la evaluación
de gravedad.
Los niños que tienen saturación
de oxigeno <92% deben ser referidos a un hospital para evaluación y manejo.
Si la auscultación evidencia
ausencia de ruidos respiratorios, matidez a la percusión debe considerarse
neumonía grave, complicada y referirse a un hospital.
El uso de inhibidores de Acido
gástrico debe ser evitado tanto en los niños con neumonía ya que como en el
adulto es un factor de riesgo asociado.
Cuando se atiende a pacientes adultos al presentarse en los servicios de atención primaria, para evaluación de gravedad de la neumonía se utiliza la escala CURB65 y el criterio médico para determinar el riesgo bajo, medio y alto.
Los parámetros que fueron asociados a neumonía grave son: Índice de neumonía grave IPS, escala CURB 6, patrón radiológico (alveolar, intersticial, mixto, derrame pleural), los signos al momento de su ingreso asociados a gravedad (confusión, hipotensión = presión sistólica <90mmHg), insuficiencia renal, infiltrado bilateral, choque séptico con criterios de ingreso a unidad de terapia intensiva, ventilación mecánica, tratamiento previo y sin vacunación.
Los datos clínicos de neumonía
grave son tos o dificultad para respirar, más uno de los siguientes: cianosis,
distrés respiratorio grave, dificultad para ingerir o vómito, letargia,
inconciencia.
Está bien establecido que la
hipoxemia es un factor de riesgo mal pronóstico en niños y lactantes con algún
tipo de enfermedad, especialmente
respiratoria. Aunque la cianosis es difícil de detectar, su presencia indica
hipoxemia grave. Una revisión sistemática encontró que la cianosis central
tenía una mayor especificidad para predecir la hipoxemia en niños.
La taquipnea es un signo
clínico no específico, pero puede representar un marcador de dificultad
respiratoria y/o hipoxemia. La respiración rápida como lo percibe la madre fue
estadísticamente asociada con hipoxemia
en un estudio de niños con neumonía. Aunque taquipnea en lactantes con neumonía
pueden correlacionarse con la presencia de hipoxemia, taquipnea también puede
ser causada por la fiebre, deshidratación o una acidosis metabólica
concurrente. Tabla 7
Las retracciones intercostales
y el quejido son indicadores de mayor gravedad en las Infecciones de Vías
Respiratorias Inferiores en niños hospitalizados en Argentina. Las retracciones
intercostal, subcostal o supraesternal indican una mayor gravedad de la
neumonía. Aleteo nasal y cabeceo también han sido estadísticamente asociados con hipoxemia.
Tabla 8
Las condiciones crónicas de
gravedad son enfermedad cardiaca congénita, enfermedad pulmonar crónica del
prematuro, importantes condiciones respiratorias como fibrosis quística, bronquiectasias,
deficiencia de la inmunidad.
Los signos clínicos y síntomas
de gravedad y riesgo de mortalidad en neumonías en niños son taquipnea, disnea,
tiro intercostal, quejido, apneas, alteración del estado mental, saturación por
oximetría de pulso menor a 90%, derrame pleural o empiema, absceso pulmonar,
falla respiratoria aguda, síndrome de respuesta inflamatoria sistémica.
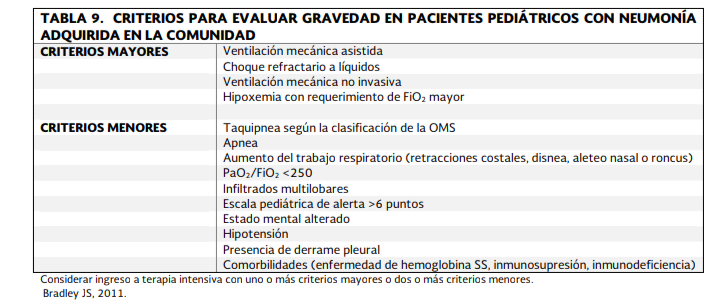
Criterios de neumonía grave en niños son criterios mayores (estado de choque, ventilación mecánica invasiva, ventilación mecánica no invasiva, hipoxemia con requerimientos altos de FiO2), criterios menores (incremento del esfuerzo respiratorio, tiro intercostal, aleteo nasal, disnea, quejido, PaO2/FiO2 <250, infiltrado multilobar, escala de PEWS >6, alteración del estado mental, hipotensión, derrame pleural, acidosis metabólica inexplicable, inmunosupresión, inmunocompromiso)
Un lactante debe ser
hospitalizado a la unidad de terapia intensiva si requiere ventilación mecánica
invasiva, si requiere monitorización continua con ventilación mecánica no
invasiva, hipotensión, necesidad de aminas. Tabla 10.
Un lactante debe ser ingresado
a una unidad de terapia intensiva si tiene estado mental alterado, hipercarbia
o hipoxemia por neumonía.
Son dos los escenarios cuando
el niño necesita ser admitido en una unidad de cuidados intensivos:
(1) Cuando la neumonía es grave y el niño tiene
insuficiencia respiratoria y requiere ventilación asistida y (2) una neumonía
complicada por septicemia.
Un niño debe ser admitido a la
UCI (unidad de Cuidados Intensivos) si requiere ventilación mecánica por una
vía artificial no permanente (tubo endotraqueal).
Un niño debe ser admitido en la
UCI o una sala con la capacidad para monitorización continua si amerita
ventilación con presión positiva no invasiva.
Los lactantes y escolares que
tienen neumonía moderada a grave definida por varios factores incluyendo el
distrés respiratorio e hipoxemia (saturación de O2 <90% a nivel del mar)
deben ser hospitalizados incluyendo el
cuidado de enfermería especializado.
En adultos cuando el
diagnóstico de neumonía adquirida en la comunidad se realiza en el hospital, se
determinará a los pacientes con bajo, intermedio y alto riesgo de muerte usando
la escala de CURB65. Tabla 11 y 12
Población pediátrica
No recomendamos intentar
distinguir clínicamente la etiología de las neumonías virales.
Los reactantes de fase aguda no
pueden ser usados como determinante único para distinguir entre neumonía viral
y bacteriana.
En niños con NAC que requieren
ventilación mecánica se recomienda que después de la colocación del tubo endotraqueal se obtenga de forma inmediata una
muestra de aspirado traqueal y se haga en ella tinción de Gram, cultivo y búsqueda de patógenos
virales incluido influenza por medio de RCP
Población adulta
Para personas que presentan
síntomas de infección respiratoria baja en unidades de primer nivel de
atención, considerar el uso de PCR si en la evaluación clínica el diagnóstico
de neumonía no es concluyente y la decisión de prescripción de antibióticos no
es clara.
Recomendamos usar el resultado
de la PCR de la siguiente forma:
No ofrecer antibióticos de
forma rutinaria si la concentración de PCR es <20mg/l
Considerar retrasar la prescripción de antibiótico (revalorar la decisión después, si
el paciente tiene deterioro clínico) si la concentración de PCR está entre 20mg/l y
100mg/l. Ofrecer tratamiento
antibiótico si la concentración de PCR es mayor de 100mg/l
El uso de PCT para la toma de
decisión de inicio de antibióticos en pacientes con neumonía comunitaria es
limitado, por lo que su uso de forma rutinaria no se recomienda.
Valores de PCT (
Procalcitonina)arriba de 2ng/ml sugieren infección bacteriana por lo que podría
ser de utilidad si se cuenta con el recurso medirla y evaluar uso de
antibióticos en este grupo de pacientes.
Es difícil distinguir las
neumonías virales, bacterianas y mixtas con los datos clínicos. La tos es un
buen indicador de infección viral, así como la PCR alta es un buen indicador de infección bacteriana. Las
infecciones virales y mixtas pueden presentarse en formas graves por lo que
requieren mayor vigilancia.
Pacientes con valores de
procalcitonina menores a 0.96 tienen menos probabilidad de tener bacteriemia,
por lo que en pacientes con niveles por debajo de este rango habrá que considerar neumonías sin
bacteriemia o neumonías virales. Recomendamos tomar lactato en pacientes con
neumonías graves dado que es un buen predictor de mortalidad.
El modelo de predicción de
gravedad CURB-65 consta de los siguientes items:
- Confusión de reciente aparición
- Urea >7mmol/l
- Frecuencia respiratoria >30 respiraciones por minuto
- Presión sistólica de < 90mmHg o diastólica < 60mmHg
- Edad de 65 años o más
- Cada factor de riesgo cuenta como un punto.
Si el paciente tiene ≥3 puntos tiene
una probabilidad de 7.8 veces mayor de tener una
enfermedad por Influenza Grave por tanto requiere vigilancia estrecha
hospitalaria.
El Adenovirus humano tipo 55
puede causar SDRA en adultos jóvenes inmunocompetentes por lo que debe considerarse como diagnóstico diferencial en
pacientes con fiebre alta, disnea y falla respiratoria de rápida progresión
menor de 2 semanas con consolidación bilateral e infiltrados en el mismo
período. La posibilidad de falla de la ventilación no invasiva es alta con necesidad de ventilación
mecánica y ECMO. La mortalidad puede ser tan alta como 80%.
Exudado nasal para detección viral por
reacción en cadena de la polimerasa (RCP) o inmunofluorescencia, serología para virus respiratorios, cultivo viral.
Los métodos microbiológicos que
deben realizarse en pacientes con sospecha de neumonía viral son los
siguientes:
Detección de virus respiratorios en hisopado
nasal o aspirado nasofaríngeo por medio de RCP o inmunofluoresencia, según este
disponible en su unidad de trabajo.
Serología en la fase aguda de
la enfermedad y en la convalecencia para virus respiratorios.
Deben usarse pruebas sensibles
y específicas en la evaluación de niños con neumonía comunitaria para el
diagnóstico rápido de virus influenza y otros virus respiratorios. Una prueba positiva para
influenza puede disminuir tanto la necesidad de hacer exámenes adicionales como
el uso de antibiótico, así como usar los antivirales de forma apropiada.
El tratamiento antibacterial no
es necesario en niños con neumonía comunitaria tratada tanto ambulatoria como hospitalaria que tengan una prueba
positiva para virus influenza, en ausencia de hallazgos clínicos, de
laboratorio o radiográficos que sugieran una con infección bacteriana.
Pruebas para virus
respiratorios diferentes al virus de influenza pueden modificar la decisión
clínica en niños con sospecha de neumonía, ya que el tratamiento antibiótico no
se requiere de forma rutinaria en pacientes con ausencia de datos clínicos, de
laboratorio o radiográficos, que sugieran con infección bacteriana.
La detección por medio de
rRT-PCR de virus de Influenza, VSR y MPVh en hisopado nasal de pacientes con
neumonía comunitaria puede considerarse causal del proceso infeccioso, pero si
se encuentran el resto de virus respiratorios (PIV, coronavirus, RV y AD)
deberán tomarse con cautela y hacer un análisis particular de cada caso.
Diagnóstico Radiológico
La sensibilidad y la
especificidad de la radiografía de tórax para pacientes con consolidación lobar
son del 100%. Para los no lobares la sensibilidad fue del 85%
y la especificidad del 98%.
Un diagnóstico preciso y rápido
del agente patógeno responsable de la NAC resulta en una mejor atención en
relación con la terapia antimicrobiana, menos estudios de imagen y
procedimientos innecesarios para los pacientes que están hospitalizados e
incluso para estancias más cortas.
La
radiografía de tórax no puede distinguir de forma confiable entre una NAC
bacteriana vs NAC viral.
Las radiografías de tórax PA y lateral,
deben ser obtenidas en pacientes con sospecha de neumonía o hipoxemia documentada o dificultad
respiratoria significativa, y en aquellos con tratamiento antibiótico inicial,
y/o presencia de complicaciones de neumonía.
La presencia de infiltrado
alveolar comúnmente se atribuye a infecciones bacterianas e infiltrados
intersticiales difusos bilaterales a infecciones virales o atípicas. La radiografía de tórax suele ser
poco útil para decidir sobre un agente causal potencial.
Los hallazgos radiológicos y
tomográficos más comunes en infección severa por Influenza H1N1, fueron
opacidades en vidrio esmerilado unilaterales o bilaterales, con o sin
consolidación focal asociada, o áreas
multifocales de consolidación.
Los niños con afectación
bilateral o una mayor opacidad en la radiografía de tórax fueron más propensos
a empeorar y requerir ventilación mecánica, lo que aumentó la incidencia de neumomediastino
o neumotórax.
Las opacidades en vidrio
despulido y áreas de consolidación mostraron una distribución predominantemente
subpleural y peribroncovascular.
Estudios demuestran que la TAC
de tórax es un método de imagen muy sensible para detectar cambios tempranos
pulmonares. Los hallazgos demuestran la detección de imágenes en vidrio
despulido y/o esmerilado, consolidación y engrosamiento septal interlobular por agentes
como metaneumovirus y coronavirus.
En pacientes hospitalizados con
diagnóstico de NAC grave, las
radiografías de tórax anteroposterior y lateral deben solicitarse para
documentar la presencia, tamaño de los infiltrados parenquimatosos e identificar las complicaciones que puedan
requerir intervenciones más allá de uso de agentes antimicrobianos y terapia
médica de apoyo.
En el seguimiento de los niños que
se recuperan sin problemas de un episodio de la NAC no se requiere repetir las
radiografías.
En niños con sospecha de
etiología mixta, repetir la radiografías de tórax cuando no muestren una
mejoría clínica y en aquellos que tienen síntomas progresivos o deterioro
clínico dentro de las 48-72hrs después
del inicio de la terapia antibiótica.
En niños con neumonía complicada con deterioro a insuficiencia respiratoria o inestabilidad clínica, fiebre persistente que no responda a la terapia durante 48- 72hrs debe solicitarse radiografía de seguimiento.
Después del diagnóstico de NAC
se debe repetir la radiografía de tórax de 4-6 semanas en aquellos pacientes
con neumonía recurrente que implican el mismo
lóbulo y en pacientes con colapso lobular en la radiografía de tórax inicial
con sospecha de una anomalía anatómica,
masa en el tórax o aspiración de cuerpo extraño.
Los infiltrados radiográficos
en el las infecciones por SARS, H5N1, y H1N1 son generalmente intersticiales y
bilaterales.
La (OMS) define
radiológicamente a la neumonía alveolar como una opacidad densa que aparece
como consolidación de una parte o la totalidad de un lóbulo, o un pulmón completo, con broncograma aéreo y
a veces asociado con derrame pleural.
Se recomienda seguimiento
radiológico en aquellos casos con una neumonía complicada, o con persistencia
de síntomas.
Diagnóstico Radiológico en Neumonía
Viral Complicada
En niños con tiraje y/o una
frecuencia respiratoria > 50/ min la radiografía de tórax tiene un valor
predictivo positivo del 45% para consolidación.
Los hallazgos radiológicos y
tomográficos más comunes en niños con infección severa por H1N1, fueron
opacidades en vidrio esmerilado unilaterales o bilaterales, con o sin focal asociado o áreas
multifocales de consolidación.
Los niños con afectación
bilateral o una mayor opacidad en la radiografía de tórax fueron más propensos
a empeorar y requerir ventilación mecánica, aumentó la incidencia de
neumomediastino o neumotórax.
Las opacidades en vidrio
despulido y áreas de consolidación mostraron una distribución predominantemente
subpleural peribroncovascular.
Antivirales
Fuera de la infección por virus
de influenza, la información sobre antivirales en pacientes con neumonía viral
es escasa, la mayoría está compuesta por
reportes de casos o pequeñas series en pacientes con inmunocompromiso.
Los fármacos más utilizados
actualmente son oseltamivir y zanamivir para influenza y ribavirina que ha sido
utilizado en casos de infección por VSR, metaneumovirus humano y para influenza
principalmente en sujetos con algún inmunocompromiso. Tabla 13
El tratamiento con inhibidores
de neuroaminidasa en los casos hospitalizados de influenza A (H1N1) reduce la mortalidad. El inicio temprano
versus el no dar estos fármacos se asoció a una reducción del 65% de
mortalidad.
Los medicamentos recomendados
para influenza son oseltamivir y zanamivir y para otros tipos de virus (VSR,
parainfluenza y metaneumovirus) la ribavirina puede utilizarse, principalmente
en pacientes inmunocomprometidos.
El inicio temprano de los
inhibidores de la neuroaminidasa seguido
a los síntomas iniciales (< de 48 horas) es clave para disminuir la
mortalidad.
Se recomienda el uso de
oseltamivir antes de las 72 horas de inicio de los síntomas, ya que se observa
una disminución de los síntomas de hasta 24 horas en influenza no complicada.
En niños con neumonía modera a
grave consistente con influenza, debe administrarse la terapia antiviral tan pronto sea posible, debido a que se ha demostrado que ofrece un beneficio máximo. El
tratamiento después de las 48 horas de una infección sintomática puede otorgar
beneficio en aquellos con enfermedad más grave.
El oseltamivir y zanamivir
tienen un efecto leve en adultos y en niños no asmáticos para la reducción de
los síntomas de influenza y para la profilaxis; existe recomendación ya que estos fármacos reducen el
riesgo de desarrollo de influenza sintomática.
En neumonía viral grave, ¿cuándo está
indicado el uso de antibióticos?
En niños que presenten un
cuadro de neumonía con sospecha de etiología viral y posible componente mixto,
un porcentaje de ellos puede beneficiarse del uso de amoxicilina con ácido
clavulánico
Los antibióticos están
indicados solo cuando la influenza esta complicada con neumonía bacteriana
secundaria
El tratamiento con
antimicrobiano de la neumonía comunitaria no está recomendado rutinariamente en
niños preescolares, ya que la mayor
parte de los casos tienen una etiología viral.
En neumonía Viral grave. ¿Cuándo está
indicado el uso de esteroides?
El uso de esteroides sistémicos
en pacientes con neumonías graves no está recomendado de forma general, se
pudieran utilizar como tratamiento adjunto,
en dosis bajas, a pacientes con choque séptico y necesidad de vasopresores.
El uso de esteroides en
pacientes con neumonía viral debida a influenza A (H1N1) no está recomendado ya
que no se demostró que mejore la sobrevida.
El uso de esteroides sistémicos
en pacientes con neumonías graves está recomendado para mejorar los valores de oxigenación traducido en
PaO2/FiO2, pero no se asocia a mejoría en la mortalidad. Los esteroides son
generalmente benéficos para acelerar
el tiempo de resolución de los
síntomas, sin embargo la evidencia de los estudios no tienen suficiente
fortaleza para hacer alguna recomendación.

































No hay comentarios.:
Publicar un comentario