Exposición laboral al VIH
Durante su jornada laboral, los
trabajadores de la salud están expuestos con frecuencia a superficies
ambientales, dispositivos y equipo médicos, sangre, tejidos o líquidos
corporales específicos, que pueden estar contaminados con virus como Hepatitis
B, C, y VIH (Virus de Inmunodeficiencia
Humana). La mayor proporción de estos accidentes se presentan en personal en
adiestramiento (estudiantes, residentes, etc.).
En su mayoría, estas
exposiciones son consecuencia de una falla en la aplicación de los
procedimientos recomendados, por ejemplo: el manejo y el desecho inadecuados de
jeringas y agujas, o la falta de uso de dispositivos de seguridad (guantes,
goggles o lentes). Reducir el riesgo que implican estas exposiciones es la
principal manera de prevenir la exposición ocupacional (laboral) en el personal
de salud
Los servicios de salud deben
garantizar que su personal:
1) sea entrenado para evitar
accidentes, y
2) identifique con quién
dirigirse cuando exista una exposición ocupacional al VIH con objetos
punzocortantes o por otras vías, a fin de recibir atención inmediata. El uso
adecuado de prácticas de prevención, como higiene de manos, precauciones
estándar, desecho adecuado de material punzocortante
y de basura hospitalaria pueden disminuir el riesgo potencial de la transmisión
de microorganismos patógenos que se transmiten por vía sanguínea.
Existen cuatro factores
asociados al incremento del riesgo para adquirir la infección después de un
accidente ocupacional:
1) herida profunda;
2) presencia de sangre
“visible” en el objeto que produjo la herida;
3) herida con una aguja que
haya permanecido en la arteria o vena del paciente con VIH
4) paciente con VIH en etapa
terminal como fuente infecciosa
En una infección establecida por
el VIH, el tratamiento ARV combinado es más efectivo que la administración de
zidovudina sola para suprimir la infección viral; la monoterapia, favorece
además el incremento de la prevalencia
de la resistencia antirretroviral en los pacientes infectados, lo que ha hecho
necesario que la profilaxis post-exposición (PPE-VIH) se realice con
tratamiento ARV combinado
La exposición accidental que
pone en riesgo al personal de salud para adquirir la infección por el VIH
incluye:
1) punción con aguja o material
punzocortante, y
2) contacto de mucosas o piel
no-intacta (piel expuesta que tiene lesiones, ablaciones, flictenas, o
dermatitis) con sangre, tejidos u otros líquidos corporales sanguinolentos que
son potencialmente infecciosos (sangre, fluidos con sangre macroscópica). Otros
líquidos corporales como el cefalorraquídeo, sinovial, pleural, peritoneal,
pericárdico y amniótico, aunque también se consideran infecciosos, su riesgo de
transmisión no está definido
No se consideran infecciosos
los materiales como las heces, secreción nasal, saliva, esputo, sudor,
lagrimas, orina y vómito, a menos que estén visiblemente sanguinolentos
Es indispensable realizar una
prueba serológica antes del inicio de PPE-VIH, pero no es necesario esperar los
resultados para iniciar la profilaxis ARV. Es necesario recibir información de
un especialista en infección por el VIH,
en particular cuando se trata de una mujer embarazada; el seguimiento del
personal expuesto deberá ser realizado por médicos con experiencia en la infección
por VIH
Se recomienda el inicio
inmediato de profilaxis después de la exposición a una fuente que se conoce VIH
positiva, independientemente del riesgo potencial de toxicidad a la terapia
ARV. En la decisión de administrar PPE
después de un accidente con una fuente con serología desconocida, se debe
considerar la información disponible del tipo de exposición, los factores de
riesgo de la fuente, y la prevalencia de
la enfermedad en la localidad.
Exposición
accidental. Contacto no deseado ni esperado que se produce con un
líquido potencialmente infectante ya sea por vía parenteral a través de una
lesión percutánea, o por piel no intacta o por membranas mucosas como las de
boca, ojos, vagina o recto.
Exposición
Ocupacional (o Laboral). Es aquella que ocurre como consecuencia de
la realización de un trabajo y puede suponer un riesgo de infección para el
trabajador de la salud.
Herida percutánea. Exposición accidental que puede poner en riesgo al personal de salud para adquirir la infección por VIH (punción con aguja o material punzocortante, o contacto con las mucosas o piel no intacta (piel expuesta que tiene lesiones, ablaciones, flictenas, o dermatitis) con sangre, tejidos u otros líquidos corporales sanguinolentos que son potencialmente infecciosos (sangre, fluidos con sangre macroscópica, semen y secreciones vaginales. Los líquidos cefalorraquídeo, sinovial, pleural, peritoneal, pericárdico y amniótico también se consideran potencialmente infecciosos, pero el riesgo de transmisión de estos líquidos no está completamente definido).
Personal
de salud. Cualquier persona que desarrolle su actividad en contacto
directo con pacientes, fluidos corporales, tejidos, órganos, cultivos
celulares, o con aparatos o equipos o superficies que puedan estar
contaminados. Se incluyen el personal médico, de enfermería, auxiliar
y técnico, dentistas, higienistas dentales, vigilancia y farmacéuticos, entre otros. También se consideran a efectos de este protocolo personal de mantenimiento e intendencia, estudiantes, sacerdotes y colaboradores voluntarios que trabajan, con o sin retribución, en hospitales, consultas, laboratorios o en atención domiciliaria de pacientes.
Profilaxis Post-exposición al VIH (PPE-VIH). Administración de tratamiento ARV lo más temprano posible después de la exposición accidental al VIH para evitar la infección por este virus, a través de una prescripción en las primeras 24 horas de la exposición (idealmente en las primeras dos horas) con una combinación de tres ARV que deberá administrarse durante 4 semanas.
Factores de riesgo
No se considera que otros
fluidos corporales como las heces, secreciones nasales, saliva, esputo, sudor, lágrimas, orina y el vómito, puedan potencialmente
transmitir el VIH, a menos que se encuentren con sangre visible.
El riesgo de adquirir la
infección por VIH después de una inoculación percutánea se estima de 0.3% (IC
95%, 0.2 - 0.5); las salpicaduras a mucosas (conjuntivas o mucosa oral) con material
contaminado, o a piel lesionada tienen un riesgo estimado de 0.09%
Los factores que afectan la
probabilidad de infección en modelos animales de tratamiento post-exposición
son:
1. El inoculo viral
2. El intervalo entre la
inoculación viral y el comienzo del tratamiento
3. La duración del tratamiento
4. La selección del esquema ARV
La mayoría de los pacientes que
reciben profilaxis post-exposición al VIH presentan efectos adversos con
severidad variable, lo que incrementa el estrés en los trabajadores de la salud
y el riesgo de suspender anticipadamente la profilaxis.
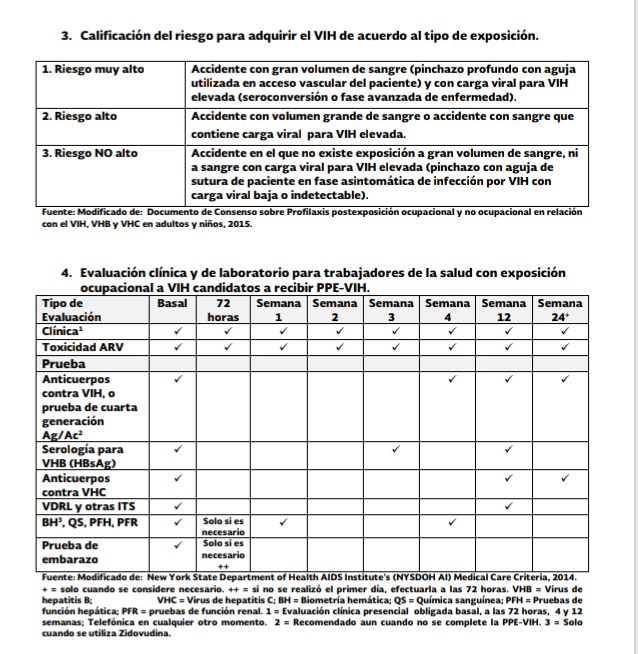
La calificación del riesgo de
transmisión se refiere como:
1. Riesgo muy alto. Accidente
con gran volumen de sangre (pinchazo profundo con aguja utilizada en acceso
vascular del paciente) y con carga viral VIH elevada (seroconversión o fase avanzada de
enfermedad).
2. Riesgo alto. Accidente con
alto volumen de sangre o accidente con sangre que contiene carga viral VIH
elevada.
3. Riesgo no alto. Accidente en el que no se da exposición a gran volumen de sangre ni a sangre con carga viral VIH elevada (pinchazo con aguja de sutura de paciente en fase asintomática de infección por VIH con carga viral baja o indetectable)
Las medidas inmediatas que el
trabajador expuesto a líquidos potencialmente infecciosos son:
1. Lavar inmediatamente con
agua y jabón los sitios corporales expuestos, nunca exprimir el sitio del
accidente.
2. Las mucosas expuestas deben
ser inmediatamente irrigadas con agua.
3. Evaluación inmediata del
riesgo para definir profilaxis ARV, idealmente en las primeras dos horas del
accidente.
4. Realizar al mismo tiempo los
estudios basales necesarios.
Como parte de las actividades
de prevención de transmisión de microorganismos de origen sanguíneo (VIH, VHB, VHC), los trabajadores de la salud
deben implementar el uso de dispositivos de seguridad y recibir capacitación
acerca cómo se pueden prevenir estos accidentes.
Las medidas generales para
prevenir la exposición a patógenos de origen sanguíneos son las siguientes:
- Implementación de las Precauciones Estándar
- Proveer al personal de salud de equipo de protección y material de seguridad
- Implementación de procedimientos seguros
Bajo los principios de las
Precauciones Estándar, la sangre y los líquidos corporales deben ser
considerados potencialmente infectados con
microorganismos patógenos de origen sanguíneo en los que se incluye el
VIH, y los virus de Hepatitis B y C.
El personal de salud debe
aplicar correctamente las recomendaciones de las Precauciones Estándar:
1. Lavado de manos
frecuentemente, antes y después de tocar al paciente y para realizar
procedimientos invasivos
2. Utilizar equipo de
protección: guantes, lentes, y máscaras apropiados según la situación en la que
se maneja el paciente
3. Utilizar guantes al realizar
procedimientos invasivos
4. Utilizar el material
punzocortante con precaución:
Colocar el material punzocortante inmediatamente después de su uso en contenedores
adecuados colocados en sitios fácilmente accesibles
No se debe re-encapuchar las agujas
Todo el personal de salud debe
recibir un esquema completo de vacunación cuando ingresa para formar parte del
personal de la unidad, en particular para hepatitis B y verificar la respuesta
serológica (HBsAb) al completar el esquema
para documentar la protección adecuada.
El personal expuesto debe estar
informado de la relevancia médico-legal y clínica de reportar el accidente
laboral, cómo efectuar el reporte y a quién debe reportarlo, además de tener acceso
inmediato a un experto para recibir consejería adecuada, tratamiento y
seguimiento
Debido a que la mayor
frecuencia de accidentes se encuentran entre el personal de salud con poca
experiencia, como los médicos residentes, particularmente durante los primeros
seis meses del primer año de entrenamiento, todas las unidades de atención a la
salud deben implementar programas de educación
y entrenamiento desde su ingreso al hospital y durante el tiempo de su
entrenamiento, para reducir los riesgos de transmisión de infecciones por
material punzocortante o salpicaduras con sangre o líquidos corporales
potencialmente infecciosos.
En cada Unidad de atención
médica, se debe implementar un servicio de vigilancia de riesgos de transmisión
del VIH para el personal de salud, que incluya:
a) Registro de la información
b) Asesoría sobre riesgos de
transmisión y prevención
c) Consejería: consentimiento
informado, exámenes pre y post–exposición (de la persona expuesta y la persona
fuente), adherencia a la profilaxis e información sobre efectos adversos.
La prevención de la exposición,
es la estrategia primaria para reducir las infecciones adquiridas en forma
ocupacional.
El sistema de respuesta a la
exposición debe incluir:
1. La designación de uno o más
trabajadores de la salud entrenados para conducir la asesoría inicial y referir
al expuesto para su atención y seguimiento,
con cobertura de tiempo completo
2. Los medicamentos necesarios
deben estar disponibles en todo momento para su administración inmediata al
trabajador expuesto. Si la persona
contacto designada no es un médico se debe tener acceso de tiempo completo vía
telefónica con un médico entrenado para su resolución adecuada
3. Los trabajadores deben
reportar cualquier incidente de exposición ocupacional en forma inmediata por
la necesidad de considerar el inicio de PPE lo más pronto posible, idealmente
en menos de 2 horas de la exposición
4. Referir al trabajador para
efectuar exámenes del protocolo rápidamente
5. Facilitar el seguimiento
adecuado del trabajador expuesto
6. Facilitar la asistencia del trabajador expuesto a programas de apoyo
En el trabajador expuesto y el paciente
fuente.
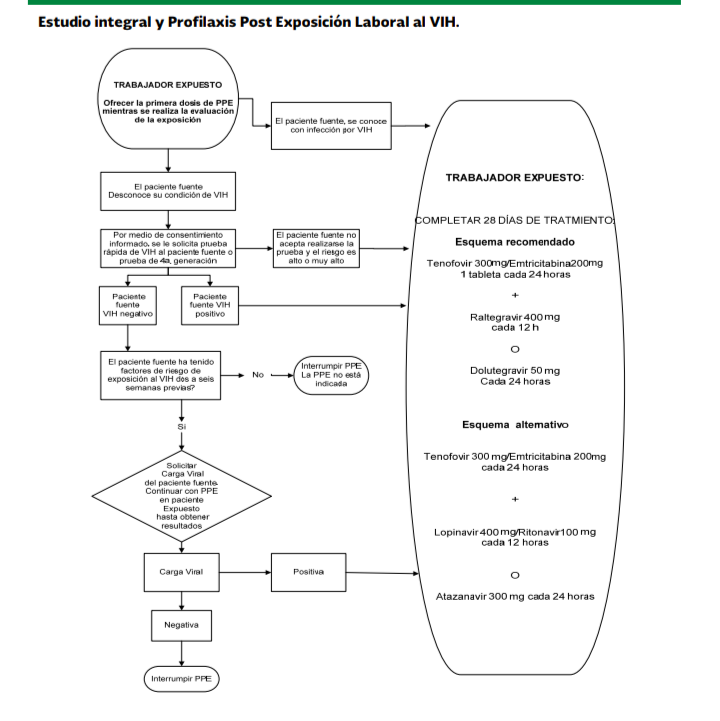
Cuando un trabajador de la salud se ha expuesto en forma accidental a sangre infectada por el VIH, a líquidos corporales visiblemente hemáticos, a otros materiales potencialmente infecciosos por vía percutánea o mucocutánea, o mediante piel no intacta, la profilaxis post-exposición (PPE) está indicada y su inicio tendrá que ser lo mas temprano posible, especialmente dentro de las primeras dos horas de la exposición, por lo que deberán disponerse de los antirretrovirales necesarios y al mismo tiempo, realizar la integración clínica del caso para establecer el estudio y seguimiento precisos.
Cuando el paciente fuente se identifica como portador de infección por el VIH, es indispensable conocer su carga viral, el tipo de tratamiento ARV si lo recibe, así como la historia farmacológica y los motivos de cambio de tratamiento (resistencia ó intolerancia) del paciente. Cuando no es posible establecer la situación serológica de la fuente, se considerará como de alto riesgo.
La exposición laboral al VIH requiere una evaluación médica urgente debido a la importancia que tiene el inicio de la profilaxis post-exposición (PPE) lo antes posible, de preferencia en las primeras dos horas de la exposición. La primera dosis del esquema ARV se debe administrar mientras se realiza la evaluación. La PPE no debe retrasarse mientras se espera la información del paciente fuente o de los resultados serológicos basales del trabajador expuesto.
Para evaluar el riesgo de
trasmisión posterior a una exposición laboral se deben investigar los
siguientes factores:
1) la situación serológica del
trabajador,
2) el tipo de exposición,
3) la cantidad de virus
presente en el inóculo,
4) el estado virológico de la
fuente, y
5) el tiempo transcurrido desde
la exposición.
Realizar de inmediato en el trabajador expuesto una prueba de ELISA para VIH si no se conoce seropositivo para VIH; la evaluación debe incluir una historia clínica completa con los antecedentes de su vida sexual. Se deberá investigar los detalles de todos los medicamentos que toma debido a que los ARV pueden tener interacciones importantes con otros fármacos.
La exposición percutánea es más
eficiente en la transmisión del VIH que las mucosas, por lo que se deberá
evaluar:
1) Profundidad del piquete:
- Inoculación accidental
superficial (erosión)
- Profundidad intermedia
(aparición de sangre)
- Inoculación accidental
profunda
2) Tipo de material:
- Aguja hueca (mayor riesgo)
- Aguja maciza o bisturí (mayor
riesgo con
aumento del diámetro, del uso
de factores de barrera, del tipo y condición del epitelio o de la superficie
expuesta)
3) Tipo de fluido
Si es posible, investigar las
características serológicas del paciente fuente:
1. Virus de Hepatitis B:
Solicitar antígeno de superficie (AgHBs)
2. Virus de Hepatitis C. Si es
positivo medir carga viral
3. VIH. Si es positivo, medir
carga viral
Si es viable, los resultados
del paciente fuente se deben conocer preferentemente en las primeras 2 horas de
la exposición.
Si se decide iniciar PPE-VIH, se debe realizar una biometría hemática completa, pruebas de función renal, pruebas de función hepática y en su caso, prueba de embarazo. No es necesario esperar los resultados para iniciar la PPE.
Indicaciones
Los Centros para el Control y la Prevención de Enfermedades (CDC) clasifican a los pacientes fuente en los siguientes subgrupos:
a) pacientes que se sabe son VIH -positivos con un carga viral alta (pacientes con seroconversión aguda y pacientes con enfermedad crónica con carga viral ≥1,500 copias/mL),
b) pacientes que se conocen VIH
positivos con carga viral baja (< 1,500 copias/mL),
c) pacientes con serología VIH
desconocida, y
d) pacientes que se sabe son
VIH negativos.
La PPE-VIH está indicada en personas que estuvieron expuestas con pacientes VIH positivos o con población que tiene factores de riesgo en los que se desconoce la serología para este virus, donde la seroprevalencia de VIH se considera suficiente para justificar la toxicidad y el costo del tratamiento. Estos factores de riesgo son:
- hombres que tienen sexo con
hombres,
- hombres que tiene sexo con hombres y mujeres,
- trabajadores sexuales,
- personas que usan drogas
intravenosas,
- personas con historia de
haber estado en la cárcel,
- personas provenientes de
países donde la seroprevalencia de VIH es de 1% o mayor,
- exposición con personas que son parejas sexuales de alguno de los grupos anteriores, y
- personas con antecedente de
violación
El tratamiento de la exposición
ocupacional al VIH debe incluir:
- la asesoría sobre el riesgo
del evento para determinar la posibilidad de transmisión,
- discusión sobre la profilaxis
PPE con ARV
- apoyo emocional y
psicológico,
- información sobre las prácticas sexuales seguras durante el periodo de monitorización.
- seguimiento médico estrecho que incluye exámenes serológicos.
Indicación de PPE-VIH en caso de heridas percutáneas, de acuerdo al riesgo:
1. De acuerdo con el tipo de
exposición
- Menor riesgo (herida
superficial con aguja sólida)
- Mayor riesgo (punción profunda con aguja hueca)
2. De acuerdo con la condición
de la fuente
- Clase 1: Infección asintomática, carga viral <1,500 copias/mL
- Clase 2: Infección por VIH sintomática, seroconversión aguda, carga viral alta
- Fuente con estado serológico desconocido (paciente que haya fallecido y no se disponga de
muestras para la prueba)
- Fuente desconocida (lesión por aguja de un contenedor)
- Fuente VIH negativo
Indicación de PPE-VIH en caso
de exposición de mucosas y de piel no-intacta:
1. De acuerdo con el tipo de
exposición
- Volumen pequeño (unas pocas
gotas)
- Volumen grande (salpicadura abundante de sangre)
2. De acuerdo con la condición
de la fuente
- Clase 1: Infección asintomática, carga viral<1,500 copias/mL
- Clase 2: Infección por VIH sintomática, seroconversión aguda, carga viral alta
- Fuente con estado serológico desconocido
- Fuente desconocida
- Fuente VIH negativo
Cuando el trabajador expuesto recibe PPE-VIH por riesgo alto al desconocer la serología para VIH del paciente fuente, esta profilaxis se deberá suspender si se confirma que el paciente fuente es VIH negativo
Durante la PPE-VIH, se
recomienda tener un contacto regular con el paciente para mejorar su
adherencia.
La primera visita deberá
efectuarse a las 72 horas después de la exposición y semanalmente durante las 4
semanas de tratamiento, ya sea en persona, por vía
telefónica o correo electrónico
para evaluar toxicidad, adherencia y evaluación de estudios de laboratorio.
Son factores asociados con la
seroconversión a pesar de la PPE-VIH:
- inicio tardío de fármacos
(>45 horas después de la exposición),
- falta de adherencia, y
- exposiciones repetidas
Para indicar cualquier esquema
ARV como PPE-VIH se deben tomar en cuenta los siguientes puntos:
Si la persona expuesta está o puede estar embarazada
Si tiene alguna condición médica preexistente
La interacción potencial con otros medicamentos
La posibilidad de que el virus sea resistente
a uno o más de los ARV sugeridos de primera línea
Los objetivos principales de la
PPE-VIH en la actualidad incluyen suprimir al máximo la carga viral, aunque sea
muy baja y evitar el deterioro de la respuesta celular del sistema inmunológico
para
prevenir o abortar la infección
temprana, por lo que se recomienda el uso de terapia ARV triple para PPE-VIH en
todas las exposiciones significativas.
Las recomendaciones actuales para la PPE-VIH incluyen Tenofovir/Emtricitabina mas Raltegravir o Dolutegravir como esquema inicial preferido debido a su excelente tolerabilidad, potencia probada y fácil administración, lo que mejora la adherencia.
Otros medicamentos alternativos
según el caso, son Zidovudina combinada con Lamivudina en sustitución de
Tenofovir combinado con Emtricitabina.
Las alternativas del Inhibidor
de Integrasa son:
Inhibidores de Proteasa (Atazanavir con Ritonavir, Lopinavir/Ritonavir o Darunavir con Ritonavir), o Etravirina, entre otros.
Aunque Efavirenz es un agente
preferido para el tratamiento de la infección crónica por el VIH, NO se
recomienda como parte del esquema de PPE-VIH por las siguientes razones:
1. Efectos secundarios en
Sistema nervioso Central (SNC) frecuentes, que complican su uso en trabajadores
de la salud.
2. Los efectos secundarios en
SNC que pueden deteriorar la funcionalidad del trabajador.
3. NO se recomienda durante el
primer trimestre de la gestación. Si se considera necesario usarlo, realizar
antes una prueba de embarazo.
4. Existe evidencia de
resistencia en aislamientos de la comunidad.
Nevirapina está contraindicada
para su uso en PPE-VIH debido a su potencial para toxicidad hepática grave.
Los antagonistas del
co-receptor CCR5 no deben ser usados en PPE-VIH debido a la falta de actividad
contra el virus trópico CXCR4.
Rilpivirina y Etravirina no se
utilizan comunmente en PPE-VIH.
En las siguientes condiciones
NO está indicada la PPE:
1. Si la persona expuesta
(quien se accidenta) es VIH positiva
2. Si la exposición no pone en
riesgo la transmisión
a. Exposición de piel intacta a
fluidos
potencialmente contaminados
b. Exposición a líquidos
corporales no
considerados de riesgo de
transmisión (heces, saliva, orina y sudor)
c. Exposición a líquidos
corporales de paciente conocido como negativo a VIH, a menos que la persona se
identifique con exposición de riesgo reciente y así encontrarse en el periodo
de ventana para el diagnóstico.
3. Si el tiempo de exposición
es mayor de 72 horas
4. Cuando el paciente no
autorice el inicio de PPE
El trabajador de la salud con
exposición ocupacional (laboral) al VIH, deberá cumplir con los requerimientos
indicados en cada institución para el reporte de accidente de trabajo.
Evaluación y Seguimiento
Durante la evaluación de las 72
horas posteriores a la exposición laboral al VIH, se debe dar atención
cuidadosa en los siguientes aspectos:
1. Dar oportunidad a que el
trabajador expuesto aclare todas sus dudas sobre el riesgo de adquirir la infección
y los riesgos y beneficios de la PPE-VIH
2. Establecer la necesidad de
la continuidad de la PPE
3. Favorecer la adherencia a la
PPE
4. Tratamiento efectivo de
síntomas asociados y efectos adversos
5. Favorecer una oportunidad
temprana para ajuste o cambio de tratamiento si se requiere
6. Mejorar la detección de
efectos adversos graves
7. Asegurar el seguimiento
mediante estudios de laboratorio en tiempos específicos.
El trabajador expuesto debe ser
informado sobre algunas precauciones que debe tomar como:
1. uso de contraceptivos de
barrera,
2. evitar la donación de
sangre, el embarazo, y de ser posible la lactancia materna para prevenir
transmisión secundaria, especialmente durante las primeras 6 a 12 semanas de la
exposición.
Los estudios de laboratorio para el seguimiento del trabajador expuesto al VIH deben realizarse en forma basal, a las 4 y 12 semanas después de la exposición, si es posible realizar estudios de cuarta generación para la búsqueda de antígeno/anticuerpos (Cuadro 4).
La investigación a los 6 meses
de la exposición ya no se recomienda.
Si la serología durante el
tiempo de investigación de la infección en cualquier momento es positiva, se
deberá realizar una prueba confirmatoria para la infección por el VIH.
Si el trabajador expuesto
presenta signos o síntomas de infección aguda por el VIH, deben realizarse
estudios serológicos y carga viral para su diagnóstico.
Consultar en forma inmediata a
un clínico con experiencia en el tratamiento ARV en adultos.
























No hay comentarios.:
Publicar un comentario