Dermatitis atópica
La Dermatitis
Atópica (DA) es también conocida como neurodermatitis diseminada infantil,
prurigo de Besnier, eccema del lactante, eccema atópico o eccema endógeno. Es
una enfermedad crónica y recidivante de la piel, la cual se caracteriza por
prurito intenso, piel seca, inflamación y en ocasiones de eccema.
La DA afecta a
todas las razas y más frecuentemente a las mujeres. Puede presentarse a
cualquier edad; sin embargo, predomina en la infancia, siendo más frecuente
antes de los 5 años de edad. Inicia hasta en un 60% en el primer año de edad y
en un 85% antes de los 5 años de edad.
Persiste en la
edad adulta hasta en un 60% a 70% de los pacientes y tiene un mejor pronóstico
en aquellos pacientes que iniciaron en el primer año de vida.
En México, la DA
figura entre las 10 dermatosis más comunes. La DA se caracteriza por una piel
seca e hipersensible. En la etiología de la diátesis o marcha atópica
participan tanto la predisposición genética como factores ambientales e
inmunitarios. Se ha asociado a asma, rinitis alérgica, alergia a alimentos; así
como a infecciones recurrentes en la piel.
Dentro de los
factores genéticos más importantes asociados a la DA encontramos las
alteraciones en el gen de la filagrina, compuesto importante de la capa córnea
y del factor natural de humectación, que se presentan hasta en un 42% de los
pacientes. La disminución de la expresión de la filagrina y de las ceramidas
provoca alteraciones en la función de barrera de la piel, lo que la predispone
a la hipersensibilidad a alérgenos exógenos.
La dermatitis
atópica (DA) es una enfermedad crónica pruriginosa de la piel, la cual se
presenta frecuentemente en niños pero que también puede afectar adultos. Se
caracteriza por cursar con remisiones y exacerbaciones. Se asocia
frecuentemente a niveles elevados de IgE así como a una historia personal o
familiar de hipersensibilidad tipo I.
Clínicamente la
dermatitis atópica presenta tres fases:
1. Fase del
lactante. Inicia durante los dos primeros meses de edad, predominando en
mejillas y respetando el triángulo central de la cara. Se caracteriza por
eritema y pápulas, las cuales se pueden acompañar de exudado y costras
hemáticas. Puede diseminarse a piel cabelluda, pliegues retroauriculares y de
flexión, nalgas y tronco; llegando a ser en ocasiones generalizada.
2. Fase del
escolar o infantil. Se presenta de los 2 años a los 12 años de edad. La dermatosis
predomina en los pliegues antecubitales, huecos poplíteos, cuello, muñecas,
párpados y región peribucal. Se caracteriza por eccema y liquenificación.
3. Fase del
adulto: Se presenta después de los 13 años de edad. Se manifiesta en
superficies de flexión de las extremidades, cuello, nuca, dorso de manos y
genitales. Cursa con eccema y liquenificación.
Durante la
consulta médica de los pacientes con DA, se debe evaluar la gravedad de la DA y
la calidad de vida para decidir el esquema terapéutico más efectivo. (Cuadro 1)
Dieta
No se recomienda restringir alimentos de la dieta en pacientes con DA. En caso de sospecha de alergia al huevo, su restricción podría verse reflejada en una mejoría del cuadro clínico de la DA.
La restricción de conservadores, colorantes y alimentos considerados como alergénicos puede ser de utilidad en pacientes con DA. Se recomienda probar estas restricciones alimentarias durante un mes y posteriormente volver a la dieta habitual del paciente para evaluar si existe una mejoría transitoria con este tipo de dieta.
Suplementos dietéticos
La administración de aceite de pescado, vitamina D y E como suplementos alimenticios pueden ser benéficos como parte del tratamiento de la DA. Sin embargo, no se recomienda su administración de forma rutinaria porque sus efectos son limitados.
El aceite de onagra puede disminuir el prurito en los pacientes con DA que no están usando esteroides de alta potencia.
La administración del ácido docosahexaenoico (DHA) puede disminuir la gravedad de la DA.
Se recomienda la
suplementación diaria de vitamina D (1600 UI) puesto que mejora dramáticamente
la gravedad de la enfermedad en pacientes con DA.
Lactancia
La fuerza de asociación entre la lactancia exclusiva y el desarrollo de DA durante la infancia no es suficientemente fuerte para recomendarla como medida preventiva. Sin embargo, los beneficios que proporciona a nivel nutricional, inmunológico y psicológico en la prevención de enfermedades alérgicas obligan a recomendar la lactancia materna al menos durante los primeros meses de vida.
La eliminación de
antígenos de la dieta materna durante la lactancia no mejora ni previene la DA
en los hijos.
La incidencia de
enfermedades alérgicas (asma, dermatitis atópica y rinitis) se puede disminuir
en niños con antecedentes familiares de atopia al evitar los alérgenos de la
dieta y la exposición al ácaro del polvo durante los primeros ocho años de
vida.
Ablactación
No hay evidencia suficiente para sustentar que la ablactación tardía previene el desarrollo de la DA.
MEDIDAS GENERALES
La ropa interior
(camisetas) recubierta con aceite de borraja puede disminuir los síntomas de la
DA en los niños. Actualmente la ropa recubierta con aceite de borraja no está
disponible en nuestro medio. Y de ninguna manera puede sustituir el uso de
emoliente. Sólo está indicada como complemento al tratamiento de la DA
No existe
evidencia para recomendar el uso de intercambiadores de iones (ablandadores de
agua) para tratar el agua utilizada para el aseo de la piel y el lavado de la
ropa
Es recomendable
el uso de fundas a prueba de polvo en almohadas y colchones, lavado semanal de
la ropa de cama con altas temperaturas, eliminación de alfombras en los
dormitorios, eliminación de humedad de interiores con aire acondicionado y la
aspiración de sillones 2 veces por semana así como la prohibición de mascotas.
Aunque no existen ensayos clínicos que evalúen el valor de evitar la ropa de lana en el tratamiento de la DA, se sugiere que los pacientes utilicen ropa de algodón.
En pacientes con
hipersensibilidad conocida a proteínas enzimáticas, se sugiere evitar el uso de
detergentes enriquecidos con enzimas.
A todos los
pacientes con DA se les deben aconsejar las siguientes medidas generales:
- - Mantener la piel limpia mediante el baño diario
- - Mantener su dormitorio limpio y con una temperatura y humedad adecuadas
- - Dieta balanceada
- - Usar ropa que no friccione con la piel
- - Cortar las uñas, para evitar el daño por el rascado
- - Consulta con el oftalmólogo en caso de lesiones faciales, por el riesgo de complicaciones como: cataratas y desprendimiento de retina.
Intervenciones
Psicológicas
Existe evidencia
limitada sobre la utilidad de las intervenciones psicológicas y educativas como
parte del tratamiento integral de la DA. Sin embargo, la evidencia existente
indica que las técnicas de relajación como la hipnoterapia y la
retroalimentación contribuyen a disminuir la gravedad de la enfermedad.
La educación del
paciente con DA y de los padres debe ser parte esencial del tratamiento. En
caso de existir los recursos, se preferirán las intervenciones educativas en
video. Todos los pacientes con DA deben recibir información sobre su
enfermedad.
Emolientes
La piel provee
una barrera que previene la pérdida de agua y la penetración de irritantes y
alérgenos del medio ambiente. En la dermatitis atópica esta barrera está
dañada, tanto en las áreas eccematosas como en piel clínicamente sana. Los
emolientes actúan evitando la pérdida de agua de las capas más superficiales de
la piel; así como adicionando directamente agua a estas capas, manteniendo la
humectación y evitando que los irritantes penetren a la capa córnea.
Los emolientes
son la piedra angular del tratamiento de la dermatitis atópica, debido a que
restauran la función de barrera de la piel. Se recomienda su uso como
tratamiento de mantenimiento y para evitar los brotes o exacerbaciones de la
enfermedad.
Los pacientes con
DA deben usar diariamente un emoliente en la piel. Debe ser seleccionado de
acuerdo a las preferencias y necesidades del paciente y puede indicarse la
combinación con productos para el aseo diario de la piel. Todos los productos
para la piel que usen los pacientes con DA no deben contener perfumes. La
cantidad de emoliente que debe aplicarse semanalmente es de 250 a 500 gramos,
en todo el cuerpo. Se recomienda el uso de emolientes a partir del diagnóstico
de DA, independientemente de que el paciente curse o no con brotes o
exacerbaciones de la enfermedad, el emoliente no debe suspenderse. El emoliente
debe estar disponible para su uso en la guardería o en la escuela.
Si el emoliente
prescrito ocasiona reacciones cutáneas posteriores a su aplicación, el médico
debe ofrecerle otra opción que no cause irritación. Por esta razón, la
prescripción de emolientes debe revisarse al menos una vez al año para asegurar
que el paciente utilice el producto de forma óptima.
Cuando el
paciente con DA se encuentre en tratamiento para las exacerbaciones o brotes
con otros medicamentos tópicos, el emoliente debe aplicarse en la piel antes o
después del tratamiento médico, pero con algunos minutos de diferencia para
permitir la absorción óptima del primero.
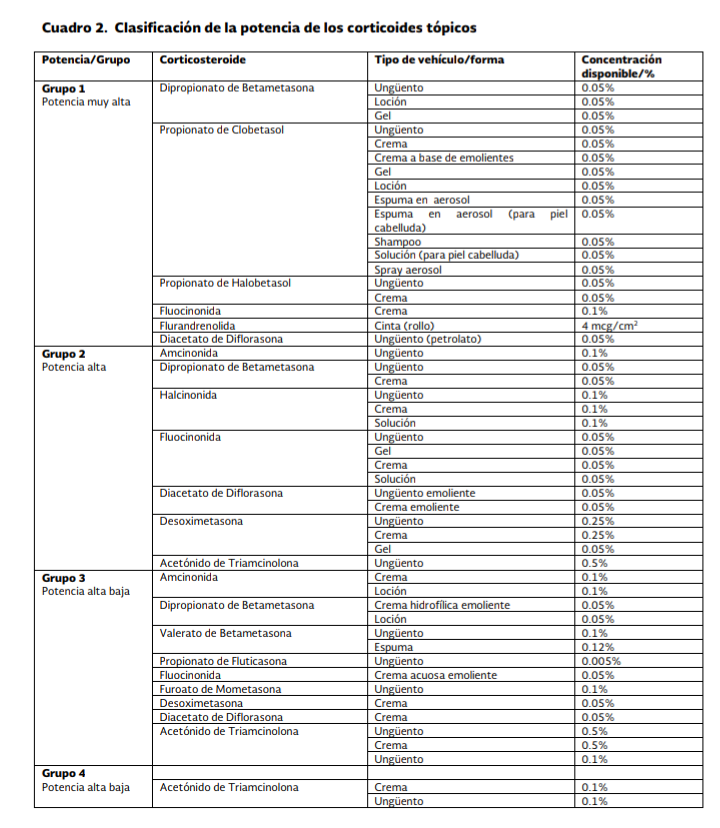
Esteroides
tópicos
Los esteroides
tópicos tienen propiedad anti-inflamatoria y efectos inmunosupresores, así como
otros efectos relevantes en la piel los cuales incluyen la proliferación de
fibroblastos, la síntesis de colágeno y la vasoconstricción local.
En niños con
brotes frecuentes de dermatitis atópica (dos a tres por mes), se recomienda que
el uso consecutivo de dos veces a la semana ya que puede ser una estrategia
para prevenir el brote (terapia semanal)
Se debe de
esperar algunos minutos entre la aplicación de un esteroide tópico y el
emoliente
Comparando
esteroides de baja potencia Vs. esteroides de alta potencia; estos últimos
producen mejores resultados clínicos (tanto en gravedad como mejoría global),
después de 2 a 6 semanas de tratamiento, aunque solo un estudio valoro calidad
de vida.
Usualmente se
indica la aplicación de los esteroides tópicos dos veces al día cuando hay un
brote agudo. Sin embargo, al usar esteroides de baja potencia o al realizar el
cambio por medicamentos sin esteroides, se debe de cambiar a un patrón
intermitente de aplicación (días alternos o una vez al día).
Otros efectos
adversos reportados con el uso de esteroides tópicos incluyen sensación de
ardor/picazón después de la aplicación, hipertricosis, telangiectasias (predominantemente
en mejillas), atrofia de piel (pliegues antecubitales o poplíteos), acné,
foliculitis, infección bacteriana, dermatitis por contacto alérgica a
esteroides.
Los efectos
adversos reportados con el uso de esteroides tópicos incluyen sensación de
ardor/picazón después de la aplicación, hipertricosis, telangiectasias
(predominantemente en mejillas), atrofia de piel (pliegues antecubitales o
poplíteos), acné, foliculitis, infección bacteriana, dermatitis por contacto
alérgica a esteroides
Otros efectos
adversos a largo plazo: Puede incrementar el riesgo de formación de cataratas o
aumentar la presión intraocular-se debe de realizar vigilancia oftalmológica
periódica
El riesgo de
efectos adversos secundario al uso de esteroides tópicos se relaciona con la
superficie a la cual se aplique el medicamento, el grosor de la piel, la
potencia y la duración del tratamiento. Por lo que se recomienda su aplicación
solo a la piel afectada. La cara y el cuello solo se deben de tratar con
esteroides de potencia baja (exceptuando en brotes severos en donde esteroides
de potencia moderada se pueden usar hasta por 5 días). Los esteroides de
mediana o alta potencia pueden usarse en otras áreas de piel delgada como
axilas e ingle solo por 7 a 14 días.
Es importante
reconocer signos de mínima infección en la piel. Una infección agregada puede
ser la causa de que no mejore o que empeora la dermatitis atópica; por lo que
es importante considerar este punto antes de escalar el tratamiento.
Retardar el
tratamiento con esteroides tópicos puede provocar un empeoramiento del eccema
atópico, así como la calidad de vida del niño. Los efectos adversos raramente
ocurren si estos se aplican de forma correcta
La potencia de
los esteroides tópicos se debe elegir de acuerdo con la gravedad de la DA, así
como a la topografía afectada. Se deben de prescribir de la siguiente
forma:
Usar de baja
potencia para la DA leve
Usar de mediana
potencia para la DA moderada
Usar potencia
alta cuando la DA sea severa
Usar de baja
potencia para la cara y el cuello (usar de moderada potencia por 3 a 5 días
para eccemas severos)
Usar de mediana o
alta potencia por periodos cortos (7 a 14 días) para brotes en sitios como
ingles y axila.
No usar
esteroides de alta potencia en niños sin consultar a un especialista
(dermatólogo)
El uso de
esteroides tópicos de alta potencia no debe de prescribirse en menores de 12
años sin supervisión dermatológica
vitamina de aplicación tópica y otros
La Vitamina B12 tópica puede mejorar la piel de los niños con DA.
El cromoglicato
de sodio tópico se asocia a beneficios en niños con DA
El uso de
emoliente más n-palmitoletanolamina reporta mejoría de los síntomas en la DA de
leve a moderada.
Inhibidores de la
Calcineurina
Tacrolimus
El tacrolimus es
un inmunosupresor tópico. El Deriva del Streptomyces tsukubaensis. Actúa
uniéndose e inhibiendo la acción de proteína llamada calcinuerina, inhibiendo
así la producción de citoquinas producidas por las células T, que activan la
inflamación produciendo así brotes de DA
El ungüento de
tacrolimus se encuentra disponible en dos presentaciones: 0.03% y 0.1% en
ungüento. Solo la presentación al 0.03% está autorizada para su uso en niños, y
solo se debe de prescribir en niños mayores de dos años de edad
El uso del
ungüento de tacrolimus al 0.1% parece ser seguro en su uso continuo por un año.
El ungüento de
tacrolimus al 0.1% mejora los síntomas de la DA facial con mayor efectividad
que el ungüento de fluticasona al 0.005%
El tacrolimus no
está recomendado como tratamiento de la dermatitis atópica leve ni como
tratamiento de primera línea en la dermatitis atópica de cualquier gravedad, se
considera de segunda línea
La tacrolimus
tópico se recomienda, para el tratamiento de segunda línea en dermatitis
atópica de moderada a severa en adultos y niños mayores de dos años de edad que
no han sido adecuadamente controlados con esteroides tópicos, principalmente
cuando exista una riesgo importante de efectos adversos por el uso de
esteroides particularmente de atrofia irreversible
Para el
tratamiento de la dermatitis atópica en la cara en niños (2 a 16 años) que
requieran uso prolongado o uso frecuente de esteroides de mediana potencia, se
debe de considerar escalar el tratamiento a los inhibidores de la calcineurina.
Los inhibidores
de la calcineurina no deben de usarse en la modalidad de oclusión (vendajes o
apósitos) para el tratamiento de la dermatitis atópica en niños sin la
supervisión de un dermatólogo.
Recomendaciones
generales: Prescribir los inhibidores de la calcineurina después de haber
discutido todos los posibles riesgos y beneficios de todas las opciones como
segunda línea de tratamiento. Solo
aplicar en áreas con DA activa
Pimecrolimus
El pimecrolimus es un inmunosupresor tópico. El pimecrolimus deriva del hongo llamado Streptomyces hygroscopicus. Actúa uniéndose e inhibiendo la acción de proteína llamada calcinuerina, inhibiendo así la producción de citoquinas producidas por las células T, que activan la inflamación produciendo así brotes de DA.
El pimecrolimus
se encuentra disponible al 1% en crema y está autorizado su uso en niños
mayores de dos años de edad.
El ungüento de
pimecrolimus es más efectivo que la aplicación de placebo
El pimecrolimus
tópico es similar a los esteroides de baja potencia
El pimecrolimus tópico al 0.1% dos veces al día es menos efectivo que la aplicación de un esteroide tópico de baja o mediana potencia.
El pimecrolimus tópico al 0.1% es seguro en niños menores de dos años de edad.
La principal
ventaja del uso de los inhibidores de la calcineurina sobre los esteroides
tópicos es que los inhibidores de la calcineurina no causan efectos adversos
como atrofia de piel. Esto es particularmente beneficioso al tratar piel
delgada como la cara en donde la barrera cutánea es muy delgada y la cantidad
de corticoesteroide tópico puede ser suficiente para causar atrofia.
El tacrolimus no
está recomendado como tratamiento de la dermatitis atópica leve ni como tratamiento
de primera línea en la dermatitis atópica de cualquier gravedad
Se recomienda,
como una opción para el tratamiento de segunda línea en el tratamiento de la
dermatitis atópica de moderada a severa en adultos y niños mayores de dos años
de edad que no han sido adecuadamente controlados con esteroides tópicos, en
donde exista una riesgo importante de efectos adversos por el uso de estos,
particularmente de atrofia irreversible.
Para el
tratamiento de la dermatitis atópica en la cara en niños (2 a 16 años) que
requieran uso prolongado o uso frecuente de esteroides de mediana potencia, se
debe de considerar escalar el tratamiento a los inhibidores de la calcineurina.
Los inhibidores de la calcineurina no deben de usarse en la modalidad de oclusión (vendajes o apósitos) para el tratamiento de la dermatitis atópica en niños sin la supervisión de un dermatólogo
Antibióticos
Se recomienda la
dicloxacilina como tratamiento de primera línea para la DA impetiginizada. La
eritromicina se debe de usar cuando existe resistencia local a la dicloxacilina
y en niños con alergia a la penicilina, ya que es igual de efectivo que las cefalosporinas
pero es menos costoso. La náusea como efecto adverso es menos frecuente con la
claritromicina que con la eritromicina. Se cree que en casos de alergia a la
penicilina existe un riesgo de alergia a las cefalosporinas del 6 a 10%
La colonización de
la piel con bacterias (principalmente S. aureus) y una infección clara de la
piel, se asocian con un aumento de la gravedad de la DA. Sin embargo, se
desconoce la densidad bacteriana necesaria para exacerbar la DA y a la cual
esté indicado un antibiótico para disminuirla.
El uso de
antibióticos tópicos, incluidos los combinados con esteroides, se deben usar
únicamente cuando está clara la presencia de una infección agregada, y no se
recomiendan esquemas de tratamiento por más de dos semanas.
Se recomienda que
debido al riesgo de mortalidad del eccema herpético (erupción varioliforme de
Kaposi), se debe iniciar tratamiento con aciclovir VO a la primera sospecha de
infección por virus del herpes simple en niños con DA. La finalidad es
controlar la infección y evitar su diseminación. Si se sospecha de eccema
herpético diseminado se debe de iniciar aciclovir por vía intravenosa.
El frotis tomado
del cultivo bacteriológico es generalmente de uso limitado debido a la
colonización universal de la piel con S. aureus en personas con DA. Sin
embargo, pueden ser de utilidad cuando hay infección recurrente, cuando existe
preocupación respecto a la resistencia antimicrobiana de los antibióticos o si
existe sospecha clínica de colonización por organismos inusuales.
Los antisépticos
como el triclosán y la clorhexidina pueden usarse para disminuir la densidad
bacteriana. Algunos antisépticos pueden ser irritantes y ocasionar dermatitis
por contacto, por lo que deben de usarse a diluciones apropiadas y por periodos
de tiempo corto.
No existe
evidencia clara del beneficio de la intervenciones antimicrobianas para
pacientes con DA. Esto no necesariamente significa que no funcionan. Se
requieren de estudios más grandes.
La mayoría de las
intervenciones antimicrobianas parecen ser no efectivas para los pacientes con
DA no infectada; el uso de cloro en el agua de baño puede mejorar la DA
infectada en niños
Antimicóticos
No se recomienda
agregar un antimicótico al tratamiento de primera línea de la DA, ya que su uso
no proporciona beneficios adicionales ni en el sintomatología ni en la gravedad
de la enfermedad.
Antihistamínicos
No existe
evidencia suficiente que demuestre que los antihistamínicos sedantes y no
sedantes mejoran el prurito y los síntomas asociados a la DA. Los
antihistamínicos sedantes pueden ser útiles en los pacientes con alteraciones
del sueño secundarias al prurito, dermografismo o rino-conjuntivitis.
El tratamiento
con antihistamínicos en DA no está indicado en todos los pacientes. Los
antihistamínicos no sedantes se indican por un mes en casos de DA grave y en DA
leve a moderada con prurito intenso o urticaria. Se recomienda continuar con el
tratamiento si es efectivo y si los síntomas persisten. Se debe revalorar al
paciente cada 3 meses. Los antihistamínicos sedantes están indicados en niños
mayores de 6 meses de edad en los siguientes casos: brote de DA con
alteraciones del sueño y un impacto negativo en la calidad de vida tanto del
paciente como de sus cuidadores. Se recomienda su administración 7 a 14 con
posibilidad de repetir el esquema para brotes subsecuentes si es que fue
efectivo en el paciente.
Se considera que
la dermatitis atópica es refractaria cuando ésta es grave y no responde al
tratamiento convencional.
Se debe
considerar el tratamiento sistémico sólo para los casos de dermatitis atópica
grave, cuando otros tratamientos no han tenido éxito y cuando existe un impacto
negativo significativo en la calidad de vida. Sólo deben iniciarse después de
la evaluación objetiva de la gravedad de la dermatitis atópica y de la calidad
de vida.
Ciclosporina
La ciclosporina
es un inhibidor de calcineurina efectivo en el tratamiento de la DA refractaria
al tratamiento convencional.
Se recomienda el
uso de ciclosporina para el tratamiento de la DA refractaria. La dosis inicial
es de 5 mg/kg/día dividida cada 12 horas y se debe disminuir 1 mg/kg/día cada
uno a 3 meses. Otra alternativa es iniciar con 3 mg/kg/día seguido de un
incremento de la dosis como se requiera para alcanzar una mejoría clínica y/o
llegar a 5 mg/kg/día
Se debe suspender
el tratamiento con ciclosporina en aquellos pacientes que presenten los
siguientes efectos adversos: infecciones, nefrotoxicidad, hepatotoxicidad, hipertensión,
hipertricosis, convulsiones y neoplasias.
Azatioprina
La azatioprina
puede ser usada en el tratamiento de la DA refractaria al tratamiento
convencional. Queda a criterio del médico su uso, considerando el riesgo de
mielotoxicidad.
Interferón recombinante
El uso del
interferón gamma humano recombinante es una alternativa para el tratamiento de
la dermatitis atópica refractaria
Alitretinoína
Se recomienda el
uso de alitretinoína en los casos de DA localizada a manos refractaria al
tratamiento con corticosteroides tópicos, cuando esta opción terapéutica esté
disponible y no se comprometa la seguridad del paciente en términos de efectos
adversos.
Micofenolato de mofetilo
El micofenolato
de mofetilo es una alternativa más para el tratamiento de la DA refractaria y
tiene una eficacia similar a la ciclosporina. Queda a criterio del médico su
uso en caso de que no esté disponible el tratamiento con ciclosporina.
Metotrexato
El metotrexate es
una alternativa más en el tratamiento de la DA refractaria y tiene una eficacia
similar a la azatioprina. Queda a criterio del médico su uso en caso de que no
esté disponible el tratamiento con azatioprina.
Corticosteroides Sistémico
Ocasionalmente se
pueden utilizar los corticosteroides sistémicos para el tratamiento de las
exacerbaciones de la DA. Queda a criterio del médico su uso, considerando el
riesgo potencial de rebote. Sólo se puede recomendar su administración por
periodos de tiempo inferiores a 15 días.
Talidomida
La talidomida se
utiliza para el tratamiento de la DA grave y/o refractaria, con buena eficacia
clínica para el prurito y las lesiones en piel. La dosis es de 200 mg al día
durante 3 meses, con dosis de mantenimiento de 50-100 mg/día.
La talidomida es
una alternativa más en el tratamiento de la DA refractaria. La dosis pediátrica
es de 3-5 mg/kg/día y la de adultos es de 200 mg/día, pudiéndose disminuir a
50-100 mg/día como dosis de mantenimiento
Durante el tratamiento
con talidomida en mujeres, debe indicarse un método anticonceptivo debido a su
efecto teratogénico
Se recomienda
vigilar la aparición de neuropatía periférica en pacientes que alcancen una
dosis acumulada de 20 g de talidomida (200 mg/día durante 100 días de forma
continua).
Omalizumab
No existe
suficiente evidencia científica para recomendar el uso de omalizumab como parte
del tratamiento de la DA. Este medicamento puede ser útil en casos de DA
refractaria en pacientes asmáticos con niveles elevados de IgE y que no hayan
respondido a otros tratamiento sistémicos. En caso de usarlo se debe hacer bajo
protocolo de estudio.
Inmunoglobulina Intravenosa
La inmunoglobulina intravenosa puede ser una opción terapéutica para casos de DA refractaria a una dosis de 2 g/kg con aplicaciones mensuales durante 3 meses consecutivos.
El tratamiento con fototerapia debe ser considerado sólo en casos de DA refractaria con un impacto negativo en la calidad de vida. Este tratamiento debe ser indicado y supervisado por el médico especialista en Dermatología.
Con base en la
evidencia científica disponible se recomiendan: - Fototerapia con UVA1 con
dosis media de 50J/cm2 para los brotes o exacerbaciones de la DA refractarios a
tratamiento convencional. - Fototerapia UVB de banda estrecha para la DA en
fase crónica.
La fototerapia
con PUVA es más efectiva que la UVA1 en el tratamiento de la DA grave,
principalmente en términos de duración de la remisión. En casos de DA grave y
que no exista contraindicación para la administración de 5- metoxipsoraleno
debe preferirse la fototerapia con PUVA sobre la UVA1.
La fototerapia
FSL puede ser una opción de tratamiento para casos de DA refractaria. Son
necesarios ensayos clínicos que la comparen con la fototerapia de UVA, UVB y
PUVA para realizar una recomendación al respecto.
Probióticos
La administración
de probióticos durante el embarazo, posterior al nacimiento y durante los
primeros meses de vida disminuye en un 20% el riesgo de presentar DA, motivo
por el cual son una medida de prevención en pacientes con antecedentes heredofamiliares
de atopia
Los probióticos
no han demostrado ser efectivos como tratamiento para la DA. Por lo que su uso
no está recomendado en pacientes con diagnóstico de DA confirmado
Vendajes
Los ECA sobre el
uso de corticosteroides en oclusión con vendajes húmedos (2 capas de vendaje,
la primera capa debe humedecerse con agua caliente y es la que entra en
contacto con la piel y el medicamento, la segunda capa debe estar seca) son de
baja calidad metodológica y no permiten llegar a una conclusión sobre la
efectividad de esta modalidad de tratamiento. El uso de vendajes húmedos está
asociado a un mayor uso de antibióticos y a una alta tasa de deserción. Se ha
reportado foliculitis del 20 al 42% de los pacientes con DA que utilizaron
vendajes húmedos
El uso de
corticosteroides con vendajes húmedos durante 2 semanas no afecta el
crecimiento de los niños. Sin embargo, se han documentado casos de supresión de
los niveles de cortisol séricos después de 2 a 5 días con esta modalidad de
tratamiento.
El uso de la
terapia combinada de corticosteroides con vendajes húmedos puede ser de
utilidad en casos de DA grave y refractaria. Debido a que el riesgo de los
efectos adversos de los corticosteroides aumenta con la oclusión y es
proporcional a la superficie corporal tratada, la duración del tratamiento debe
estar limitada de 7 a 14 días. Este tratamiento debe estar indicado y
supervisado por un dermatólogo
Los vendajes
oclusivos no deben usarse en pacientes con DA infectada. El vendaje de cuerpo
completo no debe emplearse como primera línea de tratamiento y su uso queda a
criterio del dermatólogo tratante. En casos de DA que cursen con
liquenificación localizada se pueden emplear vendajes con emolientes
Inmunoterapia
No existe
suficiente evidencia científica para recomendar la inmunoterapia como parte del
tratamiento de la DA.
Otros No Clasificados
En pacientes
asmáticos con DA, la administración de montelukast (5mg/día <12 años de edad
y de 10 mg/día =>12 años de edad) puede ser parte del tratamiento complementario.
No existe evidencia suficiente para recomendarlo de forma rutinaria.
Se debe informar
a los pacientes y a sus padres que los tratamientos complementarios como la
homeopatía, la medicina herbal y los masajes no han sido bien evaluados en
estudios clínicos rigurosos.
Los pacientes y
sus padres deben ser precavidos con el uso de medicinas herbales en cuya
etiqueta no se mencionen los ingredientes y la forma de uso. El médico les debe
informar que existen productos herbales a los cuales se les agrega
deliberadamente corticosteroides. Y que se ha observado toxicidad hepática con
algunas medicinas herbales de origen chino.
Los médicos deben
preguntarles a los pacientes, a sus padres o cuidadores si están utilizando
alguna terapia complementaria. También deben informarles que deben continuar
con el uso de emolientes de manera independiente al resto de estas terapias.






















No hay comentarios.:
Publicar un comentario