Acné
El acné
es una de las enfermedades más comunes de la piel, afecta al 70 al 87% de los
adolescentes. Los pacientes con acné pueden presentar una significativa
morbilidad psicológica y en algunas ocasiones mortalidad y suicidio
El acné
es una enfermedad crónica, de evolución recurrente, para la que existen
tratamientos eficaces que disminuyen la frecuencia de las complicaciones y
secuelas tanto en la piel afectada, como en la esfera psicológica.
El acné
es una enfermedad inflamatoria de la piel que se caracteriza por la presencia
de comedones abiertos y cerrados, y lesiones inflamatorias, entre las que se
incluyen papulas, pustulas, abscesos y nódulos. Aparece en la adolescencia, al
iniciar la producción de andrógenos por las gónadas.
El acné
es una enfermedad que afecta a la unidad pilosebácea, mediante cuatro
mecanismos:
- Retención de queratina
- Producción incrementada de sebo
- Sobreinfección por Propionibacterium acnes
- Inflamación
El
cambio inicial es la hiperqueratinización folicular de la unidad pilo sebácea,
que se asocia con proliferación disminución de la descamación de los
queratinocitos localizados en el orificio folicular. El resultado es la
formación de un tapón de sebo y queratina (micro comedón) en el canal folicular
lo que provee un ambiente anaeróbico, rico en grasas que permite el desarrollo
bacteriano. De manera secundaria se produce inflamación mediante la liberación
de factores quimiotácticos, posteriormente el microcomedón cerrado evoluciona a
comedón cerrado, comedón abierto y luego a pústula, pápula o nódulo.
La
mayoria de los pacientes con acné no produce exceso de andrógenos, al parecer
tienen glándulas sebáceas que localmente tienen respuesta incrementada a los
andrógenos.
El acné
tiende a resolverse en la tercera década de la vida aunque en algunos casos
persiste hasta la etapa adulta.
El
tratamiento del acné debe ir dirigido a corregir los factores etiológicos
implicados, es decir, regular la secreción sebácea, evitar la obstrucción folicular
y formación de comedones y eliminar la proliferación bacteriana y la
inflamación. El enfoque terapéutico ha de ser individualizado, considerando la
forma clinica del acné y su gravedad, las circunstancias sociales del paciente,
su edad, sexo y percepción de la enfermedad. Una terapia pactada y consensuada
con el propio adolescente incrementará el grado de adherencia terapéutica y por
tanto las posibilidades de éxito.
Si bien
la mayoria de los pacientes con acné se puede manejar en el ámbito de la Atención
Primaria, algunos casos se deben derivar al especialista en dermatología.
Atendiendo
a las recomendaciones del National Institute for Clinical Excellence (NICE,
2001), los criterios consensuados de derivación del paciente acneico son los
siguientes:
- Formas severas, tales como acné fulminante o foliculitis por Gram-negativos. . Formas nódulo-quisticas que se puedan beneficiar del empleo de isotretinoina oral.
- Grave repercusión social o psicológica, como el miedo patológico a la deformidad (dismorfofobia).
- Riesgo o desarrollo de cicatrices a pesar de las terapias de primera linea.
- Formas moderadas con ausencia de respuesta al tratamiento, que incluyan 2 ciclos de terapia con antibióticos orales de al menos 3 meses cada uno, siendo el propio paciente quien probablemente mejor valore este fracaso.
- Sospecha de trastorno endocrinológico subyacente (Hiperandrogenismo ovárico o suprarrenal) que precise estudios complementarios y valoración especifica.
- Dudas diagnósticas.
No se
recomienda indicar una dieta de restricción como parte del tratamiento del
acné.
Se
recomienda el aseo habitual de la piel.
No se
recomienda la exposición a la luz solar natural como parte del tratamiento del
acné
ORIENTACION
Y CONSEJERIA
Se
recomienda evitar la aplicación tópica de cosméticos
Para
evitar la exacerbación del acné se recomienda:
• Tener
una higiene adecuada de la piel
• No
aplicar cosméticos comedogénicos
• No
manipular las lesiones de acné
Los
factores de riesgo para presentar acné incluyen:
- Hipersensibilidad local a andrógenos Predisposición familiar
- Cambios hormonales propios del ciclo menstrual
El acné puede exacerbarse por factores externos como obstrucción mecánica, exposición ocupacional o medicamentos
La presencia de estrés psicológico se relaciona con la gravedad del acné
Evaluar
los factores de riesgo para presentar acné en todo paciente que acuda a
atención médica
Los factores involucrados en el acné son: Hiperqueratosis Hiperproducción de sebo Presencia de P. acnes Inflamación secundaria
El
tratamiento del acné debe estar encaminado a resolver los factores que
participan en su fisiopatogenia
El abordaje diagnóstico de acné incluye: Tipo de lesión, gravedad, extensión y factores asociados.
Se
diferencian dos tipos de lesiones: Inflamatorias: pápulas, pústulas,
nódulos, quistes
No
inflamatorias: comedones cerrados, comedones abiertos
El acné
se clasifica de acuerdo a su gravedad en:
Comedónico:
Principalmente comedones y ocasionalmente pequeñas pápulas o pústulas; no hay
cicatrices
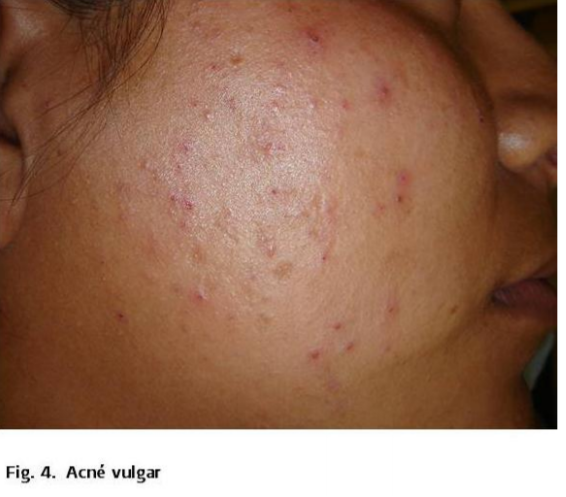
Vulgar: Comedones y numerosas
pápulas y pústulas, principalmente en la cara; cicatrices leves.
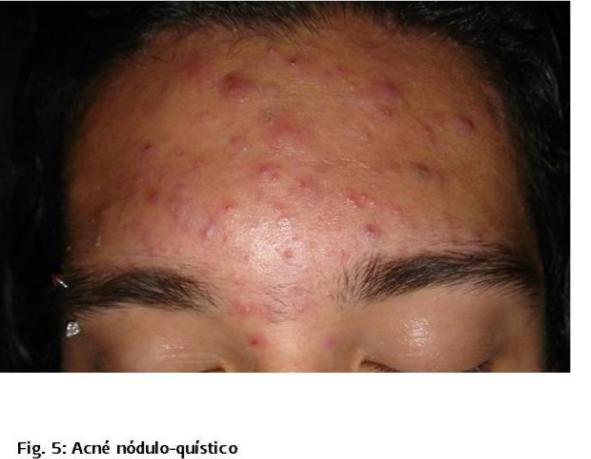
Quistico:
Numerosos comedones, pápulas y pústulas, diseminadas a la espalda, pecho y
hombros, quistes y nódulos ocasionales, cicatrices moderadas.
Conglobata:
Numerosos quistes grandes en la cara, cuello y
tronco superior, cicatrices importantes.
Se
recomienda clasificar la gravedad del acné para indicar el tratamiento
adecuado.
Las variantes de acné que se han descrito son:
Acné neonatal: Las lesiones se localizan en mejillas, frente y nariz, aparece en las primeras 2-3 semanas de vida, se resuelve de manera espontánea. Se debe a inflamación secundaria a la presencia de Malassezia sp.
Acné infantil. Aparece a los 2 o 3 meses de edad y se debe a la presencia excesiva de andrógenos derivados de hiperplasia suprarrenal, hipergonadismo gonadal, pubertad precoz o tumores adrenales.
Acné conglobata: variante grave del acné noduloquistico, se caracteriza por formación de cicatrices queloides.
Acné fulminante: reacción inflamatoria grave, súbita, ocasiona úlceras profundas y erosiones, puede acompañarse de síntomas sistémicos
Acné excoriado: afecta a mujeres jóvenes, se caracteriza por heridas autoinfligidas. Es un problema primariamente psicológico.
Acné
cosmética: causado por el contacto de la piel con productos comedogénicos.
La
mayoría de los pacientes no tiene historia o hallazgos físicos de una
enfermedad sistémica subyacente como causa de su acné
Los
datos importantes en la historia clínica incluyen una lista completa de
medicamentos que el paciente esté recibiendo. Los medicamentos relacionados con
el acné incluyen ACTH. andrógenos, azatioprina, barbitúricos, bromuros,
corticoesteroides, ciclosporina, disulfiran. halogenados, loduros, Isoniazida,
litio, fenitoina, psoralenos, tiourea, vitaminas B2, B6 y B12.
Asimismo,
podrían presentarse signos clínicos que reflejen alteraciones en la función
endócrina:Hiperandrogenismo, Enfermedad de Cushing, Hiperplasia adrenal
El
paciente con acné debe ser interrogado sobre uso de medicamentos que puedan
exacerbar el acné, y deberán buscarse de manera intencionada datos clínicos
sugestivos de alteraciones hormonales.
EXPLORACION
FISICA
Las
mujeres que presentan acné acompañado de oligomenorrea (menos de 9
menstruaciones al año) o amenorrea (más de 90 días sin menstruar cuando se ha
descartado embarazo) pueden tener trastornos del metabolismo androgénico
asociados al acné
La
presencia de hirsutismo o virilización requiere investigarse mediante estudios
de laboratorio e imagen y valoración especifica por el endocrinólogo
Se recomienda clasificar el acné para dar el tratamiento adecuado
El acné se debe distinguir de las siguientes enfermedades: Rosácea, foliculitis, Psicosis de la barba, milia, dermatitis perioral, foliculitis por demodex y por Pitirosporum y erupciones acneiformes.
Ante la
duda diagnóstica, refiera al especialista
ETIOLOGÍA
Hiperqueratosis
del conducto excretor de la glándula pilosebácea y retención secundaria de la
secreción sebácea, incremento en la producción de sebo, presencia del
Propionibacterium acnes dentro del folículo, inflamación, factores externos.
Estudios
de laboratorio
Las
mujeres que presentan acné acompañado de oligomenorrea (menos de 9
menstruaciones al año) o amenorrea (más de 90 días menstruar cuando se ha
descartado embarazo) pueden tener trastornos del metabolismo androgénico
asociados al acné
La
presencia de hirsutismo o virilización requiere evaluarse a través de la
realización de estudios de laboratorio y de imagen y consulta especifica por el
endocrinólogo
El
peróxido de benzoilo es útil para el tratamiento del acné por su efecto
antimicrobiano, no existe a la fecha resistencia reportada. Tiene acción más
letra que los antibióticos sistémicos. Es útil en pacientes con acné leve y
moderado. Aplicar peróxido de benzoilo al 2.5% 2 veces al día en las lesiones
inflamatorias en el rostro. En lesiones en la espalda: peróxido de benzoilo al
5% 2 veces al día.
Los
retinoides tópicos actúan sobre el micro comedón, impidiendo el taponamiento
del orificio de salida al mejorar la queratinización. Tretinoina, ácido
retinoico, adapaleno, en concentraciones del 0.01 al 0.1%.
Utilizar
retinoides tópicos, aplicados por las noches: 2-4 por semana en toda el área
afectada por comedones. Indicar al paciente que ocurrirá descamación discreta,
sin ardor ni eritema, y que lave la cara por las mañanas con el fin de evitar
la fotosensibilidad ocasionada por los retinoides
Los
antibióticos pueden administrarse en forma tópica o sistémica. Los utilizados
con más frecuencia son las tetraciclinas, eritromicina y clindamicina. Están
indicados en acné moderado y grave. El tiempo mínimo de administración es de 6
semanas con un máximo de 12 semanas. Se deben utilizar en conjunto con terapia
tópica con peróxido de benzoilo
El
antibiótico oral de primera elección debe ser del grupo de las tetraciclinas:
Limeciclina 300-600 mg por dia, en segundo lugar doxiciclina o Minociclina 100
- 200 mg por dia y como tercera opción Oxitetraciclina lg por dia. La
eritromicina puede ser usada en menores de 12 años o durante el embarazo o en
los pacientes alérgicos a las tetraciclinas
Los
antibióticos orales y retinoides tópicos tienen acción sinérgica. El peróxido
de benzoilo utilizado de manera conjunta con retinoides tópicos y antibióticos
sistémicos disminuye la resistencia.
La
Isotretinoina oral es el estándar de oro en el tratamiento del acné grave, y
puede utilizarse en acné moderado o en acné que no responde al tratamiento
convencional. Los efectos secundarios de su utilización incluyen:
teratogenicidad, incremento de lipidos sanguineos, hepatotoxicidad, sequedad
cutánea cefalea, fotosensibilidad,
La
administración de Isotretinoina en las mujeres debe iniciar al tercer dia del
ciclo menstrual, durante el periodo de tratamiento y hasta un mes después de la
última dosis se deben utilizar métodos anticonceptivos. Se requiere del
consentimiento informado de la paciente para iniciar el tratamiento con
isotretonina, así como, de prueba de embarazo negativa. La vigilancia de los
efectos secundarios incluye realizar determinaciones séricas de perfil
lipidico, pruebas de función hepática biometria hemática completa, y prueba de
embarazo negativa al inicio del tratamiento y en forma periódica durante el
tiempo del mismo.
Las
indicaciones para la utilización de Isotretinoina oral son: Acné grave
noduloquístico, acné inflamatorio con cicatrices, acné moderado o grave que no
responde al tratamiento, acné con enfermedad psicológica grave, foliculitis por
Gram negativos, acné con recaidas frecuentes que han requerido antibióticos
sistémicos prolongada o repetida. en forma
La dosis utilizada es de 0.5 a mg/kg/dia hasta llegar a dosis acumulada de 120mg/k
El tratamiento del acné deberá adecuarse a la gravedad.
Grado
1: Tratamiento tópico. Terapia combinada con Retinoide tópico o y peróxido de
benzoilo.
Grado 2
y 3: Lo anterior más antibiótico sistémico. En mujeres con indicaciones
ginecológicas tratamiento hormonal.
Grado
4: Isotretinoina oral.
La inyección intralesional de corticoesteroides es efectiva en el tratamiento de nódulos individuales
Existe
evidencia limitada sobre el beneficio de la quimioexfoliación con ácido
glicólico y salicilico durante los períodos de actividad del acné
Existe evidencia limitada sobre la eficacia de la extracción de comedones como parte del tratamiento del acné.
Se
recomienda individualizar la utilización de tratamientos complementarios
COMPLICACIONES
Y SECUELAS
La
principal complicación en los pacientes con acné es el desarrollo de cicatrices
(hipertróficas, queloides, atróficas, en pica hielo). Las implicaciones
psicologicas de las complicaciones del acné incluyen baja autoestima y
retraimiento social
El
tratamiento oportuno y adecuado del acné limita la extensión y gravedad de las
cicatrices
El
tratamiento de las complicaciones del acné se debe adecuar en cada paciente e
incluye: revisión de las cicatrices, aplicación de rellenos, dermoabrasión.
PREVENCION
DE LAS COMPLICACIONES
La
prevención de las complicaciones se realiza mediante:
- Educación del paciente Tratamiento individualizado
- Apego al tratamiento
- Identificación de datos clínicos que requieran manejo por el especialista
- Se recomienda seguir la evolución de la enfermedad en forma periódica para identificar las complicaciones tempranamente
Algunas formas de acné requieren manejo especifico por el dermatólogo:
- Acné fulminante o foliculitis por Gram negativos
- Formas nódulo quisticas Grave repercusión social o psicológica:
- miedo patológico a la deformidad:
- dismorfofobia Riesgo o desarrollo de cicatrices a pesar de terapias de primera linea Formas moderadas con ausencia de respuesta al tratamiento tópico y sistémico durante al menos 6 meses Sospecha de trastorno endocrinológico subyacente que precise estudios complementarios y valoración
DEFINICIONES
OPERACIONALES
Pápula.
Elevación sólida circunscrita de la piel, generalmente menor de 1 cm. Se debe a
proliferación tisular o infiltración celular. Su evolución es de semanas,
desapareciendo sin dejar cicatriz Pueden ser causadas por una gran diversidad
de procesos patológicos, por lo que pueden mostrar gran variedad en sus formas,
colores y características de su superficie.
Nódulo. Lesión sólida, firme y circunscrita de la piel, mayor de 1 cm de diámetro y profunda. Su evolución es de meses o años y al desaparecer siempre deja cicatriz clínica o histológica. Puede no encontrarse presente como una elevación, pero siempre es palpable. La distinción entre la pápula y el nódulo es esencialmente su profundidad y el tiempo de evolución.
Pústula.
Elevación circunscrita y superficial de la piel, que contiene exudado
purulento, mide unos cuantos milímetros y su ruptura no deja cicatriz
Absceso.
Acumulación localizada de material purulento, tan profunda en la dermis el
tejido subcutáneo que el pus no es visible en la superficie de la piel.
Costra.
Es resultado de un exudado que se seca en la superficie de la piel. Las costas
pueden ser delgadas, delicadas y friables o gruesas y adherentes. Las costras
son amarillas cuando se forman a partir de suero desecado, verdes o
amarillo-verdes cuando se forman a partir de un exudado purulento,
denominándose costras melicéricas, esto es con apariencia de miel y cera.
Cuando se forman a partir de sangre el color será rojo oscuro o marrón y se
denominará costra hemática a la costra puntiforme, resultado de rascado y
costra sanguinea a la que es mayor y generalmente resultado de traumatismo.
Quiste.
Cavidad cerrada con recubrimiento epitelial, endotelial o membranoso, que
contiene liquido o material suave.
Comedón
Es el resultado de la formación de un tapón de materia sebácea, suciedad y
elementos epiteliales acumulado en un conducto excretorio de las glándulas
sebáceas. El comedón cerrado tiene aspecto blanquecino y al abrirse ocasiona
oxidación de los ácidos grasos y da un aspecto oscuro, denominándose comedón
abierto.



























No hay comentarios.:
Publicar un comentario