PRETRASPLANTE HEPÁTICO
En México se lleva a cabo trasplante de órganos en 362 centros
hospitalarios autorizados y son 74 hospitales de diversas instituciones en los
que se hace trasplante de hígado, por lo que las intervenciones nutricionales
deben homologarse.
En el paciente con enfermedad hepática terminal los cambios
metabólicos y la desnutrición condicionan mayor morbilidad y mortalidad, dentro
de los cuales están aquellos candidatos a trasplante de hígado.
Las complicaciones identificadas en el paciente cirrótico son varias
e incluyen ascitis, encefalopatía, varices esofágicas, alteraciones funcionales
renales, hepatocarcinoma aunado a alteraciones como desnutrición y sarcopenia
que impactan de manera negativa a la sobrevivencia y calidad de vida.
Las causas de la desnutrición en la enfermedad hepática crónica
son múltiples. Los pacientes presentan ingestión reducida de alimentos, con
balance energético negativo por anorexia secundario a deficiencia de zinc,
hiperglicemia, incremento de citocinas inflamatorias --factor de necrosis
tumoral e IL-6, así como de leptina.
Los periodos de ayuno para estudios y procedimientos médicos se
incrementan en estos pacientes aunado a una inadecuada orientación nutricional
en donde frecuentemente se aconseja evitar fuentes proteicas y aporte de sal,
sobre todo en pacientes con encefalopatía hepática. En el paciente con
hepatopatía crónica hay alteración en la digestión, absorción y metabolismo de
los macro y micronutrientes, el empleo de laxantes osmóticos como la lactulosa
genera pérdida de nutrimentos. Desde el punto de vista metabólico hay
alteración de la síntesis de ácidos grasos poliinsaturados, con incremento en n6
y n9 y disminución en n3 tanto en plasma y tejido adiposo; la resistencia a
la hormona de crecimiento es severa con disminución de niveles plasmáticos del
factor de crecimiento similar a la insulina tipo I (IGF-I); incremento en
gluconeogénesis dirigido al metabolismo de las grasas, peroxidación de lípidos
y lipólisis, lo que aumenta el ya dañado almacenamiento de glucógeno y su
utilización.
La glucogénesis, glucogenólisis, gluconeogénesis y síntesis
proteica se encuentran alterados.
El trasplante hepático es el tratamiento aceptado para pacientes
con enfermedad hepática en estadios finales. El seguimiento para los pacientes
candidatos a trasplante hepático ha mejorado en años recientes, presentándose
un porcentaje de sobrevida a 3 años del 73.8% y a 5 del 70.4%.
El trasplante está indicado en enfermedades hepáticas cuando el
paciente se ha apegado a la terapia médica sin repuesta favorable. El
diagnóstico de cirrosis por sí mismo no indica un trasplante, una vez que un
paciente con cirrosis ha evolucionado a una cirrosis descompensada o disfunción
hepatocelular con un Modelo de la Enfermedad Hepática Terminal (MEHT) con
puntuación mayor o igual a 15, con edad menor a 65 años es candidato a
trasplante.
El desarrollo de ascitis grado 2 o 3 en pacientes con cirrosis, se asocia a menor supervivencia, considerando el trasplante hepático como una opción terapéutica potencial.
La puntuación de Child-Turcotte-Pug (CTP) ha sido utilizada para
evaluar el pronóstico de los pacientes con hepatopatía crónica. La puntuación
es de 5 a 15 puntos y con ello se establecen tres grandes grupos: CTP A, que no
requieren ser tratados con trasplante hepático, tienen puntuación de 5 o 6 con
buena función hepática y buena supervivencia a mediano plazo, 80% a los 5 años;
CTP B, donde los pacientes tienen indicación de trasplante, la puntuación es de
7-9, la función hepática está alterada y han presentado descompensación
(ascitis o encefalopatía hepática); CTP C, hay indicación de trasplante
hepático, tienen una puntuación de 10-15, la función hepática está muy alterada
y la supervivencia muy comprometida a corto plazo.
La puntuación CTP se ha complementado por el MEHT. El MEHT
incorpora la creatinina y bilirrubina séricas y la relación normalizada
internacional del tiempo de protrombina (INR).
La puntuación MEHT se encuentra en una escala de 6-40,
correspondiente a una supervivencia de 90% y 7% respectivamente a los 3 meses.
La puntuación MEHT se utiliza para evaluar el pronóstico del paciente con
cirrosis o el grado de la enfermedad hepática y las posibilidades de
supervivencia, útil para la priorización en un trasplante hepático.
La intervención nutricional, por ser un procedimiento costo-efectivo,
debe considerarse en el paciente candidato a trasplante con desnutrición para
disminuir las complicaciones relacionadas a alteraciones metabólicas y
nutricionales. Es de importancia identificar las intervenciones que hay que
llevar a cabo para incidir en el tratamiento de las deficiencias específicas
durante todas las etapas de un trasplante de hígado.
Los pacientes con daño hepático, especialmente descompensados por
la cirrosis, tienen pérdida de peso y desgaste muscular con pronóstico sombrío,
que aunado a la desnutrición incrementa la morbilidad y mortalidad.
El paciente candidato a trasplante hepático generalmente presenta
desnutrición, lo que impacta en la evolución postrasplante. La intervención
nutricional juega un papel muy importante en el manejo de los individuos a
pesar de la controversia que existe en el seguimiento y valoración nutricional
de las intervenciones. Las publicaciones recientes evidencian diversas
intervenciones con nutrimento específico como aminoácidos ramificados,
probióticos y prebióticos que pueden mejorar el pronóstico del paciente
pretrasplante de hígado.
La intervención nutricional se ha evidenciado que es
costo-efectiva y disminuye las complicaciones metabólicas y nutricionales
condicionando un mejor pronóstico al paciente, por lo que hay que unificar los
criterios para el tratamiento del paciente candidato a trasplante.
El paciente candidato a trasplante hepático es aquel que teniendo
un daño hepático severo --agudo o crónico--, no evolucionó favorablemente a la
intervención terapéutica (Ver Anexo 3.1. Tabla 1)
Considerar
al paciente con cirrosis como candidato a trasplante hepático cuando existan
las siguientes complicaciones: ascitis, várices esofágicas o disfunción
hepatocelular con escala de MEHT mayor o igual a 15 (Ver anexo 3.1. Tabla 1)
Tratar
las enfermedades y complicaciones que desestabilizan al paciente --ascitis,
encefalopatía hepática o várices sangrantes-- candidato a trasplante hepático
Evaluar
oportunamente al paciente candidato a trasplante hepático, en quien la función
renal se está deteriorando, así como ante la evidencia de rápida
descompensación hepática
Evaluación metabólica nutricia
Las
alteraciones nutricionales en pacientes con enfermedad hepática crónica se
subdiagnostican, aproximadamente 75% tienen desnutrición calórico-proteico de
moderada a severa y hay pérdida de masa muscular.
El riesgo nutricional correlaciona directamente con la severidad de la
disfunción hepática.
Los pacientes cirróticos presentan cambios significativos respecto al peso
corporal debido a la retención hídrica, por lo que el IMC es un método
inadecuado para el diagnóstico nutricional.
La valoración global subjetiva modificada por el Royal Free Hospital-Subjective
Global Assessment (RFH-SGA) es útil en el paciente candidato a trasplante
hepático, combina parámetros subjetivos y objetivos (IMC calculado con peso
seco, área muscular de brazo e ingestión dietética).
Para evaluar el estado nutricional se han utilizado parámetros como:
circunferencia media del brazo, área muscular del brazo, pliegue cutáneo
tricipital. dinamometría, albúmina sérica, índice creatinina-talla, cuenta
total de linfocitos y el ángulo de fase por bioimpedancia eléctrica.
El
área muscular del brazo (AMB) es un indicador preciso de desnutrición en
pacientes en estadios tempranos de cirrosis
La Asociación Europea de Nutrición Parenteral y Enteral (ESPEN) recomienda
utilizar la valoración global subjetiva y medidas antropométricas en la
valoración al lado de la cama del paciente.
Varios métodos para evaluar el estado nutricional de los pacientes cirróticos
tienen limitaciones por falta de objetividad y reproducibilidad. La
cuantificación de masa muscular con estudios de imágenes transversales
(tomografía computarizada o resonancia magnética) constituye una técnica objetiva
y reproducible
La composición corporal y la evaluación de las masas corporales deben
considerarse para el tratamiento y el pronóstico del paciente cirrótico con y
sin carcinoma hepatocelular
Estudios con pacientes cirróticos han mostrado la superioridad de la
dinamometría frente a la valoración global subjetiva en el diagnóstico de
desnutrición
La dinamometría es un método de bajo costo y simple que no está influenciado
por la presencia de retención hídrica
En vista de las limitaciones de la bioimpedancia eléctrica en pacientes
cirróticos, se ha establecido como parámetro al ángulo de fase. Éste refleja la
vitalidad e integridad celular, donde valores normales (de acuerdo al género y
edad) indican la preservación de la actividad celular, siendo altamente
predictivo del progreso clínico en varias enfermedades
El
ángulo de fase es un método apropiado de estimar desnutrición en pacientes
cirróticos y es un marcador pronóstico seguro, rápido y objetivo de mortalidad
asociada a desnutrición.
No
existe el método estándar de oro para la evaluación del estado nutricional en
pacientes con cirrosis hepática
Se recomienda que la evaluación nutricional se lleve a cabo en cada candidato a
trasplante hepático, como parte integral del protocolo de evaluación, ya que
todos los pacientes con cirrosis están en riesgo de desnutrición
Se recomienda por American Association for the Study of Liver Disease
Guidelines (AASLDG) que todos los pacientes con hepatopatía alcohólica se
evalúen para detectar desnutrición energético-proteica y deficiencias de
micronutrimentos específicos
Determinar el pronóstico nutricional preoperatorio en el paciente candidato a
trasplante hepático.
Posponer
la cirugía para dar apoyo prequirúrgico en el paciente en quien se detecte
riesgo nutricional A
Utilizar
la valoración global subjetiva para identificar a los pacientes cirróticos con
riesgo de desnutrición
El consenso de la European Society of Clinical Nutrition and Metabolism (ESPEN)
recomienda detectar a los pacientes en riesgo de desnutrición por medio de
herramientas de tamizaje validadas y proponen dos opciones para
diagnosticar
desnutrición:
el IMC menor a 18.5 kg/m2 y la combinación de pérdida involuntaria de peso e
IMC
Utilizar
el ángulo de fase o hacer medición con impedancia bioeléctrica, en caso de
contar con los recursos, para estimar desnutrición en los pacientes con
cirrosis, incluso a pesar de existir limitaciones en los que tienen ascitis.
Dar apoyo metabólico nutricio a pacientes con riesgo nutricional severo durante
10 a 14 días, previo a cirugía mayo
Recomendaciones nutricionales en el paciente con
daño hepático crónico
El metabolismo energético está modificado en pacientes con alteración del
estado nutricional, se presenta un incremento en la oxidación de lípidos y
disminución en la oxidación de hidratos de carbono.
La mayoría de los pacientes incrementan el gasto energético en reposo (GER) y disminuyen el coeficiente respiratorio (RQ). Un coeficiente respiratorio bajo indica disminución de oxidación de glucosa e incremento de oxidación de lípidos secundario a disminución de almacenamiento de glucógeno. Un incremento en los valores del RQ no proteico (npRQ) puede ser usado como un marcador de recuperación en pacientes con enfermedad hepática crónica.
Se
recomienda determinar el coeficiente respiratorio (RQ) y la capacidad oxidativa
de nutrimentos de los pacientes con enfermedad hepática crónica, cuando se
cuente con el recurso
El coeficiente respiratorio no proteico (npRQ) puede representar un factor de
riesgo independiente para la supervivencia, en pacientes cirróticos, un npRQ
bajo se relaciona con un pronóstico poco favorable para el paciente
El
hipermetabolismo puede contribuir a desnutrición en pacientes cirróticos por
incremento en el gasto energético en reposo. Sin embargo, otros estudios han
reportado gasto energético en reposo normal o disminuido
Se recomiendan comidas frecuentes y una colaciónen la noche para evitar que el
cociente respiratorio disminuya a lo largo del ayuno nocturno, debido al
agotamiento del glucógeno en pacientes con cirrosis hepática.
Se recomienda determinar el requerimiento energético por calorimetría indirecta
en candidatos a trasplante hepático, si se cuenta con el recurso y de acuerdo a
la indicación médica
Si el paciente presenta retención hídrica, los requerimientos energéticos del
paciente con cirrosis en pretrasplante hepático deben ser determinadoscon el
peso seco o con el peso ideal considerando su estatura
Se recomienda una ingestión calórica de 35-40 kcal/kg del peso ideal/día
Se recomienda evitar restricciones alimentarias innecesarias
Aportar
30 a 35 kcal/kg de peso seco por día
•
Hidratos de carbono: 50 a 60 % del total
•
Proteínas: 20 a 30% (1-1.5 g/kg/día)
•
Grasas: 10 a 20 %
Se
recomienda restringir el aporte proteico en pacientes con enfermedad hepática
aguda.
En
caso de alteración de metabolismo de proteína incrementar proteínas de origen
vegetal, lácteos y AACR
Se recomienda proporcionar una dieta baja en sodio.
(menos
de 2 g/día, equivalente a menos de 5 gramos de sal /día) en casos de ascitis
y/o edema Suplementar vitaminas (A, D, E y K), zinc y calcio, en caso necesario
Fraccionar dieta de 4 a 6 tiempos de alimentación al día, incluir un tiempo antes de dormir con porcentaje alto de hidratos de carbono (Ver anexo 3.1. Tabla 2)
Asesorar
nutricionalmente al paciente con obesidad previo trasplante hepático.
La
obesidad mórbida (IMC mayor a 40) contraindica el trasplante hepático.
Las directrices para la terapia nutricional en el paciente con cirrosis de la ESPEN son de 1.2–1.5 g de proteína/kg/día y de energía 35–40 kcal/kg/día.
No aportar más del 30% del requerimiento energético total de lípidos en pacientes cirróticos pretrasplante hepático (Ver anexo 3.1. Tabla 3)
Se recomienda aportar ácidos grasos esenciales y sus derivados a los pacientes con enfermedad hepática en estadio terminal, quienes cursan con alteraciones de síntesis.
Se recomienda el uso de omega 3 en dosis ≥ 0.81 g/ día, de acuerdo a indicaciones médicas y según se tenga acceso a ello.
Se recomienda un aporte de proteína de 1.0 a 1.2 g/kg/día en pacientes con enfermedad hepática compensada, sin encefalopatía hepática preexistente.
Los pacientes estables con función renal disminuida pueden recibir una cantidad de proteína más baja, alrededor de 1 g/kg/día
Se recomienda un aporte de proteína de 1.0 a 1.5 g/kg/día y 25-30 % del requerimiento energético total en pacientes cirróticos
Se recomienda restringir durante 48 horas la proteína (0.8g/kg/día) a los pacientes con encefalopatía crónica intratable
Se sugiere un aporte de 1.2 g/kg/día en pacientes cirróticos con encefalopatía hepática episódica
Se recomienda un aporte de proteína de 1.2 a 1.5 g/kg/día en pacientes cirróticos en etapa pretrasplante
Se recomienda un aporte de proteína inicial de 0.5 g/kg/día con incrementos subsecuentes de 1 a 1.5 g/kg/día de acuerdo a la capacidad metabólica del paciente con cirrosis hepática y encefalopatía aguda
Se recomienda un aporte de proteína de 1 a 1.5 g/kg/día en pacientes con encefalopatía aguda.
Una restricción proteica puede ser inevitable en los primeros días de tratamiento de la encefalopatía hepática, pero no debe ser prolongada
Se recomienda un aporte alto en proteína vegetal y un aporte bajo en proteína animal en pacientes con encefalopatía hepática recurrente o persistente.
Se recomienda un aporte de 30-40 g/día de proteína vegetal. Aportes más altos pueden no ser tolerados por los pacientes, llegando a causar diarrea y distensión abdominal.
En caso de intolerancia a la proteína animal se recomienda proteína vegetal y de lácteos, así como la suplementación con AACR.
Se sugiere suplementar con AACR en pacientes que presentan intolerancia a los productos lácteos para alcanzar y mantener la ingestión de nitrógeno recomendado; sin embargo, el costo y el sabor puede limitar la aplicación de este tratamiento
El empleo de productos lácteos, proteína vegetal o suplementos con AACR es preferible a la disminución de ingestión proteica en pacientes con encefalopatía
hepática
Se recomienda un aporte de sodio de 2 g/día en pacientes con ascitis y/o edema
La restricción hídrica no está indicada en pacientes con hepatopatía compensada (Ver anexo 3.1. Tabla 4)
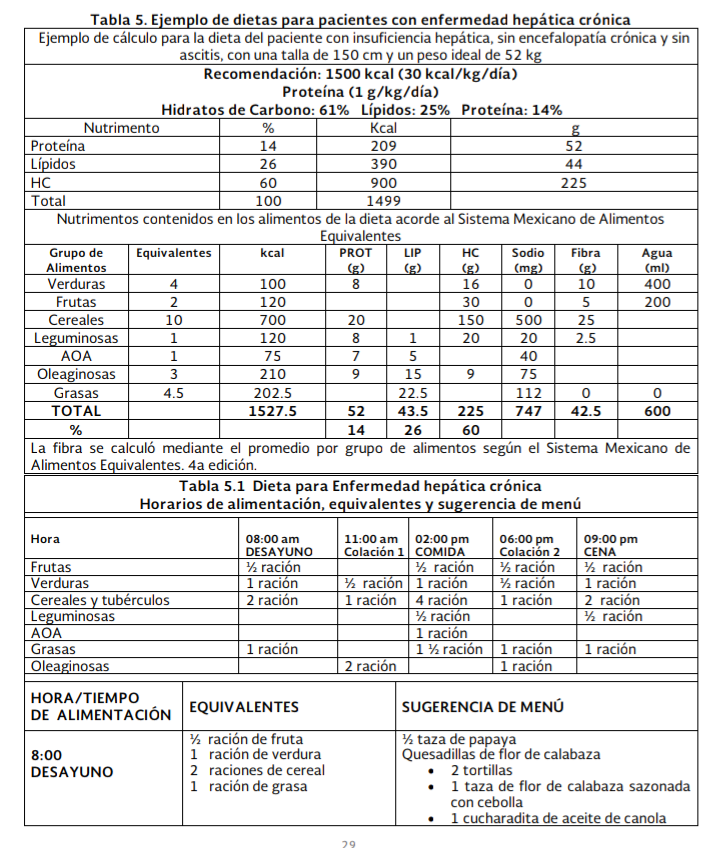
Individualice la dieta para cada paciente candidato a trasplante hepático (Ver anexo 3.1. Tabla 5, 6, 7)
Considere las interacciones fármaco-nutriente en la intervención médico-nutricional (Ver anexo 3.1. Tabla 8)


























No hay comentarios.:
Publicar un comentario