PARALISIS DE BELL
La
parálisis de Bell o parálisis facial idiopática, es una debilidad muscular
regional de origen periférico y aparición súbita. Diferentes autores concuerdan
en una incidencia de entre 11 y 53 casos, por cada 100,000 personas al año y se
cree que es resultado de una infección del nervio facial, por el virus del
herpes simple.
Respecto a la afectación por género se ha
documentado que la incidencia entre hombres y mujeres es similar, con
presentación bimodal en las edades de 20 a 29 años y de 50 a 59 y en la mujer
embarazada es 3.3 veces más que la que no lo está.
Por
otra parte la academia americana de otorrinolaringología describe factores de
riesgo para el desarrollo de la enfermedad, como: diabetes, obesidad,
hipertensión arterial, infecciones de vías aéreas superiores,
inmunocomprometidos y embarazo. Aunque típicamente se autolimita, puede causar
incompetencia oral temporal significativa y cierre palpebral incompleto que
puede ocasionar daño ocular permanente. La mayoría de los pacientes alcanzan la
recuperación completa a los 3 o 4 meses.
La recuperación de la función facial es un
parámetro importante que guía las recomendaciones de tratamiento. La gravedad
inicial de la debilidad, proporciona información valiosa sobre el pronóstico
para la recuperación. Comúnmente se utilizan instrumentos de clasificación como
la escala de House-Brackmann que cuantifican la gravedad de la debilidad
facial. Los pacientes con paresia leve a moderada tienen mayor posibilidad de
recuperación, que aquellos con paresia grave o completa. Otro resultado clínico
importante son los movimientos involuntarios residuales conocidos como
sincinesias, presentes hasta en el 16% de los afectados; mientras que otros
pueden tener lagrimeo anormal, conocido como síndrome de Bogorad (lágrimas de
cocodrilo).
La
parálisis de Bell se define como un evento de inicio agudo que afecta el
séptimo par craneal (facial), es de etiología desconocida, se manifiesta como
una disfuncionalidad parcial o completa de los músculos faciales del lado
afectado y es de evolución auto limitada
INTERROGATORIO Y EXPLORACION FISICA
La
incidencia entre hombres y mujeres es similar, con presentación bimodal en las edades
de 20 a 29 años y de 50 a 59 y en la mujer embarazada es 3.3 veces más que la
que no lo está.
Son
considerados factores de riesgo el embarazo, preeclampsia severa, obesidad,
hipertensión, diabetes y enfermedades respiratorias superiores. Al
interrogatorio dirigido se deberá investigar acerca de antecedentes como
diabetes mellitus, hipertensión arterial sistémica, hipercolesterolemia o
estado de gravidez .
El
inicio es súbito y los síntomas típicos inician en un máximo de unos pocos
días. Adicionalmente los síntomas pueden incluir dolor en el oído y/o
retroauricular, debilidad o parestesias del lado afectado de la cara,
usualmente con algún déficit objetivo en el examen neurológico, hiperacusia y
alteraciones del gusto sobre la parte ipsilateral anterior de la lengua.
Los
síntomas adicionales de la parálisis de Bell pueden incluir dolor leve
alrededor del oído o en región retroauricular, occipital y cervical
entumecimiento orofaríngeo o facial, algiacusia y disgeusia del lado afectado .Al
interrogatorio dirigido se deberá averiguar específicamente sobre el tiempo de
inicio, localización de síntomas, hiperacusia, dolor periauricular o
retroauricular, irritación y/o resequedad ocular, fotofobia, cambios en la
visión, alteración del gusto.
Presenta
incapacidad parcial o completa de los músculos faciales voluntarios del lado
afectado de la cara, ocasiona incompetencia oral y dificultad para el cierre
palpebral, que puede ocasionar lesión ocular. Habitualmente es auto limitada.
Las
características clínicas de la parálisis de Bell pueden incluir inicio súbito,
unilateral, debilidad del nervio facial, dolor auricular y cefalea. Además de
dolor retroauricular que puede relacionarse con el algiacusia y disgeusia
ipsilateral
A la
exploración física existe dificultad para:
- ·
Ausencia de pliegues frontales
- ·
Incremento de la apertura palpebral
- ·
Exposición de globo ocular incluso durante el cierre palpebral
- ·
Lagoftalmos
- ·
Ectropión
- ·
Ausencia de pliegue naso geniano
- ·
Descenso del ángulo de los labios
- · Elevar
la ceja
- ·
Fruncir el entrecejo
- ·
Arrugar la nariz
- ·
Apretar los labios
- ·
Abocinar la boca para soplar o silbar
- ·
Oclusión palpebral completa Contrariamente es posible observar fenómeno de Bell
sin necesidad de forzar la apertura palpebral
A la
exploración física se deberá realizar inspección con paciente en reposo y
durante la actividad de la motilidad facial haciendo énfasis en la búsqueda de
pliegues faciales indefinidos o ausentes, ptosis palpebral, epifora, desviación
de la comisura bucal, ausencia o disminución de movimientos de la expresión
facial, goteo salival, hiperemia conjuntival, lagoftalmos, signo de Bell
Los
médicos deben de evaluar al paciente mediante el interrogatorio y la
exploración física para excluir otras posibles causas de parálisis o paresia
facial unilateral aguda
La escala de House-Brackmann es un
indicador pronostico que fue diseñada para cuantificar de forma sistemática la
recuperación funcional del nervio facial después de la cirugía que pone el
nervio facial en situación de riesgo, también se ha utilizado para evaluar la
recuperación después de un traumatismo pero no está diseñada para evaluar la
parálisis de Bell en su etapa aguda.
La
escala de House-Brackmann se puede utilizar para graduar la severidad a lo
largo de la evolución con fines comparativos.
Los
siguientes datos clínicos pueden presentarse durante la parálisis de Bell:
angustia estética, irritación ocular, dolor, fotofobia y disminución de la
visibilidad, el lagoftalmos nocturno causa hiperemia conjuntival, edema y
resequedad corneal que produce erosión o franca ulceración.
La
evaluación oftalmológica incluye la agudeza visual inicial, reacciones
pupilares, test de Schirmer, evaluación de la sensibilidad corneal
El test de Schirmer valora
la función del nervio petroso superficial mayor, se colocan tiras de papel
filtro en los sacos conjuntivales inferiores, se compara la lacrimación de
ambos ojos en 5 minutos, la reducción de la lacrimación en un 30% o más es
significativa
Los mecanismos involucrados
en el daño ocular en una parálisis de Bell son:
- ·
Reducción de la función del orbicular: resulta en pobre reflejo palpebral, con
inadecuada redistribución de la película lagrimal, retracción palpebral y
ectropión
- ·
Reducción en la producción de lágrima: si el nervio, está dañada la sección
proximal a la rama parasimpática de la glándula lagrimal.
La evaluación oftalmológica
de parálisis de Bell debe incluir:
- ·
Función elevadora del parpado superior
- · Cierre
del párpado superior
- ·
Fenómeno de Bell
- ·
Lagoftalmos
- ·
Presencia de ectropión
- ·
Retracción del párpado inferior
- ·
Inyección conjuntival
- ·
Sensibilidad corneal
- ·
Desepitelización puntiforme de la córnea
Resulta
de primordial importancia mantener vigilancia continua del embarazo y prestar
atención a cualquier dato clínico que pueda sugerir la presencia de una
parálisis facial; además, realizar evaluación constante de presión arterial
dada su posible relación con casos de preeclampsia
ESTUDIOS DE LABORATORIO
Los
estudios de laboratorio se indican en pacientes seleccionados con factores de
riesgo identificables o presentación atípica y cuando la historia y el examen
físico no sugieren una causa alterna.
ESTUDIOS DE GABINETE
La
resonancia magnética no se realiza de manera rutinaria y se realiza para
investigar otras posibles causas de parálisis facial, en especial si se ha
presentado poca o nula recuperación
TRATAMIENTO ESPECIFICO
Los
corticoesteroides por sí mismos incrementan la tasa de recuperación de la
función del nervio facial, independientemente de su presentación y severidad,
disminuyen las sincinesias y la disfunción autonómica, siendo más efectivo en
las primeras 72 horas. Diversas revisiones sistemáticas y ensayos clínicos
aleatorios han demostrado que los esteroides favorecen la recuperación facial
motora en los 12 primeros meses del evento.
Se debe
prescribir corticoesteroides orales en las primeras 48 a 72 horas de iniciada
la enfermedad en pacientes de 16 años o más. La dosis recomendada es prednisona
60 mg por día, durante 5 días con dosis reducción de 10 mg por día hasta llegar
a 10 mg y suspender.
El
tratamiento de la parálisis de Bell con terapia antiviral por sí sola es
significativamente menos efectiva que el tratamiento con corticoesteroides
solos y no es mejor que el placebo.
No se
recomienda el uso de antivirales como monoterapia en pacientes con parálisis de
Bell, ya que no ha demostrado ser más efectiva que el placebo para incrementar
la tasa de recuperación.
En
pacientes con parálisis de Bell inicial, los antivirales (en adicción con
corticoesteroides) pueden ofrecer un beneficio modesto en la recuperación de la
función motora del nervio.
Los
esteroides, tales como la prednisona, son efectivos para reducir la inflamación
en la parálisis de Bell, siendo más efectiva al combinarse con antivirales.
La
evidencia sugiere que el uso de esteroides en el tratamiento de la parálisis de
Bell representa la mejor opción de tratamiento; también, permite observar que
las tasas de recuperación son ligeramente más altas con adición de antivirales;
sin embargo, esta diferencia no es significativa.
El
valor del tratamiento anti-viral en combinación con esteroides sigue siendo
cuestionable y no tiene que ser indicado a menos que se sospeche de etiología
viral.
TRATAMIENTO LOCAL
Prevención del daño
corneal:
- · Uso de
lentes con protección solar
- ·
Administración frecuente de gotas y ungüentos lubricantes
- ·
Mantener la humedad corneal usando lentes de contacto
- ·
Parchar u ocluir el ojo
- · Uso de
toxina botulínica
- ·
Tarsorrafia temporal o permanente en casos severos
Los médicos deben aplicar
protección para los ojos de los pacientes con parálisis de Bell que tiene
alteración del cierre palpebral. Entre las estrategias a considerar se
encuentran uso de lentes de protección solar, administración frecuente de gotas
y ungüentos lubricantes, uso de lentes de contacto o parche oclusivo ocular.
Se recomienda el uso rutinario
de las medidas de protección de los ojos para los pacientes con el cierre del
ojo incompleta.
Se recomienda el uso de
lágrimas artificiales (lubricantes) en gotas durante el día, y la presentación
en ungüento durante la noche. Se sugiere el uso de hipromelosa al 0.5% durante
el día y por las noches hipromelosa al 2%.
Medidas generales que ayudan a mejorar las molestias oculares
Tratamiento conservador
- · Cierre
palpebral con cinta adhesiva suave (micropore) durante las noches (y durante el
día si la desecación de la córnea es muy importante)
- · Gafas
de sol para la fotofobia y la protección general durante el día
- · Lente
de contacto terapéutica (si no responde al uso frecuente de lubricantes
oculares)
- · Lente
de contacto de hidrogel de silicona o lente escleral.
En casos de queratitis
neurotrófica está contraindicado el uso de lente de contacto por la pérdida de
la sensibilidad corneal (V par craneal). Estos pacientes están en alto riesgo
de infección, que puede aumentarse más aún por el uso de lentes de contacto
En diversos reportes sugieren
el uso de toxina botulínica; sin embargo, la evidencia obtenida hasta el
momento no constituye una prueba real de beneficio para estos pacientes, y
tampoco se han establecido los criterios específicos para su aplicación por lo
que en este momento no se considera un tratamiento de rutina para estos
pacientes.
Queda a criterio del médico
especialista realizar tratamiento más especializado dependiendo del daño en la
superficie ocular. En casos de lagoftalmos severo se puede realizar tarsorrafia
temporal para evitar el daño corneal.
TRATAMIENTO DE REHABILITACION
Evidencia de muy baja calidad
ofrece poco apoyo para el uso de electroestimulación; además, no ha demostrado
ser seguro y tiene un costo adicional.
La evidencia en relación al
tratamiento de la parálisis de Bell con acupuntura, es de baja calidad y no
logra establecer beneficios claros respecto a la recuperación de la función
facial, por lo que no se considera dentro de los esquemas de rehabilitación
rutinaria para estos pacientes.
Hasta la fecha, la evidencia es
contradictoria, respecto al uso de fisioterapia, en la recuperación de la
debilidad facial. Sin embargo, muchos autores recomiendan su instauración, lo
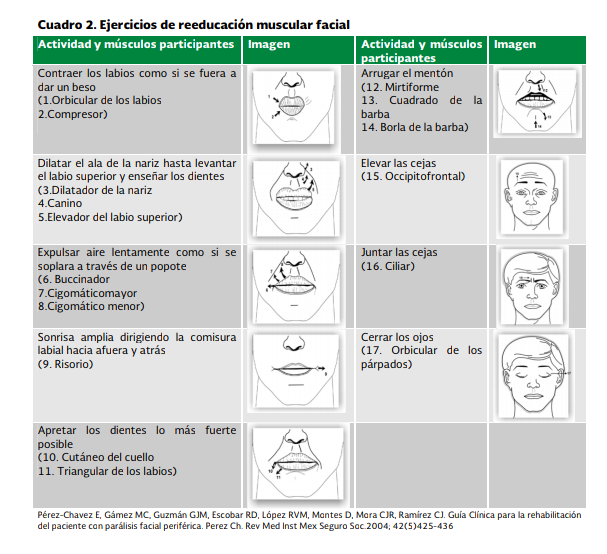
más pronto posible, en cualquiera de sus modalidades principalmente en la
reeducación neuromuscular y ejercicios de mímica facial (ver cuadro 2 )
*Algunos autores prefieren abstenerse de emitir recomendaciones, mientras que
otros sugieren iniciar la terapia física lo más pronto posible.
El medico deberá especificar el
grado de afectación de la parálisis de acuerdo a la Clasificación de
HouseBrackmann y Sistema Convencional de Calificación de la Parálisis Facial
(Cuadro 1)
TRATAMIENTO
QUIRURGICO
En contra del uso rutinario de
la descompresión del nervio facial. Los pacientes deben considerar esta opción
sólo si tienen severa degeneración del nervio facial en electroneuromiografía,
si están dispuestos a aceptar los riesgos quirúrgicos y si la cirugía se va a
realizar en una instalación de tratamiento avanzado.
Para los pacientes con ninguna
mejora en la función del nervio facial o progresión de la parálisis del nervio
facial, el envío a un otorrinolaringólogo puede ser razonable para confirmar el
diagnóstico y para excluir otras condiciones.
La remisión a un especialista
puede defender el diagnóstico de neoplasias malignas de la base del cráneo o
schwannomas del nervio facial benignos, los cuales pueden debutar como
parálisis de Bell. Las consecuencias catastróficas de tener una enfermedad
grave que imita la parálisis de Bell, aunque poco frecuente, pueden ocasionar
daño
Todos los pacientes que
presenten parálisis facial con recuperación atrasada deben ser referidos para
manejo por un otorrinolaringólogo o cirujano de cabeza y cuello u otros
especialistas.
Si un otorrinolaringólogo con
experiencia en parálisis facial fue inicialmente el que proporcionó la primera
atención, es preferible y razonable que continúe las visitas subsecuentes para
su revaloración clínica con dicho especialista
Hallazgos que sugieren un
origen neoplásico: progresión de la parálisis facial a lo largo de 3 o más
semanas; falta de recuperación de la función después de 3 – 6 meses del inicio:
falta de recuperación de una paresia incompleta tras 2 meses, espasmos
hemifaciales previos a la parálisis; afectación de pares craneales regionales;
parálisis de masas en el oído medio, conducto auditivo externo, región
digástrica o glándula
Se recomienda el envío al
especialista en otorrinolaringología para pacientes que no muestran mejoría o
presentan debilidad progresiva
La alteración en el resto de
los pares craneales es indicativa de valoración en el segundo nivel de atención.
Se recomienda considerar
diferentes áreas médicas de acuerdo a su situación clínica específica del
paciente; para decidir su envío al segundo nivel de atención cuando no
respondan de manera efectiva al tratamiento, o aquellos que presenten datos
clínicos agregados a la falta de respuesta al tratamiento.
Las áreas clínicas de apoyo pueden ser:
- ·
Neurología
- ·
Otorrinolaringología
- ·
Oftalmología
- ·
Psicología
- ·
Rehabilitación



















No hay comentarios.:
Publicar un comentario