ESCLERITIS
La
escleritis es una enfermedad crónica, común en la población adulta, que amenaza
la visión, es discapacitante, disminuye la calidad de vida, requiere del uso
crónico de medicamentos con efectos colaterales serios y puede llegar a la
pérdida del órgano.
Habitualmente
se define como inflamación de la esclera, que provoca ojo rojo, dolor ocular
ypuede afectar córnea y úvea adyacentes, amenaza la visión y la integridad del
globo ocular.
Afecta
1% de la población global con predilección por las mujeres en una frecuencia de
2:1 y en edades entre los 20 y 60 años.
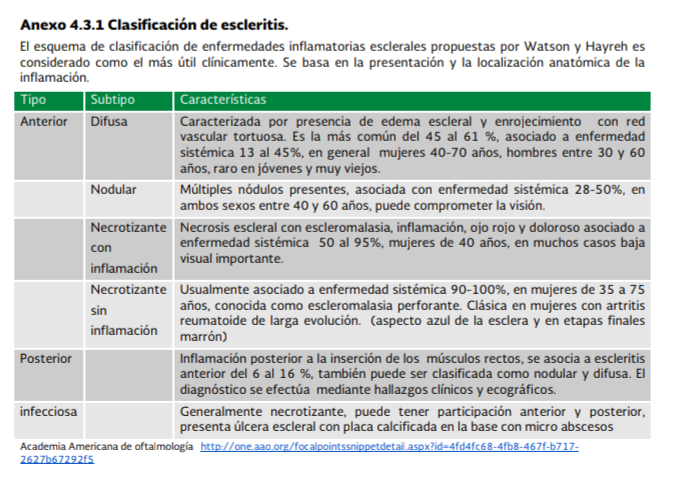
Watson
y Haireh la han clasificado en anterior (nodular, difusa, necrotizante con
inflamación y necrotizante sin inflamación) y posterior.
Los
efectos adversos ocasionados por el tratamiento de la enfermedad se suman al
daño ocular generado por la enfermedad de base lo que conlleva a déficit visual
importante además de impacto económico ya que afecta a la población
laboralmente activa.
La
escleritis es una inflamación severa del globo ocular, comúnmente asociada con
enfermedades de tipo autoinmune, reportes recientes han demostrado que cerca
del 50% de los casos coexisten con alguna enfermedad sistémica del tejido conectivo,
otros casos se han relacionado con cirugía ocular.
La
patogénesis incluye infiltración del tejido escleral con células inflamatorias
como neutrófilos, macrófagos, células T y B, con acción local de citosinas,
factor de necrosis tisular alfa (TNF-alfa) e interleucinas-1 (IL-1)(Yeh S
2010). El proceso inflamatorio presenta una gama importante de posibilidades
que puede incluir la presentación uni o bilateral, afectar a la totalidad del
globo o solo un segmento anatómico (anterior o posterior), además de
presentación nodular, difusa o necrotizante con proceso infeccioso e
inflamatorio agregado o no.
Estos
ojos pueden desarrollar un amplio rango de complicaciones tales como
adelgazamiento escleral, perforación escleral, ulceración corneal, uveítis anterior,
aumento de la presión intraocular, catarata, desprendimiento exudativo de la retina y/o edema del nervio óptico.
El
paciente habitualmente cursa con dolor ocular, ojo rojo, lagrimeo, fotofobia y
disminución de la agudeza visual.
DIAGNOSTICO CLINICO EN PRIMER
NIVEL DE ATENCION.
Las características clínicas
encontradas en estudios poblacionales destacan:
- Ojo rojo, doloroso
- Color azulado de la esclera (adelgazamiento)
- Hipersensibilidad a la palpación del globo ocular
- Edema o engrosamiento de la esclera: presencia de nódulo, o patrón difuso o sectorial (ver anexo 4.3.1)
El médico familiar podrá
sospechar de escleritis al realizar una historia clínica que búsqueda dirigida
e intencionada de signos y síntomas como:
- Inflamación escleral con ojo rojo doloroso
- Disminución de la agudeza visual
- Edema e inyección vascular que afecta la esclera o epiesclera
- Color azulado de la esclera (adelgazamiento)
- Edema o engrosamiento de la esclera (nódulo, sector o patrón difuso)
La esclerótica de un individuo
sano, es predominantemente de color blanco; sin embargo, cuando el espesor
escleral disminuye, da origen a la esclerótica azul debido a que la úvea
subyacente se hace visible a través de la esclerótica adelgazada, adquiriendo
un color azul que puede progresar a marrón antes de alcanzar la perforación.
Para establecer el diagnóstico
el medico puede ayudarse mediante la aplicación de fenilefrina tópica al 10%
que al ser aplicada en el fondo de saco no logra el blanqueamiento del área
afectada (para interpretación de la prueba, ver imágenes en anexo 4.3.2)
La evaluación del paciente con
escleritis debe incluir la revisión de fondo de ojo bajo midriasis
medicamentosa, el médico familiar capacitado deberá enviar a valoración por
oftalmología cuando detecte cualquier alteración en las características del
nervio óptico.
La aplicación de una gota de
fenilefrina al 10% en el fondo de saco permitirá evaluar los posibles cambios
vasculares de segmento anterior; además de conseguir dilatación pupilar para la
evaluación de fondo de ojo.
Múltiples estudios han
establecido la relación entre escleritis y enfermedades sistémicas de origen
autoinmune por lo que el médico familiar deberá solicitar los estudios
diagnósticos que se encuentren a su alcance para tratar de establecer una
posible relación
Biometría hemática completa con
diferencial
Examen general de orina
Glucosa
Creatinina sérica
Reactivos de fase aguda
(velocidad de sedimentación globular y proteína C reactiva)
Pruebas de funcionamiento
hepático
Enzima convertidora de
angiotensina
Anticuerpos fluorecentes de
treponema
Radiografía de tórax
Electrocardiograma
Prueba en piel de tuberculina
De acuerdo a los datos
reportados en la literatura médica, en relación al diagnóstico clínico de
escleritis, el médico de primer nivel de atención está capacitado para
sospechar diagnóstico de escleritis, realizar el interrogatorio y la exploración
clínica dirigida. Además cuenta con la batería de exámenes suficientes para establecer
la relación entre un cuadro de escleritis y una enfermedad de origen
inmunológico; sin embargo se considera que cuando no se tenga certeza
diagnostica deberá ser enviado a valoración oftalmológica.
Criterios de referencia al
segundo nivel de atención:
Envío a oftalmología:
1. Baja visual documentada en
la exploración
2. Alteraciones en el fondo de
ojo
3. Falta de respuesta al
tratamiento
4. Datos de escleritis
necrotizante, área avascular de la esclera, adelgazamiento escleral (aspecto
azuloso u obscuro en el área blanca de la esclera)
5. Recurrencia del cuadro
Envío a medicina interna
6. Resultados de laboratorio
que sugieran enfermedad sistémica
7. Antecedente de enfermedad
inflamatoria sistémica
(Ver detalles de descripción
clínica en glosario).
Diagnóstico clínico en segundo
nivel de atención
El médico oftalmólogo de
segundo nivel realiza una historia clínica y busca deliberadamente antecedente
de enfermedad inflamatoria de origen autoinmune, síntomas oculares como:
Inflamación escleral dolorosa
con ojo rojo
Reducción de la visión
Edema e inyección vascular que
afecta la esclera o epiesclera
Adelgazamiento escleral
Edema o engrosamiento de la
esclera (nódulo, sector o patrón difuso)
Explora:
Agudeza visual
Biomicroscopía del segmento
anterior: búsquedaintencionada en la esclera de zonas de dilatación y
tortuosidad vascular, zonas avasculares y de adelgazamiento escleral
Medición presión intraocular
Valoración de fondo de ojo bajo
midriasis farmacológica.
Se recomienda realizar estudios
complementarios en segundo nivel que pueden incluir: factor reumatoide, proteína
cíclica anticitrulina, anticuerpos antinucleares, anticuerpos citoplasmáticos,
anti neutrófilos, anticuerpos citoplasmáticos protoplásmicos, HLA B-27,
hemaglutinizacion de treponema palidum, estudio de Quantiferon TB, serología
para HSV-1, HSV-2 y virus de varicela-zoster
Se recomienda marcadores que
incluyan VDRL, anticuerpos antinucleares fluorescentes (FANA), anticuerpos citoplásmicos
antineutrófilos (c-ANCA), antiestreptolina o anticuerpos
antiribonucleoproteina.
Los resultados positivos para
sospechar de enfermedad inflamatoria de origen autoinmune obtenidos durante el interrogatorio,
exploración clínica o en resultados de laboratorio hacen necesario el envío a
valoración integral del paciente por parte del médico internista o reumatólogo.
Para el diagnóstico de
escleritis posterior es necesario el estudio de fondo de ojo incluso un
ultrasonido modo B que muestra el signo T característico.
En caso de sospecha de
escleritis posterior la evaluación de fondo de ojo puede ser apoyada por
ultrasonido modo B donde puede ser observada la imagen típica de signo en T.
Tratamiento en primer nivel de
atención
La
primera línea de tratamiento para las escleritis no infecciosa, asociada a
procesos inflamatorios (escleritis anterior nodular y difusa), en casos leves,
es el uso de esteroides tópicos como el acetónido de prednisolona al 1% es de
fácil uso y con efectos secundarios mínimos lo que resulta ventajoso con
respecto a la terapia sistémica. Como siguiente línea pueden ser agregados
AINES orales
El
médico de primer nivel puede iniciar tratamiento con esteroides tópicos en
casos de escleritis anterior moderada que se puede acompañar del uso de
indometacina y naproxeno. Casos con falta de respuesta o recidiva deberá
enviarse a valoración por oftalmología
TRATAMIENTO EN SEGUNDO NIVEL DE
ATENCION
Las
opciones de tratamiento incluyen la terapia local con inyecciones de esteroides
subconjuntivales para escleritis
no
necrosante y la terapia anti-inflamatoria sistémica o inmunosupresor. Los
agentes biológicos se han utilizado con éxito en algunos casos refractario.
La
inyección subconjuntival o subtenoniana de esteroides representa una opción
terapéutica en casos de escleritis no necrotizante ni infecciosa, que puede ser
aplicada por el oftalmólogo y permite disminuir la dependencia a medicamentos
sistémicos y el riesgo de complicaciones.
Debe
ser usado con precaución en pacientes con hipertensión ocular o sensible a
esteroides y requiere de seguimiento por oftalmología y valoración por medicina
interna.
Los
esteroides representan una opción de manejo inicial en escleritis necrotizante
y no necrotizante, en caso de existir falta de respuesta o para evitar efecto
secundarios en uso prolongado puede ser considera terapia complementaria al lado
de la terapia inmunomoduladora o terapia biológica.
Esta
terapia deberá tener seguimiento por parte de oftalmología y medicina interna,
para vigilancia de efectos adversos de la terapia, además del control ocular y
de la enfermedad sistémica.
Los
medicamentos de 2 línea están indicados cuando no es posible mantener el
control anti-inflamatorio con dosis menores a 10 mg de prednisona por día y
cuando se quiere evitar los efectos secundarios a largo plazo. La selección del
tratamiento de segunda línea estará a cargo del médico internista o reumatólogo
y deberá individualizarse deacuerdo a las características del paciente y su
comorbilidad sistémica
Los
medicamentos de 2 línea están indicados cuando no es posible mantener el
control anti-inflamatorio con dosis menores a 10 mg de prednisona por día y
cuando se quiere evitar los efectos secundarios a largo plazo. La selección del
tratamiento de segunda línea estará a cargo del médico internista o reumatólogo
y deberá individualizarse deacuerdo a las características del paciente y su
comorbilidad sistémica
Al
establecer diagnóstico de enfermedad sistémica se recomienda utilizar la guía
correspondiente y continuar con vigilancia estrecha del paciente así como de
los parámetros clínicos para evaluar efectos adversos o toxicidad de terapia sistémica



















No hay comentarios.:
Publicar un comentario