CARCINOMA EPIDERMOIDE DE LARINGE
El
cáncer de laringe puede considerarse una enfermedad prevenible, en vista de que
los principales factores asociados a su desarrollo (fumar tabaco e ingesta de
alcohol), pueden ser eliminados con intervenciones de promoción y educación
para la salud así como con la regulación de la publicidad y políticas fiscales
que desalienten y/o no promuevan su uso.
En
México, en el año de 1996, de acuerdo con el “Registro Histopatológico de
Neoplasias”, el cáncer de laringe ocupó en la tabla de frecuencia el lugar 10
en varones y 26 en mujeres, representando el 1.1% de las neoplasias. La
relación varón mujer en esa fecha fue de 4.5:1. Se reportó una edad promedio de
60 años al momento de su presentación, con un intervalo de la 4a hasta la 8ª
décadas de la vida.
El
cáncer de la laringe es la transformación de células normales a anormales y su
multiplicación desordenada, que además tiene la capacidad de invadir los
tejidos cercanos y diseminarse a otras regiones a través de sistema
circulatorio y linfático; puede originarse en cualquier parte de la laringe
(supraglotis, glotis y subglotis). Es uno de los cánceres más frecuentes de los
localizados en cabeza y cuello.
En
nuestro país el cáncer de laringe ocupa el primer sitio de frecuencia de cáncer
del tracto aéreo digestivo superior, seguido por el de cavidad oral. El 95% de
los cánceres de este sitio corresponden a carcinoma epidermoide; es más
frecuente en hombres entre los 60 y 70 años de edad con antecedentes de
tabaquismo e ingesta de bebidas alcohólicas, así como en trabajadores que están
expuestos a sustancias como pinturas, metales y plásticos; sin embargo, también
está documentado que los factores de riesgo asociados tradicionalmente están cambiando,
ya que en un porcentaje de pacientes jóvenes de ambos sexos se ha asociado al
virus de papiloma humano.
El
sitio más frecuente de origen del cáncer es la glotis [(cuerdas vocales) 59%],
seguido por la supraglotis (40%) y por último, la subglotis (1%).
Dejar
de fumar es la medida más efectiva para prevenir el cáncer laríngeo.
Se debe
ofrecer consejería a los pacientes con tabaquismo para que abandonen el hábito.
Incorpore a los pacientes a grupos o clínicas de tabaquismo, para recibir terapia para abandonar el tabaquismo.
Hay una relación directa entre la ingesta de bebidas alcohólicas y el riesgo de desarrollar cáncer de laringe (a mayor ingesta, mayor riesgo).
Se
deberá recomendar a la población que limite o suspenda su consumo de alcohol.
Los
profesionales de la salud, deberán canalizar a los pacientes que consumen
alcohol, a grupos para recibir terapia y abandonar la ingesta de bebidas
alcohólicas.
Recomiende
a la población
Aumentar la ingesta de fruta, vegetales
(específicamente jitomates), aceite de oliva y pescado.
Reducir la ingesta de carne roja, grasa y
comida frita
La
enfermedad por reflujo gastroesofágico es un factor de riesgo de desarrollar
cáncer de laringe igual que el virus del papiloma humano.
Otros
factores de riesgo incluyen carcinógenos como asbesto, níquel, diesel, aserrín,
químicos en la preparación de pieles, pinturas y vidrio.
Recomendar:
- Eliminar o reducir el uso carbón e incienso
- Consejería para eliminar el hábito tabáquico
- Usar medidas de protección para disminuir la exposición a carcinógenos.
Los
síntomas típicos incluyen:
a)
Disfonía (síntoma temprano en el cáncer de glotis)
b)
Disfagia y/u odinofagia (por involucro de la base de lengua o hipofaringe)
c)
Tumor cervical
d)
Otalgia
e)
Disnea (cuando se involucran las cuerdas vocales o hay enfermedad voluminosa)
f)
Broncoaspiración
Los
tumores supraglóticos presentan disfagia, odinofagia y otalgia. Algunos
desarrollan lesión palpable en cuello y pérdida de peso significativa.
Los
tumores subglóticos son raros y se pueden presentar con obstrucción de la vía
aérea y/o parálisis de las cuerdas vocales.
La
rápida instalación de accesos de ronquera es un dato clínico importante que
además puede acompañarse de lesiones sospechosas de cáncer.
El
paciente con cáncer de laringe presenta además múltiples lesiones dentales que
pueden llevar a requerir de extracciones entre otros incluso antes de iniciar
esquemas de radioterapia.
Se
recomienda realizar una cuidadosa historia clínica, incluyendo síntomas y
exploración del cuello:
- Inspección
- Palpación
- Pueden ofrecer gran información sobre la
localización
y extensión de la enfermedad, con el fin de descartar enfermedad avanzada. (Ver
algoritmo 1)
Documentar
siempre que sea posible:
- Antecedentes de neoplasia maligna de cabeza y cuello Estado nutricional y dental
- Síntoma como disfonía, disfagia, odinofagia, otalgia, disnea y broncoaspiración
- Exploración de nervios craneales
- Pruebas de función bioquímica
- Pruebas de función hepática
- Radiografía de tórax
- Faringolaringoscopia
- Tomografía computada (TAC)
- Resonancia magnética (RM) de nasofaringe y base del cráneo y cuello
Investigue
en la historia clínica el antecedente de tabaquismo y/o alcoholismo, enfermedad
por reflujo gastroesofágico, infecciones por virus de papiloma humano y uso de
carbón o incienso en casa.
Los
objetivos iníciales en la evaluación del paciente son: determinar la naturaleza
de la neoplasia, a descartar malignidad y estadificar la lesión (TNM), con el
fin de orientar el tratamiento óptimo para cada paciente. (Ver tablas de anexo
5.3.1)
BIOPSIA
La
biopsia por aspiración con aguja fina (BAAF) es una herramienta de diagnóstico
efectivo, seguro y de bajo costo en el diagnóstico de tumor de cuello, con una
precisión reportada del 94%.
En caso
de existir una adenopatía, tumoración o masa cervical, se deberá realizar una
BAAF.
Una
endoscopia selectiva dirigida a síntomas puede ser una alternativa efectiva
para identificación de tumores primarios sincrónicos. Cuando combinamos la
radiografía de tórax con la endoscopia, podemos detectar la mayoría de los
segundos primarios en el tracto aerodigestivo superior.
Todos
los pacientes con cáncer de cabeza y cuello, deben tener una
faringolaringoscopia directa y telerradiografía de tórax, con una endoscopía
dirigida a los síntomas, cuándo este indicada.
La
laringoscopia debe valorar el grosor aparente del tumor y el patrón de
crecimiento, además de identificar lesiones satélites, enfermedad oculta, tumor
extenso subclínico o patología no epidermoide.
Todos
los especímenes deben contar con análisis histológico, que debe especificar
escisión completa o incompleta, margen milimétrico además, es conveniente
especificar al patólogo la orientación del sitio donde los márgenes son menores
de 1mm.
Esto
puede ayudar a planear un segundo procedimiento quirúrgico durante el
seguimiento.
Basados
en el reporte de patología se recomiendan las siguientes acciones:
1. Si
los márgenes de la resección son adecuados, claros y se garantiza que no habrá
una segunda cirugía, el monitoreo clínico es recomendado.
2. Si
el margen quirúrgico no está en duda pero los márgenes histológicos son
positivos se recomienda una segunda cirugía después de 6 a 8 semanas.
3. Si
el cirujano tiene duda sobre los márgenes y el tumor residual es confirmado por
análisis histológico la resección trans-oral debe ser considerada
El
examen endoscópico con el paciente despierto provee la oportunidad de valorar
la movilidad de las cuerdas vocales, así como el movimiento cricoaritenoideo,
con la finalidad de fundamentar el tratamiento adecuado. Deberá distinguirse
una fijación verdadera de la cuerda vocal por una invasión del espacio
paraglótico o por involucro cricoaritenoideo del tumor.
Los sitios para biopsia incluyen: lesión obvia
y cualquier lesión sospechosa de aritenoides contralateral, área
interaritenoidea o comisura anterior ya que la extensión del tumor a estas
áreas implica cambios en el tratamiento, sobre todo si se piensa en una cirugía
conservadora.
El objetivo
de la escisión endoscópica es retirar las lesiones pequeñas completas bajo
magnificación.
Deberán
extirparse en forma completa, incluyendo submucosa normal, para evaluar la
profundidad de la invasión. En lesiones mayores se deberá tomar un espécimen satisfactorio
para evaluar la invasión por debajo de la membrana basal.
Si una
biopsia escisional inicial es inadecuada o si el tumor tiene bordes positivos,
la re-resección debe ser considerada
Si la
re-resección se planea para un tumor residual esto puede ser discutido por el
grupo multidisciplinario.
Si la
re-resección no es posible deberá ser considerada la aplicación de radioterapia
En caso
de contar con el equipo de fluorescencia, es recomendable realizar dicho
estudio, sin embargo no es indispensable.
ETAPIFICACION
La
extensión de tumor, ganglio linfático y metástasis (TNM) establece que la falta
de movilidad cordal etapifica a los pacientes como T3, lo cual no es suficiente
para evaluar el plan de tratamiento, considerando la posibilidad de pseudofijación
por el efecto de masa del tumor en el área aritenoidea, lo cual debe ser
evaluado. (Ver tablas de anexo 5.3.1)
Es
crítico el distinguir entre una cuerda vocal fija verdadera por una invasión
del espacio paraglótico o de involucro cricoaritenoideo por el tumor.
La TAC
es más útil que la endoscopia y que la exploración manual para definir el
tamaño del tumor y su relación con estructuras profundas.
A
excepción de los tumores laríngeos T1, se debe realizar la TAC o RM del sitio
del tumor primario, para ayudar a definir el estadio T y N del tumor.
La RM ofrece una excelente visualización submucosa en el espacio preepiglótico y paraglótico. La invasión extensa a la grasa preepiglótica tiene riesgo para el hueso hioides.
La TAC
tiene una alta especificidad pero baja sensibilidad para valorar la invasión al
cartílago tiroides comparado con la RM
La RM
determina si la lesión es susceptible de resección en base al involucro
vascular, afección a la fascia prevertebral o mediastinal, factores que hacen a
la lesión T4b y son considerados como criterios de irresecabilidad.
Se
recomienda el uso de RM para valorar invasión al cartílago laríngeo y afección
de la fascia prevertebral o mediastinal.
La TAC y la RM son similares en la detección de metástasis en los ganglios del cuello y son superiores a la exploración física. La TAC es más exacta en la detección de metástasis infrahioideas y la RM es más específica para el involucro metastásico perivisceral.
Se debe realizar TAC o RM en todos los pacientes, de la base del cuello a la articulación esternoclavicular, al mismo tiempo de valorar el tumor primario para evaluar enfermedad metastásica ganglionar en cuello.
Si la TAC o RM muestran un crecimiento ganglionar marginal (diámetro corto de 5 mm o más), el uso de BAAF aumenta la exactitud para estadificar N. (Ver algoritmo 2)
ESTUDIOS
DE IMAGEN
A todos
los pacientes con cáncer de cabeza y cuello se les debe practicar una TAC de
tórax previo al tratamiento.
Respecto
a la recomendación anterior, en nuestro medio se valorará de acuerdo a cada
paciente y extensión del tumor el realizar una TAC de tórax vs. realizar una
radiografía de tórax, debido a la alta especificidad de hasta 97% de esta
última.
Metástasis ganglionar cervical con primario
desconocido
La
PET-CT está recomendada en las metástasis y ganglios bilaterales de pacientes
con carcinoma decélulas escamosas de cabeza y cuello en etapa avanzada de la
enfermedad III y IV donde la imagen convencional puede confundirse
Cuando esté disponible el PET-CT se recomienda utilizarlo sobre todo en casos de recurrencias y en primario desconocido
Factores
Pronósticos en Cáncer de laringe
Por el
grado del tumor: hay evidencia consistente de que el grado del tumor es
determinante en el pronóstico, es decir: “a alto grado, peor pronóstico”.
Por el tamaño del tumor:
incluye la dimensión máxima del tumor y la presencia o ausencia de invasión de
estructuras adyacentes. Un estadio mayor (T) correlaciona con un pronóstico
pobre.
La profundidad de invasión: tumor con invasión 4 mm implica peor pronóstico.
Por el tipo de tumor: el carcinoma verrugoso y papilar tienen generalmente un buen
pronóstico, mientras que las variantes basaloide y células en huso (“spindle”),
son más agresivas.
Patrón de infiltración: el patrón de crecimiento infiltrativo no cohesivo, está
relacionado a un pobre pronóstico, especialmente en supraglotis, en comparación
con un patrón de crecimiento cohesivo.
El margen de escisión: la presencia de displasia severa en el margen de escisión
predice la recurrencia local. Una distancia de 1 mm entre el tumor y el margen
quirúrgico, se considera como margen positivo y condiciona un peor pronóstico
La
infiltración vascular y perineural, es un predictor de recurrencia local.
Por el sitio primario: los tumores supraglóticos tienen peor pronóstico que los
tumores glóticos y los tumores de hipofaringe tienen peor pronóstico con
respecto a los de la laringe.
El
reporte histopatológico del sitio primario en el cáncer de laringe debe
incluir:
a)
Sitio del tumor
b)
Grado del Tumor
c)
Dimensión máxima del tumor
d) El
margen de la neoplasia invasiva y/odisplasia severa
e)
Patrón de infiltración
f)
Involucro perineural
El
reporte histopatológico del sitio primario, debe incluir permeación vascular
linfática.
Metástasis ganglionares: la
afección ganglionar es de factor pronóstico adverso. Un alto número de ganglios
afectados, la invasión de ganglios de niveles inferiores del cuello, la
afección extracapsular (macroscópica o microscópicamente), se relacionan con un
pronóstico adverso.
El
reporte de la disección de cuello debe incluir el tipo de la disección
(extensa, selectiva, extendida) y los niveles y estructuras incluidas en el
espécimen.
El reporte histopatológico de muestras de
áreas de enfermedad metastásica, debe incluir:
a)
Número de ganglios involucrados
b)
Nivel de afectación ganglionar
c)
Diseminación extracapsular del tumor
CONSIDERACIONES
GENERALES
El
objetivo del tratamiento es maximizar el control locorregional y la sobrevida
con el mínimo daño funcional posible. La función es lo más importante a
considerar en la planeación del tratamiento.
Los
planes de tratamiento deben ser formulados por un grupo multidisciplinario y
con la participación del paciente. Como parte del proceso es esencial su
valoración dental y terapia del lenguaje.
Todos
los pacientes deberán ser evaluados por el nutriólogo para determinar el uso de
sonda nasogástrica, gastrostomía y reducir la pérdida de peso
Pacientes
con cáncer de cabeza y cuello, especialmente aquellos que incluyen tratamiento
de cirugía y quimioterapia, deben recibir una valoración pre-tratamiento por
personal experto en odontología.
La
cirugía para el tumor primario en cabeza y cuello debe preservar la función
orgánica; en caso necesario debe ser seguida de reconstrucción con técnica
adecuada. En tratamientos no quirúrgicos (radioterapia con o sin
quimioterapia), se debe ofrecer al paciente un rango de vida comparable con la
resección quirúrgica.
El
cisplatino es el agente recomendado como quimioterapia actual de elección
No hay
evidencia que soporte el uso de quimioterapia sola como tratamiento curativo
La
calidad de la evidencia actual respecto a la dosis optima y esquema de
fracciones del tratamiento con radioterapia de T1 N0 de cáncer de glotis y
laringe es pobre. La evidencia no permite hacer una recomendación clínica
firme.
Esquemas
aceptados están basados en la dosis de radiación radical con un rango de
complicaciones clínicamente aceptables. Esto no es evidencia de superioridad de
cualquier esquema de tratamiento.
Todos los planes de radioterapia deben ser revisados por médico Radio Oncólogo y debe estar apoyado en los resultados de la TC y considerar el grosor del tumor, localización, el volumen blanco, órganos en riesgo, para realizar cálculos adecuados en cuanto a la dosis de radiación
La
quimioradiación adyuvante postoperatoria es recomendada como un tratamiento
efectivo que mejora el control y la sobrevida de pacientes con alto riesgo de
recurrencia en quienes son capaces de tolerar la adición de quimioterapia y
radioterapia.
El
régimen recomendado es cisplatino 100 mg/m2 administrado cada 21 días por 3
ciclos, actualmente con dosis estándar de radioterapia convencional fraccionada
La
radioterapia postoperatoria puede ser de 10-11 semanas o menos en ausencia de
complicaciones médicas o quirúrgicas
Se debe
evitar el interrumpir o prolongar el curso de radioterapia radical
Cuando
la radioterapia es el tratamiento primario la interrupción puede ser compensada
usando otro esquema de tratamiento o fracciones al final de la semana antes o
después de la interrupción.
TRATAMIENTO
QUIRÚRGICO DEL CUELLO
Se
recomienda un tratamiento profiláctico del cuello cuando clínicamente existe N0
con riesgo de enfermedad metastásica oculta por arriba del 20% (en tumores
glóticos es del 0 al 20% y en supraglóticos del 8 al 30%), con disección
radical modificada o selectiva o radiación externa.
Pacientes
con cáncer glótico temprano pueden ser tratados con radioterapia externa o
cirugía conservadora (con escisión endoscópica con láser o laringectomía
parcial).
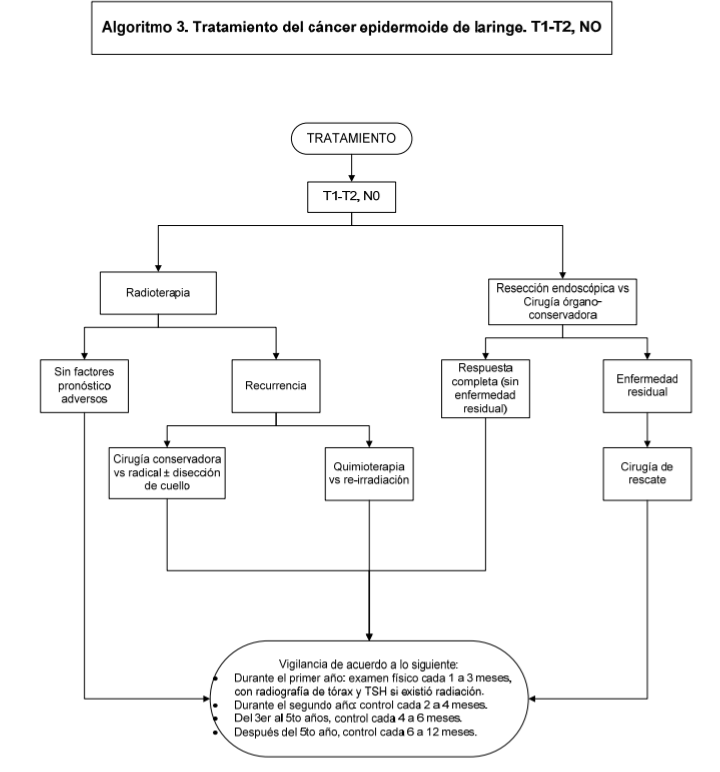
Todos los pacientes con carcinoma celular escamoso de la glotis en etapa T1a, T1b o T2a deben recibir la propuesta de microcirugía transoral con láser dentro de las opciones de tratamiento y esto debe ser discutido por el grupo multidisciplinario, documentando las razones por las cuales se selecciona el tratamiento por el que se decida.
La
American Society of Clinical Oncology recomienda para los pacientes con Cáncer
de glotis T1, recomienda resección endoscópica (pacientes seleccionados)
radioterapia y otra opción es la cirugía abierta conservadora (Ver algoritmo 3)
La
resección microquirúrgica transoral asistida con láser puede ser propuesta como
una modalidad de tratamiento para todos los pacientes con cáncer glótico
temprano
Opciones
estándar para el tumor estadio III y IV
son: cirugía incluyendo reconstrucción plus, radioterapia postoperatoria
y esos pacientes tienen características de alto riesgo (ganglio con extensión
extracapsular y/o resección R1) quimioterapia postoperatoria con platino.
La
invasión de la glándula tiroides no es una característica general del carcinoma
laríngeo.
Cuando
está presente es fuertemente asociado con invasión antero inferior.
La tiroidectomía puede requerirse durante la laringectomía total para tumores transglóticos,subglóticos y con extensión de >10 mm
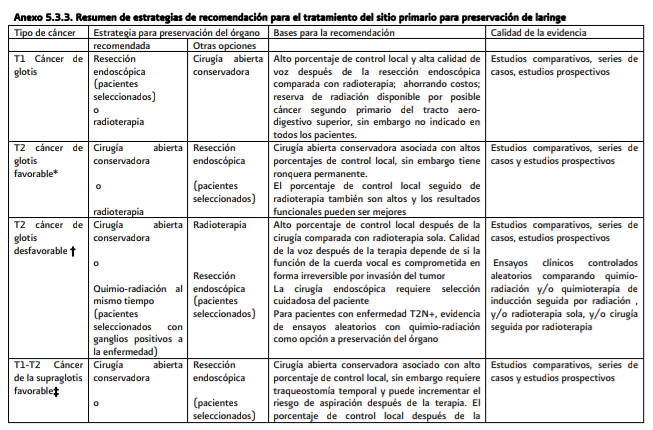
La terapia loco-regional con quimioterapia en pacientes con carcinoma oral, de orofaringe, laringe o hipofaringe quienes son medicamente para quimioterapia (especialmente los de 70 años o menos) actualmente es considerada la quimioradioterapia sola si (Ver tabla de anexo 5.3.3):
a)
Busca la preservación del órgano
b) El
tumor primario es irresecable
El acuerdo del consenso sobre los cuidado quirúrgicos con frecuencia es necesario remover parte de la cuerda vocal (ventriculotomia) para exponer el aspecto lateral del tumor
Tratamiento
del Cuello Clínicamente positivo (Ganglios positivos)
Los
pacientes con enfermedad clínica N1 pueden ser tratados con disección de cuello
o radioterapia (con o sin quimioterapia).
En
pacientes con N1 y respuesta clínica completa a radioterapia, se recomienda
continuar con observación
En
pacientes N1 a quienes se les realizó disección de cuello y que tengan riesgo
alto de recurrencia loco-regional, se debe considerar la radioterapia
adyuvante.
Pacientes
con enfermedad N2 o N3 deben ser tratados con:
Disección
comprehensiva de cuello + radioterapia externa o Radioterapia radical +
disección
comprehensiva
de cuello.
La
radioterapia adyuvante después de cirugía puede ser considerada en pacientes
con resección y cualquiera de los siguientes riesgos:
- Estado T avanzado
- Márgenes positivos o cercanos
- Invasión perineural
- Invasión linfo-vascular
- N2 o más ganglios afectados
- Extensión extracapsular de ganglios linfáticos
En
pacientes donde el tumor primario es pequeño y la enfermedad ganglionar es
resecable, se puede realizar disección de cuello, antes del tumor primario y
cuello con radioterapia (con o sin quimioterapia).
Tratamiento
del cáncer de glotis
Pacientes
con cáncer glótico temprano pueden ser tratados con radioterapia externa o
cirugía conservadora (con escisión endoscópica con láser o laringectomía
parcial).
En el
cáncer de glotis favorable T2 (tumor superficial o imagen radiográfica con
movilidad de cuerda vocal normal) recomienda cirugía abierta conservadora o
radioterapia y como otra opción
Resección
endoscópica (pacientes seleccionados)
La
presencia de inmovilidad aritenoidea bilateral secundaria al involucro
cricoaritenoideo por tumor, es una contraindicación para realizar una cirugía
órgano-preservadora.
En el
cáncer de glotis desfavorable T2 [lesión profundamente invasiva o imagen
radiográfica con o sin extensión subglótica con que altera el movimiento de la
cuerda vocal (indica invasión profunda)]. Cirugía abierta conservadora o
quimioradiación al mismo tiempo (pacientes seleccionados con ganglios positivos
a la enfermedad) y después otras alternativas como radioterapia o resección
endoscópica (pacientes seleccionados)
Por lo menos un miembro del equipo multidisciplinario debe estar familiarizado con la técnica de resección endoscópica.
La
disección selectiva como tratamiento profiláctico de ganglios de cuello no es
requerida para pacientes con cáncer glótico temprano.
Cuando la radioterapia externa se utilice como modalidad de tratamiento primario en cáncer glótico temprano, se debe usar un régimen de hipofraccionamiento con fracciones mayores a 2Gy (ej. 53-55Gy en 20 fracciones por 28 días o 50- 52Gy en 16 fracciones por 22 días) sin quimioterapia concurrente
No hay
evidencia que soporte el uso de quimioradiación concomitante en el manejo de
pacientes con cáncer glótico temprano.
Tratamiento
del cáncer supraglótico
En
pacientes con carcinoma supraglótico temprano, los rangos de sobrevida son
similares con laringectomía supraglótica y resección endoscópica con láser.
Los
ganglios en los niveles II, III y IV son los más comúnmente afectados en cáncer
laríngeo, hay evidencia que en cáncer supraglótico la incidencia de enfermedad
en el nivel IV, en pacientes con cuello clínicamente N0 puede ser menor al 10%.
La
incidencia de ganglios positivos ocultos en el nivel I y V es bajo,
especialmente si otros niveles ganglionares no están involucrados.
El
tratamiento con radioterapia para pacientes con cáncer supraglótico temprano
incluye el tratamiento profiláctico bilateral de los ganglios de los niveles II
y III del cuello.
Los
pacientes con cáncer supraglótico temprano pueden ser tratados con radioterapia
externa o cirugía conservadora.
En el
cáncer T1-T2 de la supraglotis favorable (tumor T1 o T2 con invasión
superficial o imagen radiográfica y movimiento de cuerda vocal y/o tumor del
pliegue ariepiglótico con mínimo involucro de la pared media del seno
piriforme) recomienda cirugía abierta conservadora o radioterapia y como
siguiente alternativa resección endoscópica en pacientes seleccionados.
Se
puede emplear el tratamiento con láser para lesiones T1 y T2 (se considera
equivalente al resultado con radioterapia). La afección a la comisura anterior
puede resultar con pobre
respuesta.
Los márgenes positivos después de la resección tienen poco efecto en el control
local.
Los
costos con el tratamiento con láser son menores que con el tratamiento con
radiación, sin embargo en la calidad de voz se produce un efecto adverso en
pacientes que requieren de una resección extensa.
La
cirugía conservadora de laringe, hemilaringectomía parcial vertical incluye la
remoción de la mitad de la laringe y puede ser utilizada para lesiones sin involucro
de la comisura
anterior.
Las lesiones T1 y T2 que involucren la comisura anterior pueden ser tratadas
con
hemilaringectomía
frontolateral o laringectomía supracricoidea. El procedimiento quirúrgico en
general provee control local del 86-98%, con preservación laríngea del 88-100%.
La sobrevida a 5 años es de 92 al 97% para lesiones T1 y T2.
Para
pacientes con involucro de la comisura anterior y cáncer glótico temprano se
recomienda la laringectomía supracricoidea con cricohioidoepiglotopexia.
Se debe
considerar la resección endoscópica con láser o laringectomía supraglótica con
disección selectiva de cuello que incluya los niveles II-III, en pacientes con
cáncer supraglótico temprano.
En la
nomenclatura aceptada para las disecciones selectivas de cuello se debe incluir
una disección lateral (niveles II, III y IV) como procedimiento mínimo en
cáncer epidermoide de laringe, en cuellos clínicamente negativos.
La
disección de cuello debe ser bilateral si el tumor no está bien lateralizado.
En el
cáncer T2 de la supraglotis desfavorable (es más invasiva y avanzada
localmente) se recomienda cirugía abierta conservadora o quimio-radiación al
mismo tiempo (pacientes seleccionados con ganglios positivos a la enfermedad) y
como siguiente alternativa radioterapia y resección endoscópica (pacientes
seleccionados)
La
invasión extensa a la grasa preepiglótica tiene riesgo de involucro al hueso
hioides, lo cual tiene implicación en el procedimiento de preservación
laríngea, en donde el hioides es parte de la reconstrucción trans-quirúrgica.
El involucro del espacio paraglótico incrementa el riesgo de enfermedad
cervical y de invasión al cartílago, que es crítico también para la planeación
quirúrgica.
No todos los pacientes son candidatos a preservación del órgano. Quienes tienen invasión masiva del cartílago de la laringe son excluidos.
En
casos de hallazgos adversos como el margen positivo se debe considerar
tratamiento quirúrgico complementario, radioterapia o quimioradioterapia.
Quimioterapia
con agente único cisplatino y radioterapia convencional fraccionada deben ser
considerada recomendación
El
control local para lesiones T2 debe ser cuidadosamente evaluado durante la
cirugía. Estas lesiones no tienen un involucro significativo subglótico o
supraglótico sin afección a la movilidad cordal. Las series reportan un rango
de falla del 14 al 20%; para lesiones T3 llega a ser hasta del 30%, esto va
implícito por la fijación cordal secundaria por invasión al espacio paraglótico
o al área cricoaritenoidea.
En el cáncer T3-T4 de glotis o supraglotis recomienda quimio-radiación al mismo tiempo o cirugía abierta conservadora o con preservación del órgano y como siguiente alternativa la radioterapia
Tratamiento
farmacológico Etapa III y IV con intención de preservación
El rol
de la quimioterapia de inducción ha sido reconsiderado desde la introducción de
taxanoplatino (TPF) combinación que ha mostrado ser superior a
platino-fluoracilo PF en enfermedad avanzada locoregional
Pacientes
con Etapa III y IV (T4 no voluminosa), se recomienda el uso de quimio-radiación
con intento de preservación de órgano (88% vs 70%), con mayor toxicidad
asociada a tratamiento concomitante. (ver algoritmo 4)
En
pacientes con cáncer de laringe avanzado sin metástasis que son aptos para
quimioterapia son menores de 70 años. La quimioterapia debe considerarse junto
con la radioterapia cuando:
- El objetivo es la preservación del órgano
- El tumor primario es irresecable
- Quimioradioterapia concomitante debe ser administrado solamente donde hay
- instalaciones adecuadas para la vigilancia de toxicidad, con rápido acceso a los pacientes
- ambulatorios y el apoyo apropiados de hospitalización para el tratamiento de radioterapia aguda y toxicidad de la quimioterapia.
La quimioterapia de inducción seguido de radioterapia en pacientes sensibles es una opción para preservación en cáncer de laringe o hipofaringe avanzado que de otra manera requieren laringectomía total.
La
quimio-radioterapia es otra opción que se utiliza para preservación de laringe
en los primeros 2 años después de tratamiento completo pero no se asoció con
mejoría en la sobrevida sobre la quimioterapia de inducción seguida por
radiación en pacientes sensibles a radioterapia sola
La
quimio-radiación no ha demostrado mejoría en la sobrevida sobre la ofrecida por
la quimioterapia de inducción seguida por radiación en pacientes sensibles a
radioterapia sola
Se
recomienda el uso de TPF en pacientes con cáncer de laringe EC III y IV con
intento de
preservar
órgano, siempre que tengan estado funcional 0 y 1, sin contraindicación al
platino ni comorbilidades limitantes.
La
opción estándar para el tumor estadio III y IV es:
cirugía
incluyendo reconstrucción plus, radioterapia postoperatoria y para pacientes
que tienen características de alto riesgo (ganglio con extensión extracapsular
y/o resección R1) quimioradioterapia postoperatoria con platino.
Tratamiento
Farmacológico Etapa III y IV resecados
La elección entre QT de inducción o quimioradioterapia postoperatoria basada en la conservación del órgano depende de varios factores (subsitio anatómico, el cumplimiento predecible/ tolerancia a la condición de perfomance de tratamiento, etc.) Además, no todos los pacientes y la presentación del tumor son adecuados para la preservación de órganos. Los pacientes con invasión masiva del cartílago laringe deben ser excluidos de este enfoque. Ya sea basado en las TIC o CRT, estas opciones de tratamiento no tienen un impacto negativo en la supervivencia libre de enfermedad o en general, debido al tratamiento de rescate con éxito con la cirugía.
Pacientes
con enfermedad localmente avanzada resecable pueden ser tratados para
conservación inicial del órgano y reservar la cirugía para el rescate o bien
pueden ser tratados con laringectomía total con o sin radioterapia
postoperatoria
Se
recomienda el uso de cisplatino concomitante con radioterapia en pacientes
operados y presencia de factores de riesgo para recaída.
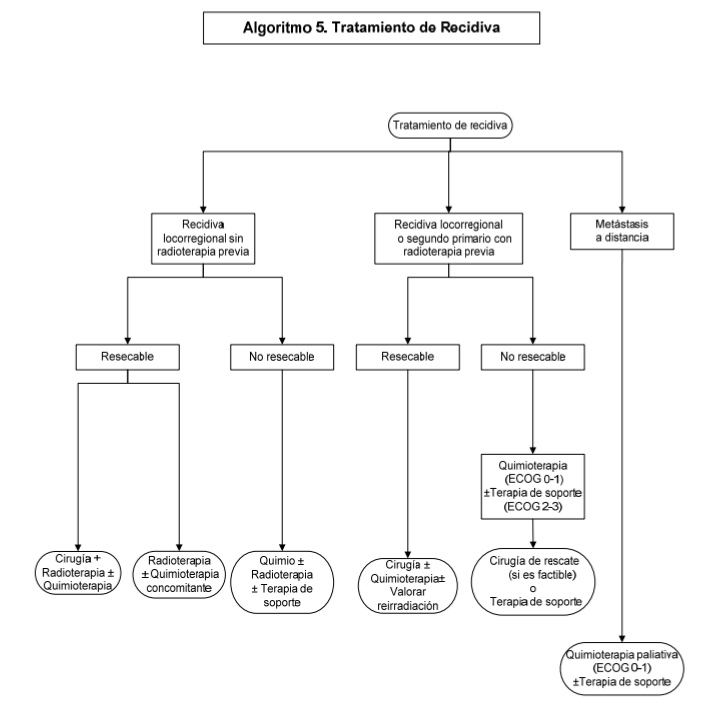
En los
casos de recaída local resecable, se recomienda el rescate quirúrgico al
demostrar mayor sobrevida global (SG).
En
pacientes que no son candidatos a administración de quimioterapia o cirugía
debe ser considerada la aplicación de radioterapia sola en dosis fraccionada.
En el apropiado
manejo de la enfermedad locoregional recurrente se debe considerar:
- El estado de tumor recurrente y potencialmente resecable
- Tratamiento previo
- Eficacia del tratamiento seleccionado
- Consecuencias y resultados en la calidad del vida relacionados con el tratamiento
- Estado general de salud
- Las preferencias del paciente
- Evaluación por un equipo multidisciplinario
La
cirugía de salvamento debe ser considerara en cualquier paciente con enfermedad
locoregional recurrente después de radioterapia o cirugía y debe realizarse por
personal con experiencia
La radioterapia externa debe ser considerada potencialmente curativa para paciente con enfermedad loco-regional recurrente después de cirugía, particularmente cuando es irresecable o cuando la herida de la resección resulta inaceptable funcional o cosméticamente. (Ver algoritmo 5)
El
doxetaxel se limita para pacientes con beneficio en el uso de quimioterapia de
inducción en combinación con cisplatino y 5-fluorouracilo, para el tratamiento
de pacientes con carcinoma escamoso resecable localmente avanzado. El régimen
de inducción con docetaxel se asoció con mejoría en la supervivencia libre de
progresión, en comparación con cisplatino y 5-fluorouracilo solo, en pacientes
con buen estado general.
La radioterapia hiperfraccionada mejora la supervivencia en pacientes con carcinoma de cabeza y cuello de células escamosas
Enfermedad
Recurrente Local Irresecable
En
casos de recurrencia localizada, cirugía (si es operable) o re-irradiación
puede ser considerada.
Para la
mayoría de los pacientes la quimioterapia paliativa es la opción estándar.
Cuando
la radioterapia se utiliza como una modalidad única se debe considerar un
programa de fraccionamiento modificado
Pacientes
seleccionados quienes tienen enfermedad irresecable localmente recurrente
Pueden
ser considerados potencialmente curativos con re-irradiación
Pueden
recibir radioterapia considerada tratamiento paliativo en enfermedad localmente
incurable
Los pacientes con enfermedad irresecable pueden ser tratados con radioterapia externa con quimioterapia simultánea con cisplatino
En
casos seleccionados: estado funcional 0-1, periodo libre de radioterapia 6
meses, sin comorbilidades, se podría recomendar la re-irradiación.
Enfermedad
Recurrente Irresecable o Metastásica
La radioterapia concomitante con cetuximab ha demostrado un alto porcentaje de respuesta, a lo largo de la progresión libre de enfermedad y sobre todo a lo largo de la sobrevida comparada con la radioterapia sola. Sin embargo, no hay comparación formal entre la combinación de radioterapia con cisplatino o cetuximab
Los
criterios para considerar el uso de radioterapia combinada simultáneamente con
cetuximab incluyen:
1.
Enfermedad recurrente irresecable o metastásica
2.
Menores de 65 años de edad
3. ECOG
0-1
4.
Índice de Karnosfsky 90%
5.
Tiene contraindicación para el uso de cisplatino
La
radioterapia sola debe utilizarse como modalidad única, cuando la comorbilidad
se opone al uso de la quimioterapia simultanea o cirugía Cuando la radioterapia
se utiliza como modalidad única, sin quimioterapia o cetuximab simultaneo, un
programa de fraccionamiento modificado
debe ser considerado
En
pacientes con enfermedad recurrente irresecable o metastásica con ECOG 2, se
debe valorar riesgo y beneficio del uso de quimioterapia paliativa, ya que en
este subgrupo no hay impacto en sobrevida global. (Ver tabla de anexo 5.3.2)
En
pacientes con enfermedad recurrente irresecable o metastásica con ECOG 3, no se
recomienda el uso de quimioterapia sistémica, solo mejores cuidados de soporte.
En pacientes con recurrencia irresecable que progresen a esquema con platino, o tengan contraindicación para esquema con platino se recomienda uso de metotrexate o cuando se disponga de gefitinib podrá ser utilizado a dosis de 250mg día y/o MTX.
En paciente con poca tolerabilidad a la poliquimioterapia puede considerarse metotrexate semanalmente como monoterapia
El
metotrexate o cisplatino como agente único, o una combinación de cisplatino/5FU
debe ser considerado para quimioterapia paliativa y puede continuarse con
radioterapia radical sola
No se
recomienda quimioterapia neoadyuvante Rutinaria
Después
de radioterapia
En
combinación con cirugía
En
pacientes con cáncer irresecable y respuesta completa a la quimioterapia puede
usarse cisplatino /5FU seguido de radioterapia radical sola
La radioterapia puede ser considerada para el tratamiento paliativo en pacientes con cáncer avanzado incurable.
Serán
motivos de envío a segundo nivel:
a)
Placas blancas o rojas en la mucosa oral o la orofaringe por más de 3 semanas
b)
Edema oral persistente por más de 3 semanas
c)
Movilidad dental con enfermedad periodontal persistente unilateral, con molestias
de garganta por más de 1 mes
d)
Dolor o edema que no se resuelven con antibióticos
e)
Disfagia persistente por más de 3 semanas
f)
Estridor (al momento del envío)
g) Masa
en cabeza o cuello persistente por más de 3 semanas
h)
Descarga nasal serosanguinolenta por más de 3 semanas asociada con parálisis
facial,
dolor
facial o entumecimiento
i) Masa
orbitaria
j) Dolor
en oído sin evidencia de anormalidad
El
envío de pacientes a segundo nivel deberá contener:
La
revisión cuidadosa de la historia del paciente y de los síntomas, así como la
exploración cuidadosa (inspección y palpación)
Documentar
siempre que sea posible:
- Antecedentes de neoplasia maligna de cabeza y cuello
- Estado nutricional y dental
- Síntoma como disfonía, disfagia, odinofagia, otalgia, disnea y broncoaspiración
- Exploración de nervios craneales
- Pruebas de función bioquímica
- Pruebas de función hepática
- Radiografía de tórax
Motivos de referencia en caso de sospecha de cancer Referir al especialista al paciente que tiene signos y sintomas que no desaparecen a las 6 semanas
Referir
al especialista en forma urgente cuando presenta ulceración de la mucosa
oral o
masa persistente por mas de 3 semanas
Referir al paciente que presenta movilidad dental inexplicable persistente por mas de 3 semanas
Referir en forma urgente a pacientes que presentan parches blancos o rojo de la mucosa oral (incluyendo liquen plano) con 1 o mas de las siguientes:
1.
Dolor
2.
Edema
3.
Sangrado
Si no
las presenta puede ser enviado sin urgencia
Referir en forma urgente a pacientes que presentan nodulo en cuello inexplicable, dolor o masa pre-existente que ha cambiado de caracteristicas en las ultimas 3 a 6 semanas
Referir urgente a pacientes con edema de parotidas o submandibular Enviar a pacientes con signos y sintomas sugestivos de cancer de cabeza y cuello (con excepción de pacientes con ronquera persistente donde la radiografia de torax esta indicada)
Referir en forma urgente a personas con lesiones o dolor de garganta o boca por más de 4 semanas (particularmente en dolor unilateral)
Referir en forma urgente a personas con dolor unilateral inexplicable del área de cabeza o cuello por más de 4 semanas con parestesia o disestesia en la distribución nerviosa
Referir a personas con ronquera persistente por más de 3 semanas particularmente si es fumador, mayor de 50 años y alcohólico y solicitarle radiografía de tórax.
El
grupo de consenso recomienda el siguiente protocolo de control postoperatorio
1. Cada
4 a 6 semana en el primer año
2. Cada
2 a 3 meses durante el 2do y 3er año
3. Cada
6 meses durante el 4to y 5to año
Se recomienda el seguimiento los 2 primeros años cada 1 a 3 meses: TAC y/o RM al finalizar tratamiento radical. Exploración física, laboratorio clínico, tele de tórax anual, estudios de imagen si clínicamente hay sospecha de recurrencia. Pruebas de función tiroidea el primer año, 2 y 5 años (sólo si recibió radioterapia a cuello).
Del 3er
al 5 año, cada 4 a 6 meses.
Se
recomienda posterior a tratamiento preservador de laringe:
Rehabilitación
con foniatra, audiólogo.
El
grupo recomienda medir los resultados de voz como práctica clínica rutinaria con
la escala de síntoma de voz a los 3, 6 y 12 meses después de la resección
trans-oral.
Además de foto-documentación y cuando se sospeche de recurrencia realizar un plan de tratamiento por el grupo multidisciplinario.



























No hay comentarios.:
Publicar un comentario