CONJUNTIVITIS
La conjuntivitis o inflamación de la
conjuntiva, es un término que se refiere a un diverso grupo de enfermedades que
afectan primariamente la conjuntiva, muchas variedades de conjuntivitis son autolimitadas,
pero algunas progresan y pueden causar serias complicaciones oculares y extra
oculares.
La conjuntivitis se puede clasificar como infecciosa y no infecciosa, aguda o crónica, y recurrente. Las no infecciosas pueden ser: alérgicas, mecánicas, irritativa, tóxica, inmunológica y neoplásica. Las causas de conjuntivitis infecciosa incluyen viral y bacteriana.
La conjuntivitis aguda es una de las
patologías más frecuentes en el primer nivel de atención médica, tal afección
tiene etiología viral o bacteriana y produce síntomas locales como ojo rojo, secreción
y malestar.
La conjuntivitis bacteriana generalmente
es debida a infecciones por Haemophilus Influenzae, Streptococcus pneumoniae o
Staphylococcus aureus y también se considera autolimitada; Sin embargo, el uso
adecuado de lo antibióticos acelera la recuperación, reduce recidivas y
previene complicaciones como celulitis orbitaria, queratitis y panoftalmitis.
La conjuntivitis alérgica representa una
de las condiciones más comunes que a menudo es infra diagnosticada y, en
consecuencia sub tratada.
La investigación básica y clínica, ha
mejorado la comprensión de las células, mediadores, y eventos inmunológicos,
que se producen en la alergia ocular; evitar los antígenos representa la primera
línea de acción; Sin embargo, a menudo es imposible evitar la exposición ocular
las partículas alérgenos suspendidas en el aire.
Es muy importante diferenciar los
procesos que afectan primariamente la conjuntiva de aquellos en los cuáles la
inflamación conjuntival es secundaria a enfermedades sistémicas u oculares. Por
ejemplo, el ojo seco y la blefaritis son causa de inflamación conjuntival y las
dos tienen un tipo diferente de tratamiento.
Enfermedades sistémicas y atopias pueden
causar inflamación conjuntival y el tratamiento de la conjuntivitis incluye el
de la enfermedad causal.
Conjuntivitis
o inflamación de la conjuntiva, es en general un término que se refiere a un
grupo de diversas enfermedades que afectan a la conjuntiva en forma primaria.
La conjuntivitis suelen ser auto limitadas, pero algunas veces progresa y puede
causar serias complicaciones oculares y extraoculares.
La
conjuntivitis alérgica es una enfermedad inflamatoria de la superficie ocular,
con frecuencia recurrente, cuyo mecanismo fisiopatológico básico es la
hipersensibilidad de tipo I, asociada o no con otros tipos de reacciones de
hipersensibilidad.
La causa
más frecuente es una alergia al polen durante la temporada de fiebre del heno.
Los síntomas incluyen ojos enrojecidos, prurito, aumento del lagrimeo y edema
de la conjuntiva y los párpados. Si la conjuntivitis alérgica se combina con
alergia nasal, la enfermedad se denomina rinoconjuntivitis alérgica.
La
conjuntivitis bacteriana aguda es una infección de la conjuntiva, donde la
superficie conjuntival bulbar y palpebral es usualmente afectada y típicamente
resultan en inflamación y ojo rojo. Esta condición habitualmente es auto
limitada con resolución espontanea en muchos casos.
Habitualmente
es causada por Haemophilus influenzae, Streptococcus pneumoniae o Staphylococcus
aureus.
La
conjuntivitis puede ser clasificada como infecciosa y no infecciosa, y como
aguda, crónica o recurrente. Los tipos no infecciosos son alérgicos, mecánicos,
irritativos, tóxicos, de origen inmune y neoplásica. Las anteriores pueden
traslaparse con las causas infecciosas que incluyen virus y bacterias.
Es
importante diferenciar los procesos que involucran a la conjuntiva en forma
primaria de aquellos que la afectan en forma secundaria, por enfermedad ocular
o sistémica.
Los
tipos de conjuntivitis que son más comunes y que hay que detectar para realizar
tratamiento específico son:
1.
Alérgicas
2.
Mecánica/irritativa/toxica
3.
Viral
4.
Bacteriana
5. De
origen inmune
6.
Neoplásica
La
disfunción de las glándulas de meibomio y la deficiencia de la película
lagrimal, son considerados factores de riesgo para el desarrollo de
conjuntivitis papilar gigante.
Se
recomienda búsqueda intencionada de datos clínicos como sensación de cuerpo
extraño, lagrimeo e hiperemia conjuntival que orientan a la deficiencia Se
sugiere interrogar sobre antecedente de atopias y exacerbaciones agudas ante
alérgenos y substancias irritantes del medio ambiente.
Las
anormalidades en la estructura de los anexos oculares, trauma, mal posición
palpebral y deficiencia severa de la película lagrimal son factores de riesgo para
el desarrollo de conjuntivitis mucopurulenta.
Investigar antecedentes de contacto, con personas enfermas, que recibieron un traumatismo o contacto ocular con fluidos corporales y de igual manera anomalías en la posición palpebral, estructura de los anexos oculares y deficiencia severa de lágrima.
Buscar laxitud palpebral y antecedentes de uso de lente de contacto y hacer un interrogatorio sobre uso de medicamentos tópicos oftálmicos. Interrogar sobre tratamiento inmunosupresor, quimioterapia o virus de inmunodeficiencia humana.
Se recomienda interrogar sobre contacto con personas enfermas y explorar en busca de signos y síntomas relacionados con infecciones de las vías aéreas superiores. Interrogar antecedentes oculares como traumas o cirugías que puedan propiciar cuadros de conjuntivitis a largo plazo.
La
promoción de la salud se realiza a través de medidas de prevención como la
higiene personal.
- Lavado de cara y ojos con frecuencia.
- Lavado de manos para evitar la transmisión.
- Lavado de parpados para prevenir la blefaritis como factor asociado.
- Utilice una toalla personal individual de tela únicamente para cara y manos.
- No toque ojos, párpados o pestañas con la punta del gotero o del ungüento oftálmico.
- No compartir el ungüento o las gotas oftálmicas.
- No frote los ojos.
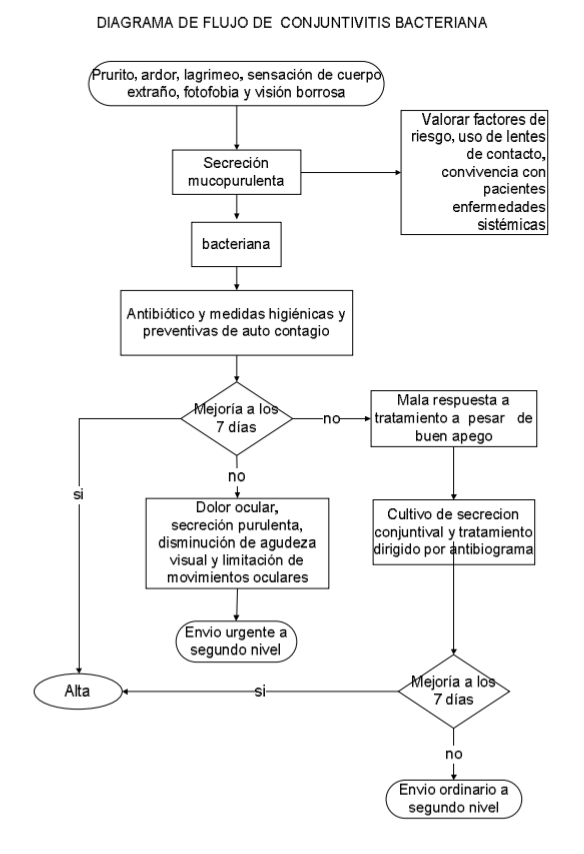
La historia clínica debe buscar síntomas y signos como: prurito, secreción, ardor, dolor, fotofobia, visión borrosa, lagrimeo y sensación de cuerpo extraño. La presentación puede ser uni o bilateral.
Interrogar
acerca de: prurito, secreción, dolor, fotofobia, visión borrosa, lagrimeo y
sensación de cuerpo extraño y orientarse a una etiología especifica cuando la
presentación de la conjuntivitis es uni o bilateral:
- Unilateral: mecánica o química.
- Bilateral: bacteriana, radiación ultravioleta, deficiencia de película lagrimal y alérgica.
Las
características, de la secreción como son color y consistencia orientan al
diagnóstico diferencial de la conjuntivitis.
Se
recomienda hacer un interrogatorio dirigido en busca de las características de
la secreción con la finalidad de tener una orientación etiológica del
padecimiento:
- Acuosa: mecánica-irritativa o (disfunción) de película lagrimal
- Mucopurulenta o purulenta: bacteriana.
- Mucosa: origen alérgico.
Explorar
en busca de perdida de pestañas y presencia de engrosamiento oscuro de la
conjuntiva (pigmento peri límbico) como evidencia clínica de conjuntivitis alérgica.
La linfadenopatía regional preauricular, presencia de folículos, quemosis, papilas, hemorragias y material extraño sobre la conjuntiva; orientan al diagnóstico de conjuntivitis.
Explorar
ganglios preauriculares y fondos de saco conjuntivales en busca de folículos,
quemosis, papilas, hemorragias y material extraño sobre la conjuntiva.
Realizar
una evaluación inicial de las personas con la enfermedad e incluir aspectos
relevantes de la exploración ocular.
Realizar
un examen externo que incluya revisión de linfadenopatía regional, anormalidades
de la piel, anormalidades de los párpados y anexos así como anormalidades de la
conjuntiva.
Tratamiento de conjuntivitis
bacteriana
Los resultados obtenidos en revisiones sistemáticas sugieren que el uso de antibióticos tópicos, está asociado con una modesta mejoría en el porcentaje de remisión clínica y microbiológica en comparación con el uso de placebo por lo que debe ser considerado para acelerar la resolución de la infección y reducir la sintomatología
En
conjuntivitis bacteriana se recomienda el uso de antibióticos tópicos para
reducir el periodo de la enfermedad. La elección del antibiótico es empírica.
El uso
de antibióticos por 7 días ha mostrado que erradica la bacteria.
El
cultivo está indicado en cualquier grupo de edad en los casos de conjuntivitis
purulentas severas, crónicas o recurrentes que no responden a tratamiento.
La conjuntivitis en la población de neonatos puede ser prevenida por tamizaje y tratamiento a la madre, y tratamiento profiláctico a la población recién nacida que consiste en ungüento de eritromicina al 0.5%
El uso indiscriminado de antibióticos y esteroides debe ser evitado. La solución de iodopovidona al 2.5% puede ser menos efectiva y más tóxica para la superficie ocular. Para evitar contaminación cruzada se debe desechar el frasco gotero si han tenido contacto con la superficie ocular.
Las personas con conjuntivitis deberán lavarse frecuentemente las manos, usar toallas individuales y evitar el contacto cercano con otras personas.
Tratamiento
de conjuntivitis alérgica
En el
caso de la conjuntivitis vernal o atópica, las medidas generales de tratamiento
incluyen realizar modificaciones en el ambiente para minimizar la exposición a
los alérgenos o irritantes y el uso de compresas frías y lubricantes oculares.
Estabilizadores de mastocitos inhiben la degranulación, administrados cada 6 a 8 horas durante al menos 2 semanas. Antihistamínicos tópicos y orales y estabilizadores de mastocitos tópicos, pueden mantener asintomáticos a pacientes con conjuntivitis alérgica estacional
Cuando
los síntomas son principalmente oculares, los antihistamínicos tópicos son
preferibles a los medicamentos orales debido a de su inicio de acción más
rápido. La combinación de antihistamínicos tópicos y orales aumentan la
eficacia.
Los
antihistamínicos de segunda generación, como loratadina son eficaces con un
perfil de sedación manejable y menos efectos adversos
Los esteroides tópicos no son considerados tratamiento de primera elección para la conjuntivitis alérgica, aunque se utilizan para tratar inflamación grave; el fármaco de elección puede ser la prednisolona. Se debe administrar durante períodos cortos y en todos los casos y a la dosis más baja.
Se puede considerar el uso de esteroide tópico de baja potencia y máximo 4 días en casos de conjuntivitis alérgica dependiendo de la gravedad y sintomatología, valorando siempre riesgos contra beneficios.
Los anti-inflamatorios no esteroideos tópicos como diclofenaco 0.1%, han demostrado su eficacia contra la hiperemia conjuntival y prurito, su administración tópica está limitada a la sensación de escozor y ardor.
Se
revisó el papel de los antileucotrienos en la conjuntivitis alérgica para el
control de los síntomas, concluyendo que montelukast es más efectivo que
placebo en la conjuntivitis alérgica de temporada, pero menos eficaz que
los antihistamínicos orales en pacientes adultos
En población mayor de 15 años con rinoconjuntivitis alérgica estacional, el uso de antihistamínicos resulta benéfico, en casos de intolerancia a estos se pueden emplear los antagonistas de receptores de los leucotrienos.
La
ciclosporina tópica está considerada como terapia adyuvante en los casos de
conjuntivitis atópica/vernal y en la queratoconjuntivitis límbica superior.
Medidas
no farmacológicas
Al igual que con cualquier enfermedad alérgica, se recomiendan medidas ambientales generales que incluyen acciones específicas encaminadas a reducir la exposición a los ácaros del polvo doméstico, mohos, caspa de animales y polen.
Otras
intervenciones no farmacológicas
recomendadas son aplicar frío (por ejemplo, compresas empapadas en agua, lágrimas artificiales sin conservantes y solución salina), lavar los alérgenos de la conjuntiva y constricción de los vasos conjuntivales, de este modo se alivia el edema y la hiperemia. Gafas de sol grandes para prevenir el contacto con aero-alergenos y mejorar fotofobia.
Tratamiento
de conjuntivitis irritativa
Los
pacientes pueden usar protección contra algunos químicos o cuerpo extraños
Lágrimas artificiales, compresas de agua fría
pueden ser útiles para aliviar la sintomatología de conjuntivitis irritativa
En casos de conjuntivitis relacionada con el uso de lentes de contacto, se deberá descontinuar su uso por un espacio mínimo de dos semanas, además de mejorar el cuidado y cumplir con la frecuencia de reemplazo para reducir el riesgo de conjuntivitis.
Criterios
de envío de un primero a segundo nivel de atención.
Falta de resolución a los 10 días de tratamiento o sin mejoría clínica en 5 a 7 días, en personas con conjuntivitis que presentan apego al tratamiento, adecuada higiene de manos y con control de factores de riesgo.
Alteraciones
en la agudeza visual.
Presencia
de reinfección en las primeras 4 semanas de haber concluido el tratamiento.
Cuando
aparece como una manifestación de enfermedad sistémica las personas con
conjuntivitis deberían ser referidas a la especialidad correspondiente



















No hay comentarios.:
Publicar un comentario