PANCREATITIS AGUDA
La
pancreatitis aguda es un proceso inflamatorio agudo del páncreas que
frecuentemente involucra tejido peripancreático y puede involucrar órganos y
sistemas distantes.
Su
incidencia parece haber incrementado notablemente en los últimos años, en la
mayoría de las series se encuentra entre 5 y 11 casos por 100,000
habitantes/año, aunque está es muy variable de un país a otro, influido
probablemente por la pobre uniformidad de sus criterios diagnósticos e
incidencia de los factores etiológicos en la población de referencia
Afecta
a población económicamente activa, con una media de edad de presentación de 55
años, en México, al igual que lo informado en la literatura occidental, las
causas más comunes de pancreatitis aguda son litiasis biliar (49-52%) y el
alcoholismo (37-41%), entre 10 y 30% de los casos no se puede identificar una
causa y se clasifica como idiopática, otras causas menos comunes incluyen:
hipertrigliceridemia, hipercalcemia, medicamentos, trauma, post colangio
pancreatografia retrograda endoscópica (CPRE), isquemia, infecciosas,
autoinmune, iatrogénica, cáncer vasculitis y hereditarias.
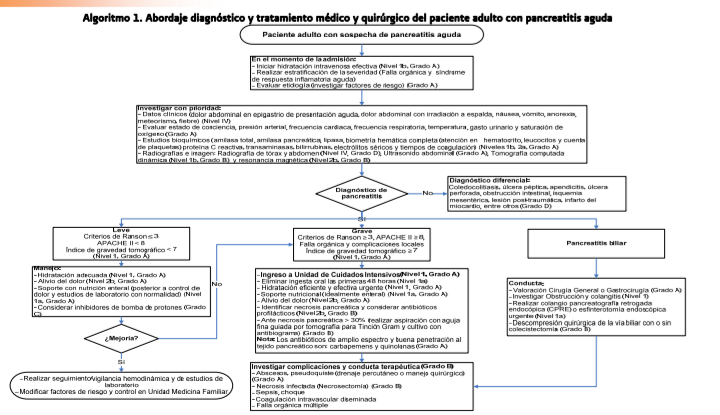
El diagnóstico clínico de la pancreatitis
aguda se establece con base a las características del dolor abdominal,
acompañado de náusea y elevación de los niveles séricos de enzimas
pancreáticas, siendo importante destacar que los estudios de imagen son útiles
durante la evaluación inicial del paciente ya que permiten ayudar a establecer
un diagnóstico etiológico y permiten determinar la gravedad del cuadro clínico,
el cual puede ocurrir como un solo evento o de forma recurrente.
Cerca
del 20% de los pacientes con pancreatitis aguda presentan un curso severo, y 10
a 20% de estos pacientes fallecen, a nivel mundial se reporta una tasa de
mortalidad general por pancreatitis que oscila entre el 2 al 9% con una media
de 5% incrementándose hasta un 62% en aquellos pacientes con pancreatitis
necrosantes e infectadas.
Pancreatitis
aguda: proceso inflamatorio agudo del páncreas que frecuentemente involucra
tejido peripancreático y puede involucrar órganos y sistemas distantes.
La
etiología de la pancreatitis aguda debe investigarse en forma temprana y con
exactitud, debido al impacto que el factor causal tiene sobre el tratamiento,
desenlace y severidad del padecimiento.
El
diagnóstico de pancreatitis aguda debe ser considerado entre los diagnósticos
diferenciales en aquellos pacientes que ingresen con evidencia de falla
multiorgánica o sindrome de respuesta inflamatoria sistémica (anexo 6.3, cuadro
1).
Se debe
determinar la etiologia de la pancreatitis aguda en al menos 80% de los casos,
de forma que no deben clasificarse como idiopática más del 20% de los casos.
Los factores etiológicos de la pancreatitis
aguda
se deben identificar de forma temprana y con exactitud, siendo particularmente
importante diferenciar entre pancreatitis aguda asociada a litiasis y
secundaria a alcoholismo, debido a que ambas requieren procedimientos de manejo
distintos.
En caso
de que no se identifique una causa durante la realización de estudios
bioquímicos y de imagen, se recomienda individualizar cada caso ya que la
necesidad de otros análisis dependerá de que existan cuadros recidivantes.
El
diagnóstico correcto de pancreatitis aguda se debe establecer en todos los
pacientes dentro de las 48 horas de admisión hospitalaria.
Es
esencial realizar en todos los pacientes un interrogatorio y exploración física
completa y dirigida.
Se debe
interrogar antecedentes de litiasis biliar, ingestión de alcohol,
colecistectomía, cirugia biliar o pancreática, pancreatitis aguda, toma de
fármacos, trauma abdominal reciente e historia familiar de pancreatitis
La edad
mayor de 55 años, indice de masa corporal (IMC) > 30, falla orgánica en el
momento del ingreso y la presencia de derrame pleural y/o infiltrados
constituyen factores de riesgo de severidad que deben ser registrado
diagnóstico.
El
número de pacientes con pancreatitis grave con formación de absceso y número de
muertes es significativamente mayor entre pacientes con pancreatitis aguda que
son obesos particularmente aquellos con indice de masa corporal > 30 kg/m
Para reducir el riesgo de desarrollar complicaciones graves secundarias a
pancreatitis, se debe recomendar mantener un peso corporal optimo.
La edad avanzada y las enfermedades asociadas en el momento del cuadro agudo grave son factores asociados con una mayor gravedad, por lo que se deben documentar en la evaluación del paciente.
Para establecer el diagnóstico de pancreatitis aguda se requieren al menos dos de los siguientes tres criterios:
1.
Cuadro clínico sugerente (dolor abdominal localizado en epigastrio, y con
irradiación a la espalda, intensidad progresiva acompañado de náusea y vómito,
2.
Alteraciones bioquímicas (elevación de lipasa y/o amilasa al menos tres veces
por encima del valor de referencia y.
3.
alteraciones estructurales tanto del páncreas como de estructuras adyacentes vistas
en los estudios de imagen
Las
manifestaciones clínicas frecuentes que se presentan en más la pancreatitis
aguda son: dolor abdominal, dolor que irradia a espalda, anorexia, fiebre,
náusea, vómito y disminución de la peristalsis
Se
sugiere evaluar semiología del dolor abdominal (intensidad, localización,
irradiaciones, curso y duración mayor de 24 horas) así como la presencia de E
anorexia, náusea o vómito e ictericia.
Debido
a que la pancreatitis agua leve en la fase temprana puede progresar rápidamente
a pancreatitis grave, necesario mantener una es evaluación continua,
principalmente dentro de los tres primeros días de presentación del cuadro
clinico.
Se debe vigilar y registrar los signos vitales desde el ingreso del paciente.
Se recomienda investigar signos clínicos de gravedad (De Grey Turner [en flancos], Cullen [en región periumbilical] y Fox [en región inguinal], dolor a la descompresión abdominal, rigidez y distensión abdominal, disminución de ruidos peristálticos y ascitis.
Se ha
reportado la presencia de fiebre (60% durante la primera semana), resistencia
muscular abdominal (80%), disminución de la peristalsis (60%) e ileo paralítico
(55%).
Se debe
evaluar estado de conciencia e investigar la presencia de síndromes
pleuropulmonares en el paciente con pancreatitis aguda.
El
diagnóstico de pancreatitis aguda se debe basar en una evaluación razonada de
las manifestaciones clínicas, elevación de enzimas extrapancreáticas y estudios
de imagen.
En el
momento de la evaluación clínica del paciente con sospecha de pancreatitis
aguda se recomienda solicitar de forma orientada y razonada: determinación de
amilasa, lipasa, completa, glucosa creatinina sérica, biometria hemática en
gasometría arterial ayuno, urea, nitrógeno ureico, venosa, deshidrogenasa
láctica, alanino aminotransferasa, aminotransferasa, aspartato totales,
bilirrubinas bilirrubina indirecta, bilirrubina directa, fosfatasa alcalina,
proteinas totales, albúmina, sodio, potasio, cloro, magnesio, calcio, tiempo de
protrombina, tiempo de tromboplastina, colesterol, triglicéridos y proteína C
reactiva.
PRUEBAS
DE DETECCIÓN ESPECÍFICA Y MARCADORES INFLAMATORIOS.
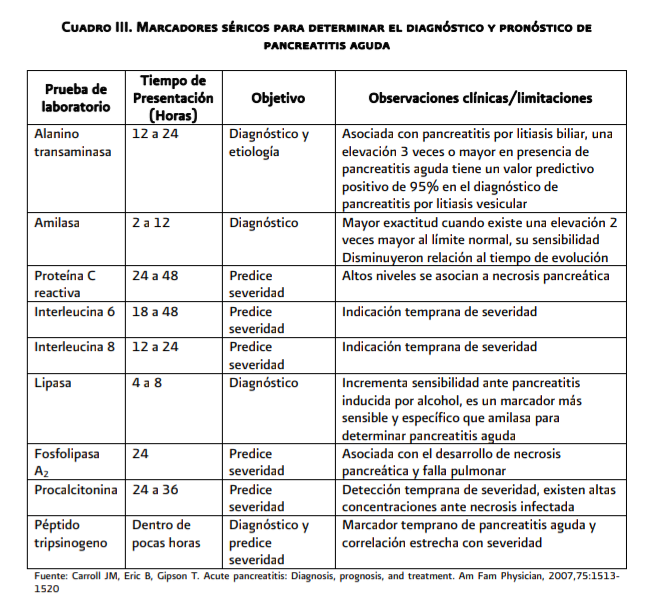
El
nivel sérico de lipasa constituye una herramienta diagnóstica de valor, ya que
sus altos niveles persisten por mayor tiempo en comparación a los niveles
séricos de la amilasa.
La sensibilidad (90-100%) y especificidad (99%) de la enzima pancreática lipasa para el diagnóstico de pancreatitis aguda es superior a la de la amilasa total.
El
identificar un incremento en el nivel sérico de las enzimas pancreáticas,
constituyen un factor esencial en el diagnóstico de pancreatitis aguda.
Cuando
se sospecha el diagnóstico de pancreatitis aguda o en el diagnóstico
diferencial de otras enfermedades, el mejor parámetro bioquímico para el
diagnóstico de pancreatitis aguda lo constituye la determinación del nivel
sérico de lipasa.
Se
recomienda realizar diagnósticos diferenciales con otras causas de amilasemia
como obstrucción intestinal, peritonitis, perforación de úlcera duodenal,
insuficiencia renal entre otras. Aunque la determinación de amilasa es
ampliamente disponible y posee una exactitud diagnóstica aceptable, sin embargo
cuando se disponga de lipasa, su determinación debe ser preferida.
La
proteína C reactiva sigue siendo el estándar de oro en la valoración del
pronóstico de la gravedad en pancreatitis aguda y como marcador comparativo
para estudios de gravedad.
La
determinación de proteína C reactiva, después de las primeras 48 horas de
evolución, correlaciona con la existencia de necrosis pancreática. Otros
mediadores como interleucina 1B, interleucina 6, factor de necrosis tumoral y
elastasa de los polimorfonucleares suelen elevarse de manera temprana, sin
embargo su vida media es muy corta lo que limita su aplicación en la clinica
(anexo 6.3, cuadro 3).
La
determinación de proteína C reactiva a las 48 horas de evolución es tan buena
como la determinación de interleucina 6 y superior a interleucina 1B,
interleucina 8 y factor de necrosis tumoral alfa. Es importante señalar que
todos estos son marcadores bien cotejados como factores pronósticos de gravedad
durante la fase temprana de la pancreatitis aguda.
Estos
marcadores discriminan adecuadamente las formas graves de las leves en fase
temprana. Sin embargo, son necesarios estudios comparativos de marcadores
clínicos, pancreáticos e inflamatorios, para determinar su utilidad clínica
(anexo 6.3, cuadros 4,5 y 6).
La
tripsina es una enzima clave en el diagnóstico de pancreatitis aguda, sin
embargo su actividad no puede ser medida debido a que es rápidamente inactivada
por inhibidores de proteasa. Tiene alta especificidad para el diagnóstico de
pancreatitis aguda.
La
determinación de tripsinógeno urinario refleja severidad de pancreatitis.
El
nivel sérico de fosfolipasa A2 se eleva de forma considerable durante la
pancreatitis aguda y correlaciona con la severidad del cuadro clinico.
Los
niveles en sangre de elastasa-1, tripsina y fosfolipasa A2 se determinan por
métodos inmunológicos, por lo que su medición requiere más tiempo y dificulta
su uso como métodos rutinarios. La elastasa-1, tiene la ventaja de que sus
valores permanecen altos un tiempo mayor que otras enzimas pancreáticas.
El
corte discriminante de pancreatitis aguda grave con elastasa polimorfonuclear
es 250 ug/dl en el momento del ingreso y > 300 pg/dl al cabo de 24 horas.
Los
valores en el primer día tras la aparición de síntomas del péptido de
activación de tripsinógeno (punto de corte de 50 nmol/l) y del péptido de la
activación de la carboxipeptidasa B (punto de corte de 50 nmol/l) en orina
reflejan el grado de activación de proenzimas, lo que se considera el fenómeno más
precoz en el desarrollo de la pancreatitis aguda. La predicción de gravedad
mediante la determinación de estos marcadores en orina han mostrado resultados
alentadores.
Deben
resolverse los problemas técnicos de la determinación del péptido de activación
de tripsinógeno y del péptido de la activación de la carboxipeptidasa B para su
aplicación a la práctica clínica y necesitan mayor desarrollo para su
confirmación definitiva
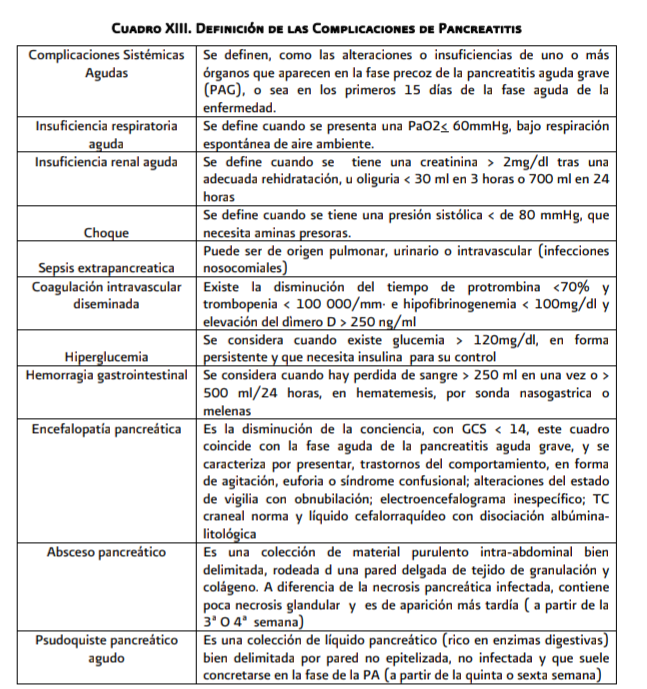
La radiografía de tórax permite visualizar derrame pleural, síndrome de dificultad respiratoria aguda y neumonía.
La presencia de derrame pleural en uno o ambos lados del pulmón es asociado con un pobre desenlace.
La radiografía de abdomen permite visualizar ileo, signo de asa centinela, distensión de asa intestinal, colección de gas, signo de colón cortado, litos calcificados en vesícula y páncreas.
Aunque
la sensibilidad y especificidad de la radiografía de tórax y de abdomen (de pie
y en decúbito) son bajas, se recomienda solicitar estos estudios ante su
utilidad para orientar en el diagnóstico diferencial.
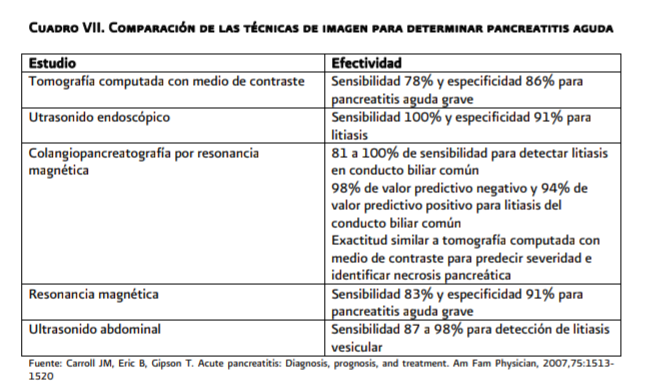
El
ultrasonido es uno de los procedimientos diagnósticos que debe realizar en
primera instancia en todo paciente con sospecha de pancreatitis aguda El
ultrasonido permite evaluar la vesícula biliar y los conductos biliares, reduciendo
la posibilidad de litiasis biliar como causa de pancreatitis. Permite revelar
alteraciones parenquimatosas sugerentes de pancreatitis aguda como aumento
difuso, zonas hipoecoicas o acúmulos de líquidos (anexo 6.3, cuadro 7)
La
tomografia axial computada dinámica con medio de contraste es útil para
diagnosticar con exactitud la presencia y extensión de la necrosis pancreática,
de hecho permite diferenciar pancreatitis necrotizante de pancreatitis
edematosa.
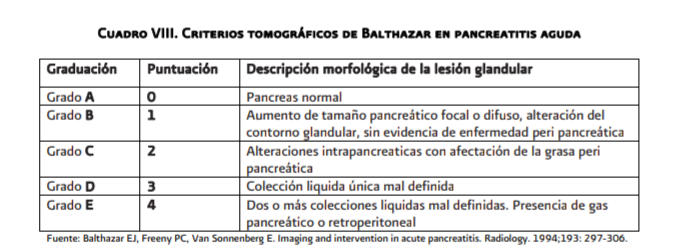
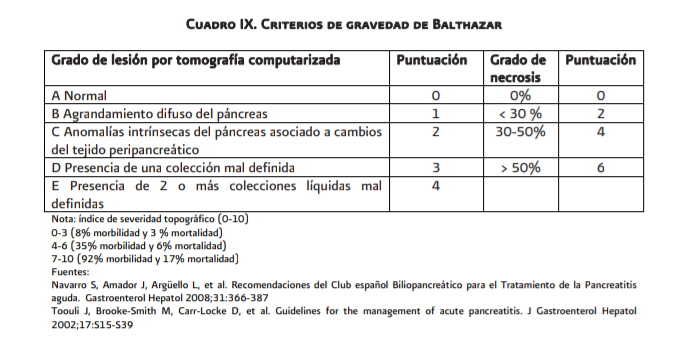
La tomografía axial computada (TAC) en las primeras 24 horas permite hacer una primera clasificación radiológica que detecta las formas leves, e indica los casos potencialmente graves que requieren mayor vigilancia. Para completar la clasificación radiológica y conocer un factor pronóstico como la extensión de la necrosis se debe realizar o repetir una TAC con contraste entre las 72 a 120 horas (anexo 6.3, cuadro 8 y 9)
La tomografía computada con medio de contraste es esencial para evaluar la severidad del cuadro clínico y de apoyo en la toma de decisiones sobre la conducta terapéutica.
La punción percutánea guiada por TAC con tinción de Gram y cultivo es la mejor forma de detectar infección de necrosis pancreática. Los datos clínicos, el empleo de mediadores de la inflamación como pre-procalcitonina o las imágenes obtenidas pro una TAC-D pueden por sí mismos establecer el diagnóstico de infección. La punción debe repetirse al quinto o séptimo día cuando existe la sospecha clínica de sepsis y la punción inicial fue negativa.
Sí el cultivo de la muestra aspirada es positivo el tratamiento de elección es la cirugía.
No se recomienda la determinación rutinaria de la procalcitonina como indicador de sepsis pancreática hasta que no exista mayor evidencia.
Se consideran criterios de gravedad radiológica de la pancreatitis aguda la existencia de necrosis pancreática (definida como la falta de realce del tejido pancreático tras la administración de medio de contraste yodado endovenoso en la tomografía computada) y/o la
existencia de colecciones líquidas agudas extrapancreáticas (Grado D y E de la Clasificación por TAC de Balthazar).
Las contraindicaciones para la realización de la tomografía computada incluyen:
alergia al medio de contraste e insuficiencia renal (Creatinina sérica > 1.5 mg/dL.
Ante ictericia obstructiva y pancreatitis aguda debido a sospecha o evidencia confirmada de litiasis biliar se debe realizar colangio pancreatografía retrograda endoscopica dentro de 72 horas de presentación de los síntomas.
En ausencia de ictericia obstructiva, pero con pancreatitis aguda grave debido a sospecha o evidencia confirmada de litiasis biliar se debe realizar colangio pancreatografía endoscópica dentro de las 72 horas de presentación de los síntomas.
El ultrasonido endoscópico tiene gran sensibilidad y especificidad para detectar coledocolitiasis, pancreatitis crónica, tumores pancreáticos y complicaciones locales. Es útil como apoyo en procedimientos terapéuticos.
La resonancia magnética visualiza el aumento difuso del páncreas, cambios inflamatorios alrededor del páncreas y permite distinguir el tracto intestinal del tejido necrótico del páncreas.
La resonancia magnética es uno de los procedimientos de imagen más importantes para establecer el diagnóstico de pancreatitis aguda y la presencia de complicaciones intraabdominales.
La resonancia magnética con gadolinio es una alternativa a la TAC-D para estimar la necrosis pancreática o cúmulos líquidos extrapancreáticos en pacientes con alergia al medio de contraste o insuficiencia renal.
Cuando es utilizada con secretina permite identificar en forma adecuada cálculos biliares retenidos y ruptura de los conductos pancreáticos. Es pertinente recordar que ya se han informado casos de alergia a gadolinio.
Existen situaciones especiales como el embarazo y la insuficiencia renal crónica, en donde la resonancia magnética puede ser útil para establecer el diagnóstico de pancreatitis. Sin embargo no debe considerarse un estudio de rutina.
La realización de resonancia magnética ofrece las siguientes ventajas: menos nefrotoxicidad al medio de contraste, no exposición de rayos X, permite la evaluación de daño al ducto pancreático y provee información sobre el sistema biliar, mientras que una de sus desventajas incluye la imposibilidad de traer en el paciente objetos metálicos (no es posible usar en pacientes que requieren ventilación mecánica).
TRATAMIENTO FARMACOLÓGICO
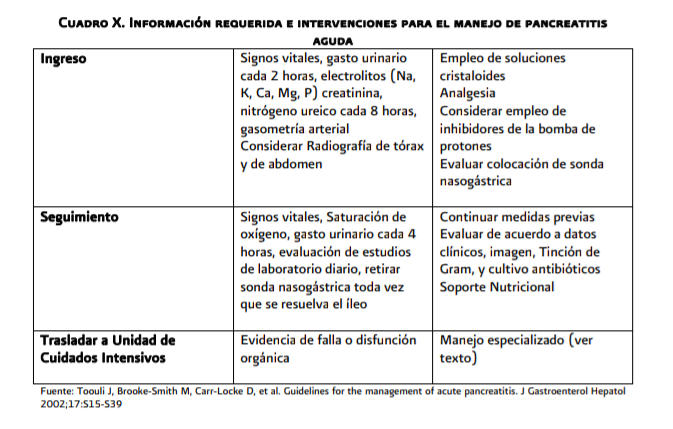
Se debe administrar de forma temprana y adecuada líquidos por vía intravenosa con la finalidad de corregir el déficit de volumen que permita mantener un equilibrio y evite el desarrollo de hipovolemia, choque, falla renal aguda.
Los
cuidados de soporte, con especial énfasis en las medidas de prevención de la
hipoxemia y el adecuado aporte de líquidos para mantener la oxigenación de los
tejidos, es un factor fundamental en el cuidado de los pacientes con
pancreatitis aguda. El control mediante pulsometría debe mantenerse durante
48-72 horas. Si la saturación de oxígeno es ≤ 95%, deberá
realizarse una gasometría arterial.
La
corrección rápida y correcta del volumen intravascular y de la PaO2 reduce el
riesgo de la necrosis pancreática y la aparición de disfunción multiorgánica.
Se
deben vigilar los signos vitales de la función respiratoria, circulatoria y
renal así como la presión intraabdominal (anexo 6.3, cuadro 10)
Debido
a que el paciente con pancreatitis aguda presenta dolor abdominal severo y persistente, la administración de analgesia es
crucial.
La analgesia es fundamental en el tratamiento de la pancreatitis aguda grave. No existen estudios que demuestren la mayor efectividad de unos respecto de otros. Los fármacos deben elegirse de forma escalonada, en función de la intensidad del dolor, incluyendo desde analgésicos no opiáceos hasta la morfina.
La administración de analgesia por vía epidural puede ser aconsejable en pacientes con pancreatitis aguda grave.
En el caso de dolor no controlable con opiáceos la analgesia locorregional puede ser una alternativa.
La sedación puede utilizarse como coadyuvante de la analgesia o de la ventilación mecánica. No existe ningún estudio específico de ninguno de estos en el tratamiento de la pancreatitis aguda grave.
Por otra parte, la succión gástrica a través de sonda nasogástrica es innecesaria en pacientes con pancreatitis aguda a menos que la enfermedad este asociada con íleo paralítico y vómito frecuente.
En el caso de administrar antibiótico profiláctico la duración puede ser hasta de 14 días o más si persisten las complicaciones locales o sistémicas no sépticas p sí los niveles de proteína C reactiva se mantienen > 120 mg/dl.
El uso profiláctico de antibióticos de amplio espectro reduce las tasas de infección en casos de pancreatitis necrotizante demostrada por tomografía, sin embargo no mejora la sobrevida.
La recomendación de utilizar profilaxis antibiótica para prevenir la infección de la necrosis pancreática no puede establecerse de forma categórica.
La necrosis pancreática estéril debe ser tratada médicamente, en algunos pacientes que, después de algunas semanas, no toleren la alimentación oral o presenten dolor abdominal persistente, puede plantearse el drenaje, ya sea por vía endoscópica o percutánea, según la experiencia del centro.
El método de elección para identificar la necrosis infectada es la punción- aspiración con aguja fina dirigida por ultrasonido o tomografía computada con tinción de Gram y cultivo. El momento de practicarla es cuando empeoran los síntomas y aparece fiebre y leucocitosis.
Si es negativa inicialmente y persisten los signos de toxicidad, se recomienda repetirla a los 7 días.
En todos los pacientes con síntomas persistentes y necrosis pancreática > 30%, así como en aquellos con áreas pequeñas de necrosis y sospecha clínica de sepsis se deben someter a aspiración con aguja fina guiada por imagen, con la finalidad de obtener material y enviar a cultivo con antibiograma y Tinción Gram, dentro de un período de 7 a 14 días de presentación de la pancreatitis.
El uso profiláctico de agentes antimicrobianos es innecesario en casos de pancreatitis leves o moderados.
La administración de antibióticos de amplio espectro con buena penetración al tejido pancreático (carbapenems, quinolonas) puede ser de utilidad en casos de pancreatitis grave para prevenir infección.
En el caso de decidir el empleo de antibióticos profilácticos se sugiere administrar los de amplio espectro y con buena penetración al tejido pancreático para prevenir la infección, tales como imipenem, ciprofloxacino, ofloxacino y pefloxacina.
Sí se emplea antibiótico profiláctico se recomienda imipenem 500-1,000 mg cada 6-8 horas o meropenem 1,000 mg cada 8 horas durante dos semanas.
Si se consigue identificar un germen y éste es gram negativo, debe mantenerse el tratamiento. Si por el contrario, se trata de una bacteria gram positiva, una elección razonable es vancomicina.
En el caso de desarrollo de microorganismos no sensibles a los fármacos profilácticos de elección debe modificarse el tratamiento en función de la biota hospitalaria y de acuerdo al reporte del antibiograma especifico.
El uso de antibiótico profiláctico también es recomendable en pancreatitis necrótica después de los primeros 7 a 10 días de evolución con datos clínicos de sepsis, mientras se investiga la fuente de infección.
También se recomienda la administración de antibióticos profilácticos antes de realizar una colangiopancreatografía retrograda endoscópica (CPRE) en pacientes con alto riesgo de infección pancreática (proteína C reactiva elevada y tomografía computada con necrosis de más del 50%.
Se recomienda administrar antibióticos profilácticos en pacientes con sospecha de infección, con estancia hospitalaria prolongada mientras se investiga la fuente de infección .
No hay datos concluyentes para recomendar la descontaminación digestiva selectiva rutinaria.
Sólo en la fase temprana de la pancreatitis aguda grave la infusión intravenosa continua de una dosis de 2400 mg/día por siete días reduce la incidencia de complicaciones.
No existe indicación para la utilización de somatostatina u octreótido, antiproteasas (gabextae), anti-TNF alfa y tratamiento inmunomodulador (inflximab,lexipafant) en la pancreatitis aguda grave ni gabexate mesilato a partir del quinto día.
El manejo intensivo se completa con la adición de las novedades terapéuticas, como la drotrecogina alfa (rh-APC activada) indicada en pancreatitis aguda grave con sepsis grave, con 2 o más fallas orgánicas, administrada en perfusión intravenosa continua de 24 μg/kg/hora durante un total de 96 horas, siempre asociados al mejor tratamiento estándar de la sepsis grave (reposición de volumen, nutrición entero-yeyunal precoz y dosis bajas de esteroides en el choque dependiente de vasopresores)
La proteína C activada humana recombinante debe usarse con precaución por el peligro, no comprobado de hemorragia retroperitoneal.
La administración de líquidos por vía intravenosa reduce la necrosis pancreática, mejora el aporte sanguíneo intestinal, evita la translocación bacteriana y mejora la sobrevida.
Desde la evaluación inicial es prioritario una adecuada hidratación, vigilando los siguientes parámetros: presión arterial, frecuencia cardiaca, gasto urinario mayor a 1 mL/ Kg/h y mantener hematocrito entre 30 a 35%.
La vigilancia continua con presión venosa central o presión en cuña de la arteria pulmonar dependerá de las características del paciente y comorbilidades.
Se ha relacionado a la hipoxemia con la aparición de complicaciones respiratorias tales como: atelectasia, infiltrados pulmonares, derrame pleural y distrés respiratorio.
Las alteraciones electrolíticas del calcio, potasio y magnesio deberán corregirse de acuerdo a su déficit, así como la hiperglucemia se corregirá con insulina de acuerdo a requerimientos del paciente.
TRATAMIENTO NO FARMACOLÓGICO
APOYO NUTRICIONAL
Los
pacientes con pancreatitis leve pueden
ser alimentados por vía oral, posterior a un período de ayuno y a la ausencia
de dolor y disminución de los valores de amilasa y lipasa.
La
nutrición enteral debe iniciarse dentro de las 48 horas desde el ingreso hospitalario.
La
nutrición enteral debe ser utilizada con preferencia a la nutrición parenteral,
por ello la nutrición enteral es la vía de soporte nutricional de elección en
los pacientes con pancreatitis grave.
En
pacientes con pancreatitis grave la nutrición enteral debe iniciar lo más temprano
posible, particularmente cuando el alcoholismo es la causa de pancreatitis.
Se
recomienda la nutrición enteral porque las infecciones de catéter central, la
sepsis y el costo son menores que con la nutrición parenteral total.
La
alimentación por vía nasogástrica puede ser empleada y es efectiva hasta en el
80% de los casos.
Es recomendable administrar la nutrición enteral mediante sonda nasoyeyunal o transpilórica y en casos de cirugía puede dejarse una sonda de yeyunostomía para administrar durante el postoperatorio.
En los pacientes con pancreatitis aguda grave se recomienda el empleo de nutrición enteral debido a una menor incidencia de infecciones, intervenciones quirúrgicas y menor estancia hospitalaria, sin diferencias en cuanto a la mortalidad, comparada con la nutrición parenteral.
Por otra parte, la nutrición enteral se asocia a una recuperación más rápida de la enfermedad, permitiendo la tolerancia oral en un menor plazo de tiempo y con reducción de los costos globales.
Se puede proporcionar alimentación por sonda nasogástrica, si la nutrición oral no es posible debido a dolor consistente por más de 5 días.
La alimentación por vía oral debe restituirse progresivamente una vez que la obstrucción gástrica se ha resuelto, las complicaciones están controladas y la restitución de la alimentación por esta vía no causa dolor. La alimentación por sonda debe retirarse de forma gradual una vez que la ingesta vía oral mejora.
En aquellos pacientes con pancreatitis sometidos a cirugía, como yeyunostomía, la alimentación por sonda es factible.
Si la alimentación gástrica no es tolerada, la ruta yeyunal debe ser probada.
En ausencia de peristaltismo intestinal se puede utilizar la nutrición enteral total yeyunal, siempre en pequeñas cantidades, para no perder los beneficios de la nutrición enteral total.
En presencia de íleo se puede utilizar la nutrición enteral yeyunal en pequeñas cantidades y complementar con nutrición parenteral.
En la nutrición parenteral total se recomienda el uso de nutrición elemental, porque los aminoácidos no aumentan la secreción pancreática, pero las proteínas sí.
La nutrición parenteral total se debe utilizar cuando existan complicaciones locales (hemorragia digestiva, necrosis infectada, absceso pancreático, obstrucción intestinal, fístulas digestivas) o sistémicas graves (choque, disfunción multiorgánica) que limitan el empleo de la nutrición enteral, cuando la vía gastrointestinal no es permeable, cuando la nutrición enteral no es tolerada, cuando la nutrición enteral aumenta el dolor, la ascitis o la amilasa y cuando no se cubren las necesidades calóricas del paciente, en cuyo caso de complementarán la nutrición enteral y parenteral “nutrición mixta”
La nutrición parenteral aislada debe reservarse para casos de intolerancia a la nutrición enteral. Si se utiliza la nutrición parenteral, dado el riesgo de hiperglucemia e infecciones asociadas, se recomienda su inicio al quinto día de ingreso.
Cuando la nutrición parenteral sea empleada, se recomienda enriquecerla con glutamina, ya que la glutamina reduce la proliferación bacteriana.
Cuando no se cubran las necesidades calóricas del paciente se complementarán la nutrición enteral y la nutrición parenteral total en “nutrición mixta”
No se recomienda el uso rutinario de fórmulas de alimentación enteral enriquecidas con prebióticos o inmunomoduladores. Las fórmulas basadas en péptidos pueden ser empleadas con seguridad en la pancreatitis aguda.
Los requerimientos nutricionales en el paciente con pancreatitis aguda incluyen:
- Aporte calórico de 25-35 kcal/kg/día
- Aporte proteico 1.2-1.5 g/Kg/día
- Carbohidratos 3-6 g/kg/día (ajustar de acuerdo a glucemia)
- Lípidos hasta 2 g/kg/día (ajustar con el valor de triglicéridos)
TRATAMIENTO QUIRÚRGICO
Una
intervención quirúrgica de urgencia debe realizarse de urgencia en colangitis aguda
o ictericia obstructiva, cuando no se cuenta con CPRE, cuando ésta es fallida o
no se dispone de otros métodos de descompresión biliar.
La
pancreatitis aguda leve no constituye una indicación para cirugía.
Se
recomienda realizar intervención quirúrgica debido a que la mortalidad en pancreatitis
necrótica infectada o colangitis aguda sin cirugía es cercana a
100%.
Cuando
la indicación de la cirugía es la colangitis aguda, la cirugía debe limitarse
a las
vías biliares.
No se
recomienda realizar debridamiento o drenaje en pacientes con necrosis estéril.
La
cirugía debe realizarse después de la segunda o de la tercera semana de evolución
en pancreatitis necrótica estéril sí persiste el dolor abdominal, sí aumenta el
íleo o sí el paciente no puede alimentarse.
Los
pacientes con necrosis pancreática estéril mayor del 50% y con datos de deterioro
clínico, deben intervenirse quirúrgicamente.
Se
recomienda la cirugía en pancreatitis necrótica estéril con síndrome de respuesta
inflamatoria sistémica y falla orgánica al quinto día si no hay respuesta al
tratamiento y ocurre deterioro a pesar de manejo en la unidad de cuidados intensivos.
En
aquellos pacientes con necrosis pancreática no infectada, cuya condición
clínica
no mejore (infección clínica que no puede ser excluida) son candidatos a
intervención
quirúrgica.
El
tratamiento indicado para la necrosis
infectada
es la necrosectomía y el drenaje,
que
debe aplicarse lo más tarde posible
(no
antes de la tercera semana). El
tratamiento
antibiótico adecuado
permite,
en ocasiones, retrasar a
indicación
quirúrgica o eventualmente
hacerla
innecesaria.
En
pancreatitis necrótica infectada se
recomienda
necrosectomía (debridación
del parénquima
pancreático y de los
tejidos
peri pancreáticos necróticos) y
lavado
postoperatorio continuo de la
transcavidad
de los epiplones y del
retroperitoneo
en las áreas de necrosis.
En
pacientes y centros seleccionados se
pueden
aplicar las técnicas minimamente
invasivas
en función de la experiencia de
cada
hospital. Tanto el momento como la
técnica
de drenaje debe discutirse
conjuntamente
por el equipo médico y
quirúrgico
Las
técnicas de invasión mínima
(necrosectomía
retroperitoneal,
necrosectomía
laparoscopica, drenaje
endoscópico)
no han sido validadas y
deben
hacerse por expertos en casos
seleccionados.
Las
colecciones liquidas deben tratarse sólo si son sintomáticas, con independencia
de su tamaño. La técnica más adecuada es el drenaje percutáneo.
Una
colección posterior a un cuadro de pancreatitis aguda precisa al menos 4
semanas para constituir un pseudoquiste. La decisión de tratamiento viene
condicionada por la presencia de síntomas. Sí contiene restos sólidos, el
tratamiento adecuado es el quirúrgico.
En los
pacientes con pancreatitis biliar
grave
que han desarrollado colecciones abdominales, la colecistectomía debe diferirse
hasta comprobar la resolución de las colecciones o cuando éstas tengan
indicación de tratamiento quirúrgico. En casos de que las colecciones sean
asintomáticas y haya pasado un periodo de 6 semanas, se puede realizar la
colecistectomía laparoscópica (colecistectomía retardada) tomando en cuenta las
dificultades técnicas por las variaciones anatómicas que producen las
colecciones. Se puede realizar el drenaje externo de la colección asintomática
siempre y cuando no exista riesgo de fístula pancreática.
El
absceso pancreático suele aparecer tardíamente en el curso de la pancreatitis
aguda. Debe tratarse en cuanto se detecta. La técnica de elección es el drenaje
percutáneo endoscópico dirigido, en ocasiones, debe completarse con cirugía.
El
absceso pancreático debe ser manejo mediante tratamiento quirúrgico drenaje
percutáneo.
Los
abscesos pancreáticos que responden clínicamente percutáneo deben al no drenaje
ser tratados inmediatamente con drenaje quirúrgico.
Se debe indicar drenaje en casos de pancreatitis aguda con complicaciones, así como ante pseudoquiste pancreático cuyo diámetro se está incrementando.
Debe seleccionarse tratamiento quirúrgico ante psudoquistes pancreáticos que no muestran respuesta a drenaje percutáneo o endoscópico.
Los casos de sepsis abdominal en el postoperatorio no susceptibles de manejo intervencionista deben intervenirse quirúrgicamente.
En pancreatitis biliar no grave la cirugía puede realizarse dentro de los primeros siete días y en la grave se recomienda después de la resolución de las complicaciones.
En pancreatitis biliar con acúmulos líquidos agudos se recomienda esperar su resolución y en caso en la formación de un pseudoquiste, esperar seis semanas para realizar colecistectomía y drenaje del pseudoquiste en un solo tiempo.
La cirugía de las vías biliares dependerá de las condiciones locales de éstas (colecistectomía, extracción de cálculos del colédoco y colocación de sonda en T) y de las condiciones generales del enfermo. En caso de hacer exploración de las vías biliares, no se debe instrumentar la porción transpancreática del colédoco.
La cirugía está indicada cuando se presentan complicaciones (pseudoquistes sintomáticos, abscesos, fístulas pancreáticas) no tratables por métodos más conservadores como endoscopia o radiología intervencionista.
La intervención quirúrgica debe realizarse, de inicio con una laparotomía exploradora para identificar posibles lesiones de otros órganos.
Debe evitarse la pancreatectomía temprana (en las primeras 48 horas) parcial o total. Solo se indicaría en lesiones necróticas centrales o masivas distales del páncreas, en lesiones necróticas de la cabeza con necrosis del duodeno o del colédoco y en lesiones con hemorragia incontrolable con otros procedimientos.
En caso de cirugía de urgencia en que se encuentra una pancreatitis hemorrágica es aconsejable realizar sólo exploración, colocar catéter para lavado retroperitoneal postoperatorio y sonda de yeyunostomía para nutrición enteral postoperatoria.
La colangio pancreatografía retrogada endoscopica (CPRE) + esfinterotomía endoscópica está indicada ante toda pancreatitis aguda biliar cuando haya obstrucción manifiesta de colédoco o signos de colangitis aguda.
La CPRE se debe realizar en las primeras 72 horas en pacientes con pancreatitis aguda biliar grave.
La CPRE se debe realizar de forma urgente dentro de las primeras 24 horas en los pacientes con colangitis aguda.
En los centros donde no se disponga de CPRE en las primeras 48-72 horas y el paciente presente datos de colangitis o ictericia obstructiva, deberá ser sometido a cirugía de liberar la obstrucción biliar en ese plazo de tiempo.
La CPRE se puede realizar cuando hay necesidad de posponer la colecistectomía por la presencia de complicaciones locales o sistémicas de la pancreatitis o por embarazo.
Está indicado realizar CPRE cuando el riesgo quirúrgico elevado contraindica la colecistectomía y en pacientes en quienes se plantea colecistectomía y drenaje del pseudoquiste en un tiempo, a las seis semanas.
La CPRE está indicada en pacientes con ictericia progresiva, alteraciones de las pruebas de funcionamiento hepático y dilatación del colédoco sugestivos de colecolitiasis.
La CPRE está indicada en el transoperatorio de colecistectomía laparoscopica cuando no se pueda extraer uno o más cálculos del colédoco, en litiasis residual postoperatoria, manejo de fístulas biliares o pancreáticas y pseudoquiste pancreático susceptible de drenaje endoscópico.
Debe realizarse CPRE terapéutica de forma urgente en pacientes con pancreatitis aguda debido a litiasis biliar que satisface los criterios de pancreatitis aguda severa. Es ideal llevar a cabo este procedimiento dentro de las 72 horas posteriores a la presentación de dolor.
Los pacientes con signos de colangitis requieren enfinterotomía endoscópica o drenaje del conducto biliar mediante la colocación de stent para aliviar la obstrucción.
Todos los pacientes con pancreatitis biliar deben recibir un manejo definitivo para la litiasis biliar durante su ingreso hospitalario a menos que un plan de tratamiento definitivo se vaya a realizar dentro de las siguientes dos semanas.
Colecistectomía debe realizarse para evitar recurrencia de pancreatitis biliar.
Ante casos de pancreatitis aguda asociada a
litiasis vesicular leve, se recomienda realizar colecistectomía tan pronto como
el paciente se haya recuperado e idealmente durante la misma estancia
hospitalaria.
En casos de pancreatitis aguda asociada a litiasis vesicular grave, la colecistectomía debe retrasarse el tiempo suficiente que permita la resolución de la respuesta inflamatoria y la recuperación clínica.
La realización de esfinterotomía endoscópica es una alternativa a la colecistectomía como profilaxis de nuevos episodios de pancreatitis aguda biliar en pacientes con riesgo quirúrgico.
La esfinterotomía endoscópica es una alternativa a la colecistectomía en aquellos casos que no son candidatos a cirugía con la finalidad de reducir el riesgo de recurrencia de la pancreatitis biliar. Sin embargo, existe un riesgo teórico de introducir infección en una necrosis pancreática estéril.
En pacientes con necrosis pancreática infectada se recomienda la cirugía después de la primera semana de evolución.
Los pacientes con necrosis pancreática infectada con signos de sepsis tienen indicación de someterse a un procedimiento quirúrgico.
Sí el cultivo de la muestra aspirada es positivo el tratamiento de elección es la cirugía.
Sí la tinción de Gram o el cultivo del material extraído es negativo, no hay evidencia en contra o en favor del tratamiento quirúrgico, por lo que debe considerarse el estado clínico del paciente, favoreciendo la actitud quirúrgica si el área de necrosis pancreática es superior al 50% de la glándula.
La necrosectomía y/o drenaje debe ser retrasado, cuando sea posible, entre 2 y 3 semanas, con la finalidad de permitir la limitación del tejido necrótico, sin embargo, el cuadro clínico (severidad y evolución) deben determinar el momento de la intervención.
La elección de la técnica quirúrgica para necrosectomía y el manejo post operatorio subsecuente, depende de las características individuales y experiencia local de la unidad hospitalaria.
La cirugía abierta es el procedimiento estándar de oro para realizar el debridamiento de la necrosis pancreática infectada, las técnicas minimamente invasivas incluyendo laparoscopica e intervenciones percutáneas parecen ser efectivas en casos seleccionados.
El drenaje simple debe evitarse como método de manejo postnecrosectomía, debiendo seleccionarse en su caso drenaje abierto y lavado continuo.
En necrosis infectada, las técnicas quirúrgicas con mejores resultados son la necrosectomía más lavado, la necrosectomía mas laparostomía y necrosectomía más cierre temporal. No hay evidencia de superioridad de ninguna de las tres. Todas estas técnicas presentan mejores resultados que la pancreatectomía aislada o necrosectomía con drenaje por declive.
Todos los pacientes con necrosis pancreática infectada requieren intervención quirúrgica con la finalidad de debridar todas las cavidades que contienen el material necrótico.
En los casos en que existe compresión de la necrosis estéril manifestada por obstrucción gástrica o duodenal que impida la nutrición enteral, se debe favorecer la descompresión quirúrgica, laparoscópica o endoscópica (en lesiones adyacentes al estómago o duodeno) o percutánea. En todos estos procedimientos se debe hacer lavado y colocación de drenajes y toma de cultivos. Si la necrosis se incrementa en forma rápida (2ª y 3ª semanas) es preferible el abordaje abierto o laparoscópico.
No se recomienda realizar drenajes cuando la experiencia del endoscopista o radiólogo intervencionista es limitada o no se cuente con el recurso. En estos casos el abordaje debe ser quirúrgico teniendo dentro como opciones el abordaje laparoscópico o cirugía convencional para la realización de derivaciones internas cistogastro, cistoyeyuno-anastomosis o drenaje.
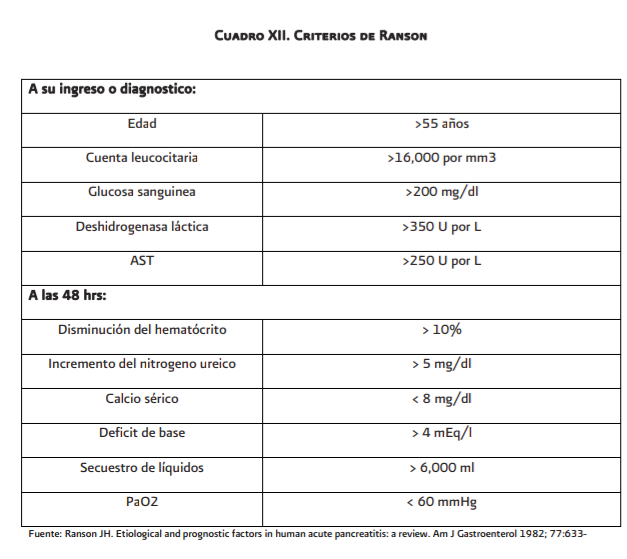
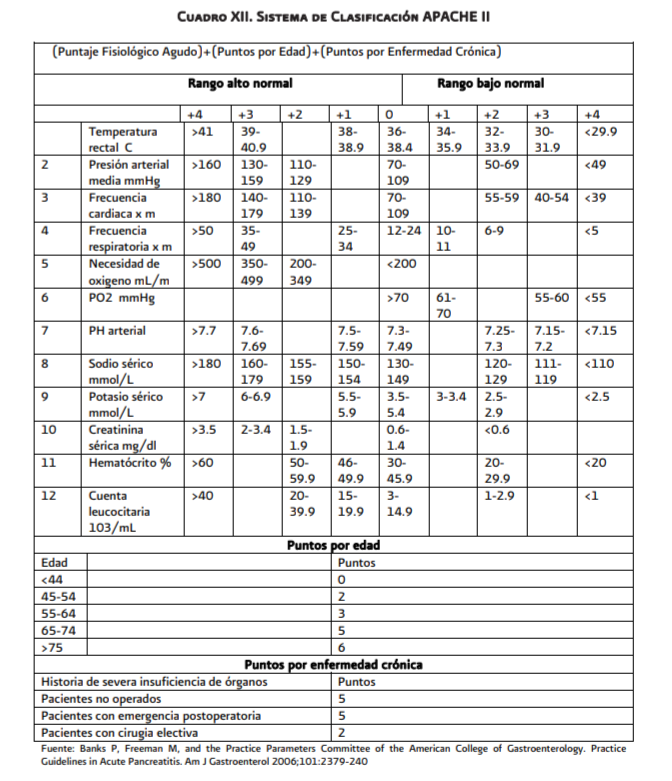
Criterios de ingreso a la Unidad de
Cuidados Intensivos (UCI)
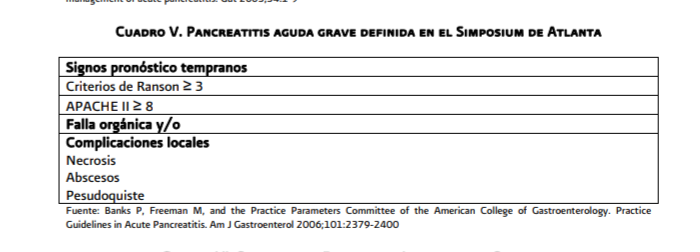
El
ingreso a una unidad de cuidados intensivos lo requieren los enfermos con signos
de gravedad: Ranson > 3, APACHE II > 8 e insuficiencia orgánica. Los pacientes
con mayor gravedad son los que presentan insuficiencia orgánica múltiple y
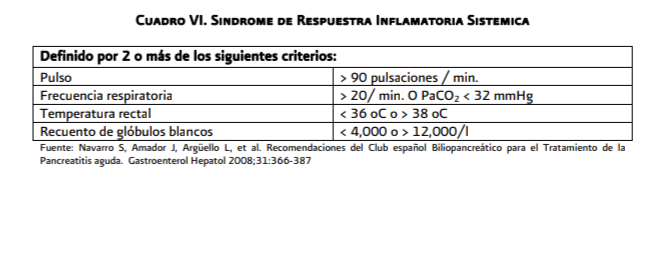
persistente y que en la clínica son los que cursan con: síndrome de respuesta inflamatoria
sistémica persistente (pulso >90 x´, frecuencia respiratoria >20x´ o PCO2
<32 mmHg, temperatura <36 oC ó > 38oC, leucocitos < 4,000 ó > 12,000
o 10% de bandas).
Otros
factores útiles en la evaluación de la gravedad son: edad > 55 años,
obesidad (índice de masa corporal > 30) y la existencia de comórbidos.
Después de las 48 horas todos los sistemas de evaluación proporcionan la misma utilidad
y deben utilizarse los más accesibles y con los que se este más familiarizado
como son los criterios de Ranson, los de APACHE II, los niveles de proteína C
reactiva o los criterios tomográficos de Balthazar (anexo 6.3, cuadros 10,11,
12 y 13).
Deben ingresar a la UCI los pacientes con pancreatitis grave y/o necrosis pancreática, aquellos que presenten datos de deterioro clínico y hemodinámico, trastornos metabólicos graves, sospecha o confirmación de sepsis., pacientes con obesidad (índice de masa corporal ≥ 30), o todo aquel paciente que requiera una vigilancia estrecha de parámetros hemodinámicos o presente disfunción respiratoria.
Los pacientes con pancreatitis aguda grave deben remitirse lo antes posible a centros especializados, con equipo multidisciplinario de especialistas (urgencias médico-quirúrgicas, endoscopistas experimentados, cirujanos, internistas, intensivistas) que dispongan de recursos complementarios (CPRE, TAC, técnicas de drenaje y cirugía biliopancreática).
No deben tratarse pacientes con pancreatitis aguda grave en hospitales que no garanticen un tratamiento integral.
Todos los pacientes con pancreatitis aguda grave deben ser tratados lo más precozmente posible en UCI que permitan una vigilancia adecuada y la aplicación del soporte sistémico necesario.
Los pacientes con pancreatitis aguda grave requieren una reposición de volumen oportuna y adecuada. Los sistemas de puntuación de severidad de la enfermedad pueden ser útiles para identificar a pacientes en riesgo de complicaciones, sin embargo estos sistemas no deben sustituir las evaluaciones clínicas frecuentes del paciente
La
evaluación de la severidad es esencial en la selección del tratamiento inicial.
La continua evaluación es requerida, particularmente durante los primeros tres días
después de la presentación del cuadro clínico.
La determinación sérica de proteína C reactiva
es útil para evaluar la gravedad del cuadro clínico, sin embargo no refleja la
severidad dentro de las primeras 48 horas.
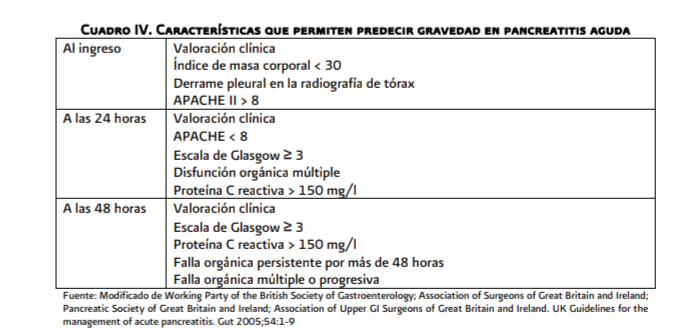
Los
factores pronóstico que predicen complicaciones en pancreatitis aguda son:
obesidad,
APACHE > 8 en las primeras 24 horas de admisión, proteína C reactiva >
150
mg/L, Escala de Glasgow 3 o más, y falla orgánica persistente después de 48
horas
en el hospital.
Cuando la falla orgánica se presenta durante
la primera semana, y está se resuelve dentro de las primeras 48 horas, no debe
ser considerado un indicador de severidad en pancreatitis aguda.
Los pacientes con falla orgánica persistente,
signos de sepsis o deterioro del estado clínico 6 a 10 días posteriores a la
admisión, requieren de una tomografía computada.
La
presencia y extensión de la necrosis pancreática correlaciona con la gravedad.
La combinación de dos o más de los siguientes factores pronóstico son útiles para predecir gravedad: en las primeras 24 horas: impresión clínica, APACHE II >8; a las 48 horas: ≥ 3 criterios de Ranson y Glasgow, proteína C reactiva > 150 mg/dl, hemoconcentración y su modificación con fluidoterapia; al cuarto día falla orgánica.


















No hay comentarios.:
Publicar un comentario