FISURA ANAL
La
fisura anal representa una de las enfermedades más comunes que se encuentra en
la consulta del cirujano general, el gastroenterólogo y el especialista en
coloproctología: hasta 10% del total atendido por este último grupo.
La mayoría de las fisuras se encuentra en la línea media posterior; sin embargo, en 10% de las mujeres y 1% de los hombres se presentan en la linea media anterior.
Las fisuras que se localizan en las regiones
laterales o son múltiples nos deben hacer pensar en fisuras secundarias a
patologías diversas, como la enfermedad de Crohn, las infecciones de
transmisión sexual, la amebiasis. el VIH, entre otras.
La
fisiopatogenia de la enfermedad no se ha definido con exactitud: sin embargo,
la propuesta más aceptada es el traumatismo por heces duras secundarias a un
estreñimiento severo u otras situaciones que generen una distensión del
conducto anal pueden ocasionar una fisura: incluso, un cuadro de diarrea aguda
intensa puede ser un factor importante
La fisura anal produce dolor ardoroso o quemante durante la evacuación y una
hipertonía del esfínter anal interno secundaria al dolor (espasmo reflejo)
El dolor se mantiene de minutos a horas. Esta
situación se vuelve a presentar una y otra vez en cada evacuación formándose un
ciclo vicioso. Por otra parte, se agregan dos factores que predisponen a una
falta de cicatrización de la fisura anal cuando se presenta en la linea media
posterior: a) menor irrigación en esta zona del conducto anal comparado con el
resto del conducto y b) un mayor número
de glándulas anales en esta área, que condiciona una reacción inflamatoria más
severa.
Aunque
no se ha popularizado el término de fisura anal crónica hipotónica o el de
fisura anal crónica asintomática (sin dolor), sabemos que estas variedades de
la fisura anal son reales y su manejo es totalmente diferente El otorgar un
tratamiento para disminuir la presión del esfínter anal o realizar una
esfinterotomía parece ilógico en el contexto de hipotonía. Por lo anterior, una
de las finalidades de esta guía es también establecer el manejo basado en
evidencia que existe cuando presentan estos casos especiales
Es
necesario que todos los profesionales de la salud puedan identificar y
diagnosticar con base en las características clínicas la fisura anal e inicien
un tratamiento médico adecuado. También es necesario que el cirujano
coloproctólogo implemente el tratamiento quirúrgico oportuno en pacientes con
fisura anal crónica e identifique y tratelas fisuras anales crónicas en situaciones
especiales.
La
fisura anal es una úlcera por un desgarro lineal (en el eje longitudinal) del
anodermo que se extiende del margen del ano a la linea anorrectal (dentada). De
manera habitual, las fisuras anales crónicas presentan la tríada de Brodie: una
papila anal hipertrófica en su borde proximal, un colgajo centinela en su borde
distal y entre estas dos se encuentra la base de la fisura con la exposición de
las fibras del esfínter anal interno. La definición anterior está basada en consensos
de expertos que son consistentes en la literatura.
Hay dos
parámetros que nos hablan de una fisura anal crónica:
a) el
tiempo
b) las
características clínicas.
En
cuanto al primero, se consideran crónicas aquellas fisuras cuyo tiempo de
presentación es mayor a 6 semanas (las guías de EUA sugieren de 8 a 12
semanas). En relación con las características clínicas asociadas se incluye la
presencia de un colgajo anal o hemorroide centinela, la exposición de las
fibras del esfínter anal interno en su base y bordes con apariencia fibrosa
Cuando a estos hallazgos a la exploración se agrega una papila anal
hipertrófica se conoce como triada de Brodie.
Se
recomienda el consumo de alimentos ricos en fibra y el bajo consumo de
alimentos con grasa para la prevención de la fisura anal crónica.
Se debe
realizar interrogatorio completo en pacientes con sospecha de fisura anal, que
incluya antecedentes de enfermedad hemorroidal, de fisura anal previa, de
estreñimiento, y en mujeres con antecedente de parto, el pujo durante la
segunda etapa del trabajo de parto mayor a 20 minutos y el peso del producto
mayor a 3 800 g.
El diagnóstico de fisura anal se establece mediante la historia clínica y la exploración física.
El
síntoma principal de la fisura anal es el dolor anal trans y posdefecatorio de
tipo ardoroso o quemante, que puede durar varias horas. El paciente puede
presentar episodios periódicos, lo cual indica la posibilidad de cronicidad. El
sangrado es común y tiende a ser rojo brillante, y por lo general el paciente
lo describe en el papel higiénico.
A la
inspección, mediante una tracción gentil de los glúteos se puede demostrar una
fisura anal. En general, se observa un colgajo cutáneo externo al borde de la
fisura y en la anoscopia, cuando sea posible realizarla, existe la úlcera y la
papila hipertrófica. La presencia de las fibras circulares del esfinter interno
en el fondo de la lesión indica cronicidad
En la
mayoría de los pacientes el tacto rectal o procedimientos endoscópicos no se
deben realizar durante la primera consulta por la posibilidad de provocar dolor
intenso; sin embargo, se puede utilizar un rectosigmoidoscopio pediátrico para
valorar la mucosa rectal en busca de cambios inflamatorios, este procedimiento,
en general, no causa dolor.
Si no
existe certeza del diagnóstico y hay dolor, se debe realizar exploración
proctológica bajo anestesia para confirmar el diagnóstico o excluir la
presencia de sepsis anorrectal, que puede estar asociada a la fisura o ser
independiente.
La historia familiar de enfermedad inflamatoria intestinal, el antecedente de evacuaciones sanguinolentas, una morfología inusual de la fisura o localización diferente a la línea media, debe orientar hacia otros diagnósticos.
Se debe
realizar el diagnóstico de fisura anal mediante la exploración, ya sea durante
la inspección o, en caso de no existir dolor, mediante la anoscopia
Se debe
realizar interrogatorio completo para identificar un cuadro clínico compatible
con fisura anal y para descartar otras patologías, como enfermedad inflamatoria
intestinal.
En los
pacientes que presentan hipotonía durante la exploración física, se recomienda
realizar manometría preoperatoria.
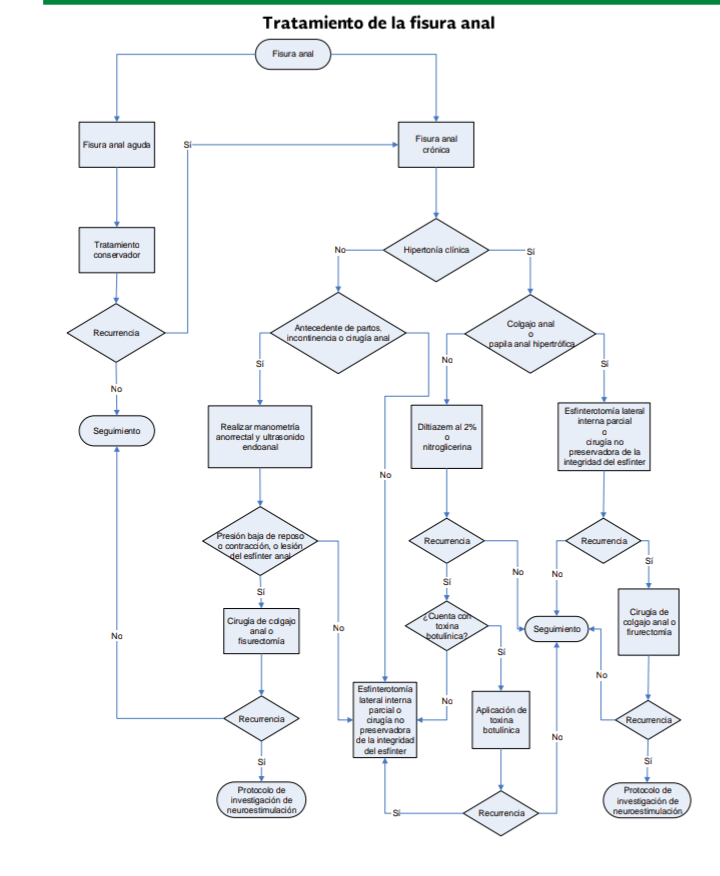
TRATAMIENTO
MEDICO
El
tratamiento conservador incluye el aumento de la ingesta de líquidos,
ablandadores de heces y analgésicos tópicos. En un ensayo prospectivo
suplementos dietéticos de salvado (5 g tres veces al día) y baños de asiento
fueron superiores con menos recurrencias que cuando se aplicó anestésico local
tópico o una crema de hidrocortisona. La tasa de recurrencia se redujo desde
68% hasta 16% en 1 año después de continuar el tratamiento conservador.
Se recomienda en pacientes con fisura anal aguda iniciar el tratamiento conservador, que incluye un aumento en la ingesta de líquidos, ablandadores de heces y analgésicos tópicos.
Se
sugiere considerar el uso de baños de asiento como parte del tratamiento
inicial en los pacientes con fisura anal aguda.
Los tratamientos no quirúrgicos tienen una eficacia superior a la del placebo, aunque menor al tratamiento quirúrgico en la cicatrización de la fisura anal crónica.
El trinitrato glicerina (TNG) es un vasodilatador que causa la relajación del músculo liso. La curación se produce en 60% de los pacientes durante un período corto.
El
diltiazem es un calcioantagonista cuyo uso tópico tiene una eficacia similar a
la TNG, pero con menos efectos secundarios (cefalea) y menor recurrencia.
Se
recomienda utilizar diltiazem tópico al 2% durante 6 a 8 semanas como
tratamiento inicial en pacientes con fisura anal crónica, antes de considerar
el N tratamiento quirúrgico. Se debe advertir a los pacientes que su uso se asocia a prurito
anal.
La
ketanserina y el policresuleno pueden ser utilizados en algunos casos para el
tratamiento de fisura anal, aunque no existe evidencia de calidad suficiente
para recomendar su uso en forma sistemática
La
toxina botulínica se une irreversiblemente a las terminales nerviosas presinápticas,
impide la liberación de acetilcolina y, por lo tanto, detiene la transmisión nerviosa. Así, induce una
hipotonía relativa, reduciendo la presión de reposo del canal anal. Este efecto
tiene una duración de 2 a 3 meses hasta que se vuelve a acumular acetilcolina
en las terminaciones nerviosas.
La toxina botulínica tiene un indice de curación mayor a corto plazo que el diltiazem, pero ambos tienen la misma efectividad a los 3 meses; sin embargo, el costo de la toxina botulínica es mayor.
Se
sugiere utilizar la toxina botulínica (20 a 25 U en dos dosis divididas
inyectadas en el esfínter anal interno a cada lado de la fisura) para una
fisura resistente a TNG tópico o al diltiazem.
TRATAMIENTO QUIRURGICO
Se recomienda la esfinterotomía lateral interna como el tratamiento de elección ante la falla del tratamiento médico.
Se recomienda la resección de la papila anal hipertrófica para mejorar la satisfacción del paciente.
Las
esfinterotomías anal posterior y bilateral no se deben utilizar, ya que no
existe evidencia que las respalde.
Se sugiere considerar el tratamiento quirúrgico como primera opción en pacientes con colgajos cutáneos muy sintomáticos.
La
fisurectomía con avance de colgajo en pacientes con hipotonía (presión de
reposo menor de 85 mm Hg) ha demostrado una ausencia de recurrencia en el 100%
a 12 meses de seguimiento, con pocas complicaciones y sin incontinencia
secundaria.
Se sugiere considerar la fisurectomía con avance de colgajo en los pacientes con presión del esfínter anal normal y en pacientes con trauma obstétrico.
Se recomienda no utilizar la dilatación manual anal debido el riesgo de incontinencia.
Se sugiere la dilatación anal con balón como alternativa a la esfinterotomía lateral interna.
No se
recomienda realizar esfinterolisis debido a la falta de evidencia al respecto.
La
complicación más temida de la esfinterotomía lateral interna es la incontinencia,
la cual se reporta de manera temporal en 7%, y de forma definitiva en
aproximadamente 4%. La infección después de la esfinteromía se presenta en
aproximadamente 1% a 2% de los pacientes y, por lo general, se manifiesta con
absceso. Los índices de recurrencia o de falta de cicatrización van de 1% a 6%.
Otras complicaciones incluyen sangrado y hematoma.
Se
sugiere no realizar esfinterotomía lateral interna en pacientes con cualquier
grado de incontinencia o ausencia de hipertonía clínica o manométrica.
Se
sugiere realizar ultrasonido endoanal y manometría anorrectal en pacientes con
antecedente de cirugía anorrectal previa, con riesgo de desarrollar
incontinencia con la ELIP.
Se
sugiere que estos procedimientos quirúrgicos sean realizados por un
especialista en coloproctología.
La
incidencia de enfermedad perianal en la enfermedad de Crohn se desconoce, sin
embargo, se reporta desde 3.8% hasta 80%. Las fisuras múltiples o laterales se
presentan en 33% y 20%, respectivamente
A
diferencia de las fisuras "típicas" que son causadas por la
hipertonía del esfínter interno, se piensa que en los pacientes con enfermedad
de Crohn son causadas por una ulceración asociada al mismo proceso inflamatorio
de la enfermedad. Estas pueden ser muy agresivas a nivel local y progresar
hasta úlceras profundas y múltiples colgajos
En 20% a 36% de los pacientes con enfermedad de Crohn los síntomas perianales generalmente preceden a las manifestaciones intestinales.
La
incidencia de complicaciones del tratamiento quirúrgico en pacientes con
enfermedad de Crohn es de 7% a 42%.
Se
sugiere el manejo conservador como tratamiento de primera línea en los
pacientes con enfermedad de Crohn, y el tratamiento quirúrgico únicamente
cuando falla el tratamiento médico.
Se debe distinguir entre una fisura anal y una úlcera anal en pacientes con enfermedad de Crohn.
Se debe
indicar un tratamiento dirigido a la etiología específica en pacientes con
úlceras anales asociadas al VIH.





















No hay comentarios.:
Publicar un comentario