OCLUSION INTESTINAL POR ADHERENCIAS POSTQUIRURUGICAS
Las
adherencias son la causa más común de oclusión intestinal en las naciones
industrializadas, son responsables del 65 al 75% de los casos, con una
mortalidad de 3.5 a 6%, aumentando en el paciente de la tercera edad, en
quienes las cifras van del 7 al 14%, el 70 a 80% responde a manejo conservador
y el restante 30% requiere manejo quirúrgico.
La
oclusión intestinal se define como la interrupción del tránsito intestinal, lo
que impide expulsar gases y heces por el recto. El bloqueo de la luz intestinal
se da en su mayoria por factores extrinsecos adherencias, hernia inguinal,
hernia de pared estrangulada) y en pocas ocasiones por obstrucción de la luz.
Las
adherencias peritoneales pueden ser definidas como bandas fibrosas normales
entre órganos o tejidos o ambos en la cavidad abdominal que normalmente están
separados.
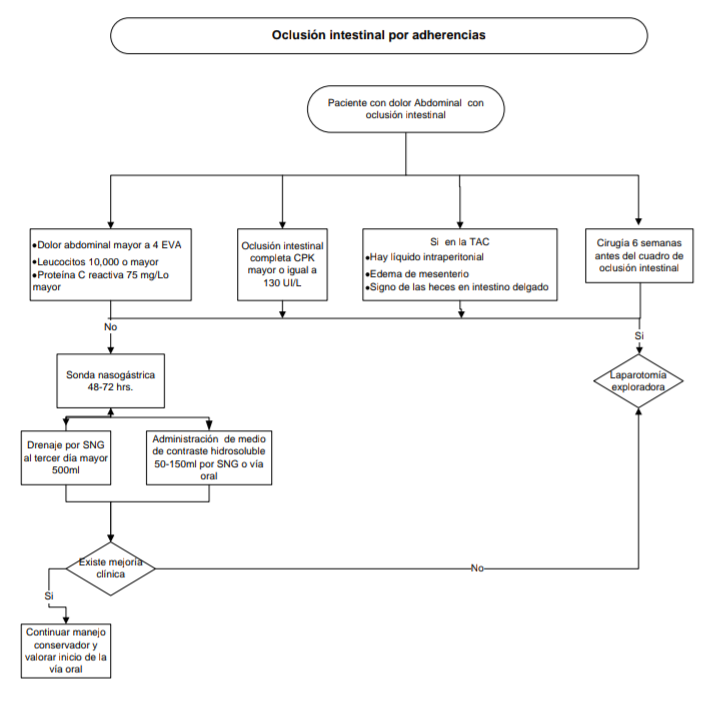
El 90 %
de los pacientes mejoran con sonda nasogástrica o tubo nasointestinal largo por
48 a 72 horas.
Si
existe obstrucción por estrangulación, obstrucción maligna, hernias
encarceladas, cuerpo extraño, enteritis por radiación, peritonitis o abdomen
agudo debe realizarse intervención quirúrgica.
FACTORES PREDICTIVOS
Persistencia
del ileo mecánico intestinal por más de 3 días.
Si el
drenaje por la sonda nasogástrica al tercer día es mayor a 500ml.
Edad
menor a 40 años o una adherencia compleja.
Si hay obstrucción completa del intestino delgado (sin evidencia de aire en el intestino grueso), y CPK (mayor o igual 130 UI/L) predicen falla del manejo conservador.
El
volumen del gasto por la sonda nasogástrica es más importante que las
características del gasto porque éstas varían de acuerdo al nivel de oclusión.
INTERVENCION QUIRURGICA
INMEDIATA
La
presencia de líquido intraperitoneal, edema del mesenterio y signo de las heces
en intestino delgado y/o intestino desvascularizado en una Tomografía Axial por
Computadora (TAC) de abdomen es candidato a laparotomía exploradora.
Pacientes que se sometieron a cirugía dentro de las seis semanas antes del cuadro de oclusión intestinal.
Dolor abdominal en escala analógica visual mayor a 4 (EVA), resistencia abdominal, leucocitos 10,000 o más, proteína C reactiva 75mg/1 predicen la necesidad de laparotomía de emergencia al momento de admisión.
Cuando hay datos de peritonitis o estrangulación (fiebre, taquicardia, leucocitosis, acidosis metabólica y dolor continuo) debe intervenirse quirúrgicamente.
Cuando
no se ha resuelto el cuadro con medidas conservadoras en 48 a 72 horas, a pesar
de utilizar medio de contraste hidrosoluble (50-150ml por sonda nasogástrica o
vía oral), es indicativo de laparotomía.
La incisión debe permitir al cirujano una adecuada exposición y visibilidad.
El Primer paso es identificar el sitio y causa de obstrucción, si el sitio no es obvio, hay que descomprimir el intestino distal a la obstrucción para llegar al punto de obstrucción.
Si el intestino está isquémico hay riesgo de ruptura con salida de contenido intestinal a la cavidad abdominal.
El
intestino delgado dilatado proximal a la obstrucción tiene muy delgada la pared
y con gran riesgo de perforación.
Después de que se ha corregido la obstrucción, se debe llevar a cabo una exploración de los cuatro cuadrantes para asegurar que todas las lesiones intestinales se reparen.
Cuando
se requiera, se deberá llevar a cabo resección intestinal y anastomosis
primaria.
La anastomosis primaria se debe realizar siempre y cuando tenga bordes sangrantes y con buena coloración.
Si la dilatación intestinal es importante se hace descompresión manual retrógrada hacia el estómago, manejando con cuidado las asas intestinales.
Al
estar dilatadas las asas intestinales deberán ser manejadas cuidadosamente para
no producir erosión de la serosa o desgarro.
Solo en un grupo seleccionado de pacientes enfermos se puede intentar abordar por laparoscopía.
Solamente
los cirujanos entrenados y capaces de realizar laparoscopia avanzada podrán
considerar este abordaje.
El abordaje laparoscópico debe intentarse preferentemente en casos de un primer episodio de oclusión intestinal por adherencias.
Los
pacientes con diámetro intestinal menor o igual a 4cm en las radiografías de
abdomen, tienen mayor posibilidad de éxito.
Pacientes en los que se sospecha una banda pueden someterse a cirugía laparoscópica.
Pacientes
con menor o igual a 2 laparotomías previas pueden ser candidatos a cirugía
laparoscópica.
Pacientes con antecedente de apendicectomía o colecistectomía previa pueden someterse a cirugía laparoscópica.
No se recomienda en pacientes con historia de adherencias firmes.
Pacientes
sin peritonitis que no se resolvió el cuadro con manejo médico puede
considerarse la laparoscopía.
Se recomienda el acceso en el cuadrante superior izquierdo.
Las presiones del neumoperitoneo se mantienen entre 10 mmHg y 15 mmHg.
Para el neumoperitoneo se recomienda presión de 8 a 10 mmHg.
Para la
colocación del primer trocar se recomienda utilizar técnica de Hasson.


















No hay comentarios.:
Publicar un comentario