INFARTO E ISQUEMIA INTESTINAL
La
isquemia intestinal es un padecimiento que afecta principalmente a los
pacientes mayores de 60 años, con predominio en el sexo masculino.
La incidencia de la isquemia intestinal ha aumentado debido al envejecimiento progresivo de la población. Actualmente se presenta en 1 de cada 1000 ingresos hospitalarios y algunas series reportan hasta el 5% de mortalidad hospitalaria.
Las
claves para un manejo eficiente de este síndrome se sustentan en tres
principios:
1. Un
elevado índice de sospecha clínica.
2. Una
adecuada selección de las técnicas de imagen disponibles para realizar el
diagnóstico.
3. Un
conocimiento de los factores, que aumenta la eficacia de la cirugía cuando ésta
está indicada.
Este enfoque debe prevalecer en los tres niveles para un mejor resultado en la atención de esta patología.
Es un
padecimiento que ocurre cuando las arterias intestinales sufren una interrupción
o una disminución del aporte sanguíneo. Puede afectar tanto al intestino
delgado como al colon, ser segmentaria o difusa y puede ser desde un cuadro
leve y transitorio con afección mural parcial, hasta ser un cuadro grave con
infarto transmural de la pared intestinal.
La
isquemia intestinal es un padecimiento de etiología variable, lo cual ocasiona
que las causas, el abordaje, diagnóstico y tratamiento sean diferentes de
acuerdo a su causa y localización.
Existen
varios factores de riesgo para presentar isquemia intestinal como:
Estados
protrombóticos:
- Deficiencia de antitrombina III.
- Anticuerpos antifosfolípidos.
- Uso de anticonceptivos orales y
- hormonales.
- Embarazo.
- Neoplasias.
Trastornos
hematológicos:
- Policitemia Vera.
- Trombocitosis idiopática.
- Hemoglobinuria paroxística nocturna.
Trastornos
inflamatorios:
- Pancreatitis.
- Peritonitis.
- Sepsis intraabdominal.
- Enfermedad Inflamatoria Intestinal.
- Diverticulitis.
Estados
postquirúrgicos:
- Cirugías abdominales.
- Esplenectomía.
- Escleroterapia de várices esofágicas.
- Cateterismo.
Cirrosis
e Hipertensión Portal.
Otras:
- Trauma contuso de abdomen.
- Enfermedad descompresiva.
Las
principales alteraciones en los vasos sanguíneos que pueden ocasionar Isquemia
Intestinal son:
- Ateroesclerosis.
- Arteritis.
- Aneurismas.
- Infecciones.
- Disecciones.
- Émbolos arteriales.
- Trombosis.
Todos los pacientes que vayan a ser sometidos a un procedimiento quirúrgico o que se encuentren en estados protrombóticos deben recibir anticoagulación profiláctica.
En los pacientes que desarrollan dolor abdominal posterior a un cateterismo, en la aorta visceral o arterias proximales, que padezcan arritmias o un Infarto al Miocardio reciente, se deberá descartar Isquemia Intestinal Aguda.
Isquemia mesentérica aguda
Es
ocasionada principalmente por émbolos, trombosis arterial o venosa; o
vasoconstricción secundaria a bajo gasto cardiaco.
En
aproximadamente 70% de los casos se debe a trombosis o embolia de la arteria
mesentérica superior, en un 20% aproximadamente se debe a causas no oclusivas y
en un 10% a trombosis venosa. Su mortalidad es del 71%, con un rango entre el
59 y el 93%.
Isquemia mesentérica crónica
Es el
resultado de episodios transitorios repetidos, debido a un flujo sanguíneo
intestinal inadecuado.
También
se le conoce como angina intestinal, es una forma menos frecuente de isquemia.
La
causa más frecuente es ateroesclerosis de los vasos mesentéricos. Su mortalidad
es del 10%, con una tasa de recidiva menor a 10%.
Colitis isquémica
Es la forma más común de Isquemia Intestinal, con un 50% de los casos, en la práctica diaria está subdiagnosticada, en la mayoría de los casos se debe a situaciones de bajo flujo como son:
- Choque.
- Insuficiencia Cardiaca.
- Deshidratación.
- Fármacos vasoconstrictores.
Abarca los siguientes trastornos:
- Colonopatia reversible
- Colitis transitoria
- Colitis crónica.
- Estenosis.
- Gangrena.
- Colitis fulminante
En 2/3
partes de los pacientes con una lesión reversible, los síntomas se resuelven de
24 a 48 horas, los estudios endoscopicos y radiográficos confirman la
resolución del cuadro en dos semanas. En casos severos pero reversibles el
colon tardará de 1 a 16 meses en recuperarse, en la otra tercera parte el daño
puede ser muy severo, lo que originará colitis segmentaria en 20 a 25% de los
pacientes, colitis con gangrena en 15% y estenosis en 10% La pancolitis
fulminante ocurre en 1% de los pacientes, con una mortalidad del
75%.subdiagnosticada
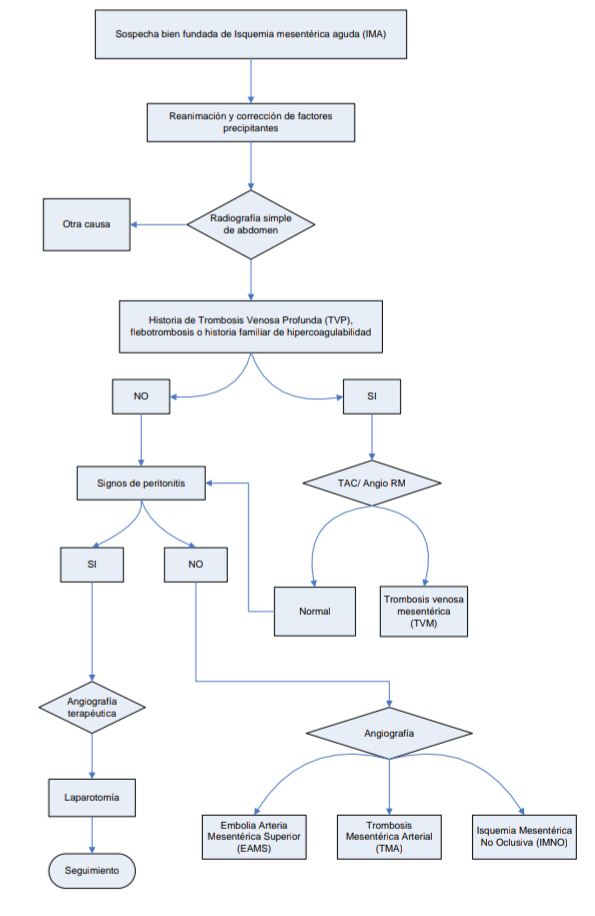
En la Isquemia Intestinal Aguda, el principal dato clínico es la presencia de dolor abdominal severo, el cuál puede persistir por hasta dos o tres horas y el estado clínico del paciente no sugiere otra patología abdominal.
Cuando
un paciente presenta dolor abdominal agudo, severo, desproporcionado con
respecto a los hallazgos clínicos y con factores de riesgo debe sospecharse
Isquemia Intestinal Aguda.
Se debe descartar Isquemia Intestinal Aguda del tipo no oclusivo cuando el paciente presenta estados clínicos de bajo gasto cardiaco, en pacientes que consumen sustancias vasoconstrictoras.
Cuando
se presentan datos de irritación peritoneal como: distensión abdominal,
resistencia muscular y datos sistémicos de inestabilidad hemodinámica es
sugestivo de perforación peritoneal.
En la Isquemia Mesentérica Crónica el paciente presenta dolor abdominal postprandial, existe una perdida de peso importante, sobre todo en aquellos pacientes con alteraciones cardiovasculares.
En
pacientes con dolor abdominal perdida de peso sin otra explicación
especialmente en pacientes con enfermedades cardiovasculares se debe descartar
Isquemia Mesentérica Crónica
En el caso de la Colitis Isquémica el dolor abdominal puede ser de leve a moderado, también puede presentarse diarrea, sangrado intestinal bajo con hipersensibilidad abdominal leve a modera.
Cuando un paciente presenta los siguientes datos: dolor abdominal intenso, distensión, resistencia muscular y datos de alteración hemodinámica, acompañado de acidosis metabólica refractaria, se debe descartar abdomen agudo, que es indicativo de Cirugía.
Exámenes
de laboratorio
Aproximadamente
75% de los pacientes muestran leucocitosis con desviación izquierda (bandas).
La elevación del dimero-D resulta sugestiva del padecimiento
Se
presenta elevación de las siguientes enzimas:
- Fosfatasa alcalina
- LDH.
- Amilasa
También
se puede presentar acidosis láctica, lo cual indica la presencia de necrosis
intestinal
Estudios
de Rayos X
La
radiografia simple de abdomen puede ser normal o inespecifica. Su principal
función es excluir otras causas identificables de dolor abdominal agudo,
incluyendo la perforación y la oclusión intestinal. Es importante considerar
que una radiografia normal no excluye el diagnóstico de Isquemia Intestinal. El
hallazgo de asas dilatadas y la visión de impresiones dactilares
(thumbprinting) en el intestino delgado o el colon se presentan en los casos de
infarto intestinal
Ultrasonido
Doppler
Ha
demostrado gran utilidad para identificar datos de trombosis esplenoportal o
mesentérica, sin embargo su utilización para diagnosticar isquemia intestinal
de origen arterial se ve limitada por el amplio rango de variabilidad del flujo
normal de la arteria mesentérica superior (300-600 ml/min) y por su incapacidad
para detectar estenosis más allá de los segmentos proximales de la arteria
mesentérica superior y tronco celiaco.
.El
ultrasonido doppler no es considerado como herramienta diagnostica en la
sospecha de Isquemia Intestinal Aguda
Tomografia
computarizada
Es una
de las mejores herramientas para el diagnóstico de la trombosis venosa
mesentérica
En todo
paciente con dolor abdominal con antecedente de trombosis venosa profunda o
hipercoagulabilidad se sugiere realizar una TAC abdominal
Tomografía
helicoidal
Es
considerada como el estudio de elección. Tiene una sensibilidad del 96%. Hasta
en un 60% de los casos es posible identificar en la arteria o vena implicadas
el defecto de repleción correspondiente al trombo o émbolo.
Cuando
la etiología del cuadro es la obstrucción arterial, la respuesta inicial es la
vasodilatación reversible del lecho esplácnico, que en la tomografía se
manifiesta como un aumento de la atenuación de la pared de las asas
intestinales, visible tanto en la fase arterial como venosa
Si la
obstrucción persiste puede producirse una vasoconstricción, que en la
tomografia condicionará una ausencia del realce de las asas engrosamiento,
edema mural, disminución de la peristalsis y dilatación de las asas
Si esta
ocasionada por una obstrucción venosa se traduce en un engrosamiento más
marcado de la pared del asa afectada, que puede presentar aspecto de
"diana" por el edema submucoso. El engrosamiento mural es el más
común.
Tomografía
Helicoidal-angiográfica
El
estudio vascular comprende imágenes en los planos axiales, sagitales y
coronales. En un estudio completo es importante examinar planos en 3D y
realizar reconstrucciones de volumen rendering
Resonancia
Magnética-angiográfica
El
estudio es similar a la tomografía helicoidal angiográfica, sin embargo
presenta algunas ventajas, como el uso de agentes paramagnéticos como el
gadolinio comparado con los medios de contraste yodados, la posibilidad de
adquirir los planos de imagen en la medida del territorio vascular en estudio
Sin embargo existe el riesgo de observar turbulencia en las imágenes, por lo
que la severidad de la estenosis puede ser sobreestimado
Angiografía
convencional
Para
muchos especialistas es considerado como el Estándar de oro ("Gold
Standard") o estudio de elección para el diagnóstico de la Isquemia
Intestinal. Los motivos para realizar la angiografia son dos: la necesidad de
obtener un diagnóstico preciso de una lesión vascular y el manejo terapéutico
endovascular de la lesión.
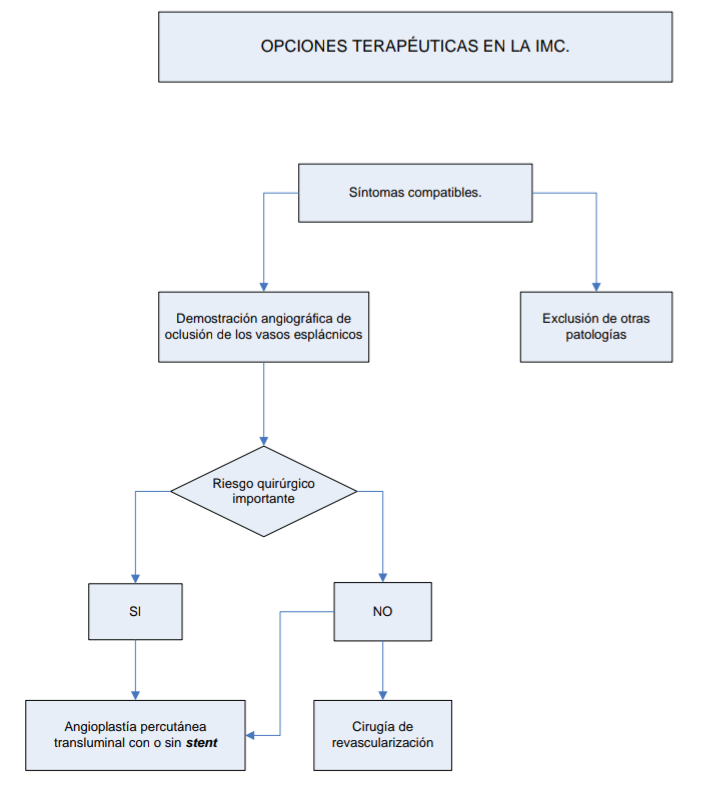
Se debe
realizar angiografia en pacientes con sospecha de Isquemia Intestinal no
oclusiva en pacientes que no responden al tratamiento de soporte sistémico
En los
casos de Isquemia Mesenterica Cronica donde los estudios por imagen no son
concluyentes o no son accesibles, se debe realizar angiografia diagnostica
Colonoscopía
o colon por enema
Está
indicada en los casos de Colitis Isquémica, es el método diagnóstico por
excelencia, sin embargo el colon por enema arroja múltiples imágenes que
sugieren la presencia de colitis isquémica. La angiografía mesentérica tiene un
papel muy pobre en el diagnóstico a menos que la porción de colon afectada sea
el colon derecho o el paciente presente más dolor que el habitual, lo que hace
sospechar de colitis isquémica.
ESTABILIZACIÓN HEMODINÁMICA
Es esencial, se debe realizar antes de cualquier maniobra invasiva (Cirugía o angiografía). Las medidas básicas incluyen una adecuada reposición hidroelectrolítica y la restauración del equilibrio ácido-base.
Se debe optimizar la función cardiaca y normalizar de ser posible la hipovolemia, dado que los estados de hipotensión exacerban la vasoconstricción del territorio esplácnico.
Con la finalidad de neutralizar los efectos de la translocación bacteriana, se sugiere el uso de antibióticos que cubran gérmenes anaerobios y gram negativos.
Es útil
para confirmar el diagnóstico, determinar la estrategia operatoria e iniciar la
perfusión de sustancias vasodilatadoras.
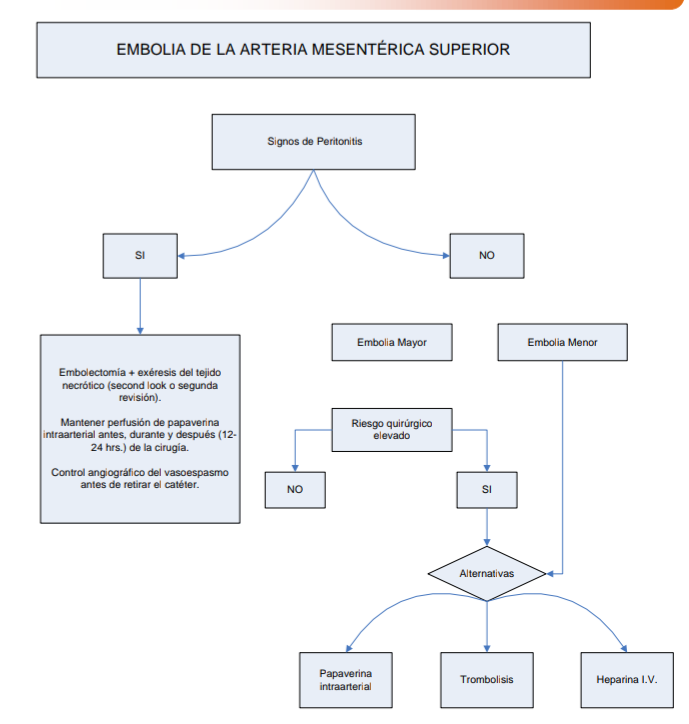
La
inyección intraarterial de papaverina resulta de utilidad para aliviar el
vasoespasmo, se recomienda utilizar una concentración de 1 mg/ml y una velocidad
de perfusión de 30-60 mg/hr.
El
tratamiento no puede administrarse en casos de choque y debe suspenderse de
inmediato si aparece una caída repentina de la tensión arterial. Algunas formas
de embolia o trombosis mesentérica pueden beneficiarse además del uso de
agentes trombolíticos como la uroquinasa en bolos de 2x105 u. intraarterial
seguidos de perfusión de 60,000-200,000u. /hr.
Tratamiento invasivo y/o
quirúrgico
El
objetivo es permeabilizar la luz del vaso y extirpar el tejido necrótico. La
probabilidad de obtener un éxito mayor es; si se respetan los siguientes principios:
Mantener
perfusión de papaverina antes, durante y después de la cirugía y no retirarla
hasta que haya revertido el vasoespasmo.
Revascularizar
antes de resecar un segmento, ya que la repermeabilización del vaso con
frecuencia va acompañada de una gran mejoría del intestino aparentemente
infartado.
Si se
aprecian áreas extensas de intestino de dudosa viabilidad, extirpar únicamente
el tejido claramente necrótico realizando una nueva revisión en las siguientes
12-24 hrs.
Embolia arterial
En
presencia de peritonitis es imprescindible la cirugía (embolectomía y resección
del tejido necrótico) en ausencia de peritonitis se puede realizar infusión de
drogas vasodilatadoras, la trombosis local con uroquinasa y la descoagulación con
heparina.
Trombosis arterial
En
presencia de peritonitis debe indicarse laparotomía con la doble finalidad de
efectuar revascularización (no es suficiente la simple trombectomía, sino que
debe asociarse una derivación mediante reimplantación de la arteria ocluida,
bypass o injerto) y resección del tejido necrótico. Si el riesgo quirúrgico es
elevado y no existe peritonitis puede plantearse la perfusión de agentes
trombolíticos o un procedimiento de revascularización no quirúrgico
(angioplastia percutánea con o sin stent). Los pacientes que han sobrevivido
deben ser sometidos a descoagulación sistémica a partir de las 48 horas para
evitar la recidiva.
Isquemia arterial no oclusiva
El
tratamiento inicial debe ir dirigido a la corrección del factor precipitante.
La piedra angular se basa en la administración intraarterial de drogas vasodilatadoras.
La perfusión de papaverina debe mantenerse hasta 24 horas después de haber
obtenido una angiografía normal. La aparición de peritonitis en cualquier
momento de la evolución constituye indicación de cirugía.
Trombosis venosa mesentérica
En
ausencia de peritonitis el tratamiento consiste en la descoagulación sistémica
con un bolo inicial de 5000 UI de heparina seguido de infusión continua de 1000
UI/hr ajustando la dosis para mantener el
Tiempo
de trombina parcialmente activado (TTP) alargado 2-2.5 veces respecto al
control. Esta pauta se mantiene durante 7-14 días iniciando posteriormente la
administración de cumarínicos al menos durante seis meses. En presencia de
peritonitis resulta obligada la laparotomía.
Isquemia mesentérica crónica
El
método más utilizado es la cirugía de revascularización. Los procedimientos
incluyen el bypass mediante injerto por vía retrógrada o anterógrada, la
reimplantación de la arteria mesentérica superior en la aorta y la
endarterectomía
mesentérica
transarterial. Los pacientes con un riesgo quirúrgico alto pueden beneficiarse
de una angioplastia con o sin colocación de un stent, procedimiento que permite
obtener alivio sintomático en el 63-100% de los casos.
Colitis isquémica
Si el
paciente en la exploración física presenta datos de gangrena o perforación
puede ser manejado de manera conservadora. Soluciones parenterales y reposo
intestinal por 48 a 72 hrs. Mejorar el gasto cardiaco y evitar el uso de
medicamentos vasopresores. En los casos en los que los pacientes no respondan
inmediatamente puede considerarse la nutrición parenteral. En los casos donde
se presente sepsis refractaria al manejo médico, signos de irritación
peritoneal, diarrea, hemorragia por más de 10 a 14 días, evidencia de
neumoperitoneo o evidencia endoscópica de isquemia requiere de laparotomía con
resección del segmento de colon afectado.
Isquemia mesentérica aguda
Tiene una mortalidad promedio del 71% con un rango del 59 al 93%.
Colitis isquémica
En
cuadros de infarto mesentérico oclusivo tiene una mortalidad del 90% y en
Infarto mesentérico no oclusivo una mortalidad del 10%.






















Buen día Doctor! gracias por la información, totalmente adecuada y me sirvió para repaso. Gracias
ResponderBorrar