ANEMIA SECUNDARIA A ENFERMEDAD RENAL
La
enfermedad renal crónica constituye una condición prevalente y un grave
problema de salud pública en el ámbito nacional e internacional.
Estudios
epidemiológicos han documentado un incremento acelerado en la prevalencia de la
enfermedad renal crónica y de la anemia en pacientes con enfermedad subyacente
o comorbilidad asociada; estas dos condiciones clínicas se han asociado con un
incremento en la morbilidad, mortalidad, deterioro funcional, ingreso
hospitalario y de los costos en los servicios de salud
La
prevalencia y gravedad de la anemia incrementan conforme declina la tasa de
filtración glomerular, particularmente cuando la tasa de filtración glomerular
es menor de 60 ml/min.
La
anemia en pacientes con enfermedad renal crónica puede ser resultado de uno o
varios mecanismos, entre los que se incluyen: deficiencia de eritropoyetina y
hierro, pérdidas sanguíneas, hemólisis, fármacos, disminución de la vida media
de los eritrocitos, inflamación, toxicidad por aluminio, así como deficiencias
de vitamina B12 y folato.
La
Organización Mundial de la Salud define anemia como una concentración de
hemoglobina (Hb) < de 13.0 g/dl en hombres y mujeres postmenopáusicas y <
de 12.0 g/dl en mujeres premenopáusicas.
En
el año 2004, The European Best Practice Guidelines para el manejo de anemia en
pacientes con enfermedad renal crónica propuso como límite inferior normal un
nivel de hemoglobina de 11.5 g/dl en mujeres, de 13.5 g/dl en hombres ≥ 70 años
y de 12 g/dl en hombres < 70 años de edad.
En el
año 2006, The National Kidney Foundation-Kidney Disease Outcomes Quality
Initiative (NKF-KDOQI), modificó la definición previa y sugirió como criterio
para el diagnostico de anemia un nivel de hemoglobina < 13.5 g/dl en hombres
adultos independientemente de la edad, debido a que este fenómeno en hombres
> 60 años a menudo es atribuible a enfermedades concurrentes.
La
prevalencia y gravedad de la anemia incrementan
conforme declina la tasa de filtración glomerular (cuadro I,II)
La
enfermedad renal crónica se debe considerar como causa posible de anemia cuando
la tasa de filtración glomerular es < 60 ml/min/1.73m2
La
probabilidad es mayor cuando la tasa de filtración glomerular es <
30ml/min/1.73 m2 ó < 45 ml/min en el paciente diabético) (cuadro III)
Existe
correlación entre anemia y bajo índice de masa corporal, bajo nivel de
actividad, fragilidad, insuficiencia cardiaca congestiva, isquemia cerebral
transitoria y enfermedad vascular cerebral.
Todo paciente con enfermedad renal crónica debe ser evaluado en búsqueda de anemia independiente del estadio de su enfermedad.
Cuando
la tasa de filtración glomerular es ≥60 ml/min/1.73 m2, se recomienda
investigar otras causas (cuadro III).
La
deficiencia de eritropoyetina es la principal causa de anemia secundaria a
enfermedad renal crónica.
La
anemia deber ser investigada y tratada en todo paciente con enfermedad renal
crónica, con la finalidad de mejorar la sobrevida y la calidad de vida, así
como disminuir la necesidad de transfusiones sanguíneas.(cuadro IV y V)
Durante
la evaluación de la anemia y previo a la toma de decisiones sobre el nivel de
hemoglobina óptimo, se deben considerar los factores que contribuyen a la
variabilidad de la hemoglobina en el paciente con enfermedad renal crónica
(relacionados con fármacos, con el paciente, infecciones, inflamación, neoplasias,
entre otros).
El
tratamiento adecuado de la anemia puederetrasar la progresión de la enfermedad
renal, disminuir la hipertrofia ventricular izquierda y eventos
cardiovasculares, mejorar la capacidad cognitiva, la capacidad de ejercicio y
la calidad de vida
Con el objetivo de identificar la presencia de anemia, se recomienda determinar de forma oportuna el nivel de hemoglobina, al menos una vez al año en todos los pacientes con enfermedad renal crónica.
La
frecuencia de las determinaciones del nivel de hemoglobina en el paciente con
enfermedad renal crónica requiere de un análisis individualizado, con énfasis
en factores de riesgo y comorbilidad
El estudio de la anemia en pacientes con enfermedad renal crónica, debe incluir la evaluación del estado nutricional del paciente.
En población latinoamericana con enfermedad renal crónica se debe establecer un plan de trabajo para el diagnóstico de la anemia, cuando la concentración de Hb, sea < 10 g/dl (Hto 30%) en mujeres premenopaúsicas y cuando la concentración de Hb sea < 11 g/dl (Hto 33%) en hombres adultos y mujeres postmenopausicas.
El
diagnóstico de anemia en los estadios 1 y 2 de la enfermedad renal crónica
sigue los mismos parámetros del diagnóstico de la anemia en la población
general adulta, es decir, una Hb menor de 13.5 g/dl en hombres y <12.0 g/dl
en mujeres
En
pacientes con enfermedad renal crónica (estadios 3, 4 y 5) el diagnóstico de
anemia se establece cuando el nivel de Hb <11.0 g/dl
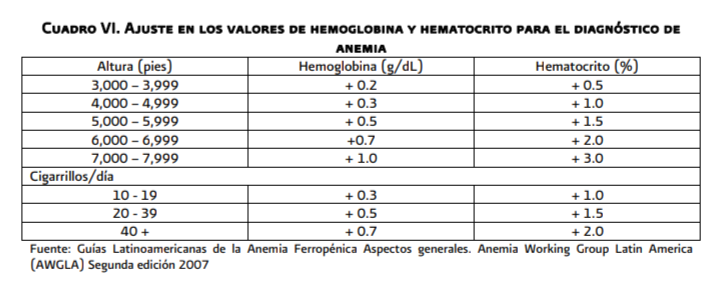
La
interpretación de los puntos de corte para definir anemia y el inicio de
estudio requiere considerar : altitud de residencia (mayor a los 1,000 metros
sobre el nivel del mar), historia y consumo actual de tabaquismo, raza
diferente a la caucásica, edad mayor de 70 años, embarazo y enfermedades
asociadas (hemoglobinopatías, cáncer de pulmón, entre otras) (cuadro VI)
El estudio de la anemia en pacientes con enfermedad renal crónica requiere definir el tipo de anemia, investigar etiología e impacto clínico.
La
evaluación de laboratorio debe incluir: biometría hemática completa
(hemoglobina, indices de eritrocitos [volumen corpuscular medio, hemoglobina
corpuscular media, concentración media de hemoglobina corpuscular), cuenta de
leucocitos, diferencial y cuenta de plaquetas), concentración de ferritina
sérica, porcentaje de saturación de transferrina sérica (eritopoyesis de
hierro), conteo absoluto de reticulocitos (respuesta de médula ósea),
porcentaje de glóbulos rojos hipocrómicos y nivel de proteína C reactiva
(inflamación).
El
nivel de ferritina se debe emplear para evaluar el grado de deficiencia de
hierro.
En
casos seleccionados, las siguientes pruebas pueden ser de utilidad para
diagnosticar la causa de anemia en algunos pacientes con enfermedad renal
crónica: concentración sérica de folato y vitamina B12, pruebas de hemólisis
([nivel sérico/plasmático de haptoglobina), deshidrogenasa láctica,
bilirrubina, prueba de Coomb's). electroforesis de proteínas (sérica/plasmática
o urinaria), examen de médula ósea
Otros
estudios especiales a solicitar incluyen: sangre oculta en heces, aluminio
sérico, concentración sérica de hormona paratifoidea, investigar
endocrinopatías (hipotiroidismo), enfermedades hematológicas, neoplasias y
realizar una valoración ginecológica
No se
recomienda determinar el nivel de eritropoyetina de forma rutinaria para el diagnostico
y tratamiento de anemia en pacientes con enfermedad renal crónica
En
todos los pacientes con anemia asociada a enfermedad renal crónica se debe
considerar la posibilidad de tratamiento independientemente del estadio de la
enfermedad o terapia de reemplazo.
Para
evaluar el estado de hierro se deben medir la ferritina sérica y el porcentaje
de saturación de transferrina
Para un
óptimo manejo de la anemia de la enfermedad renal crónica se debe valorar el
estado del hierro (depósitos y disponibilidad) mediante la determinación de:
- Ferritina sérica
- Porcentaje de saturación de la transferrina Porcentaje de glóbulos rojos hipocrómicos
- Contenido de hemoglobina de los reticulocitos
Los
pacientes con enfermedad renal crónica (estadios 1, 2), con ferritina
porcentaje de saturación por debajo de los valores recomendados deben recibir
suplementación de hierro, inicialmente por vía oral
Se
recomienda saturar las reservas de hierro para alcanzar mantener el nivel de
hemoglobina meta en los pacientes con anemia secundaria a enfermedad renal
crónica, independientemente si reciben o no agente estimulador de la
eritropoyesis
Habitualmente,
el hierro oral puede ser suficiente para conseguir y mantener los niveles de hemoglobina óptimo en pacientes que no requieren de diálisis o en aquellos que se
encuentran con diálisis peritoneal.
Los
pacientes con enfermedad renal crónica deben tener un balance de hierro
adecuado para alcanzar y mantener un nivel de hemoglobina de por lo menos 10
g/dl (Hto 30%). El objetivo es administrar suficiente hierro para obtener los
siguientes parámetros: ferritina sérica > 100 ug/L y % de glóbulos rojos
hipocrómicos < 10% (ó saturación de transferrina > 20%).
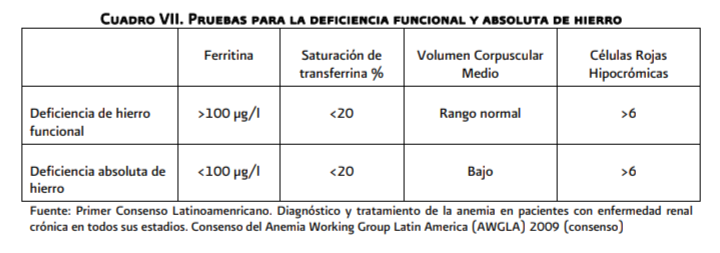
El
porcentaje de glóbulos rojos hipocrómicos es el mejor indicador de deficiencia
funcional de hierro, si este último no está disponible, se debe determinar la
saturación de transferrina y como tercera opción el contendido de hemoglobina
en reticulocitos (<29 pg) (cuadro VII)
En
pacientes con deficiencia de hierro funcional, los suplementos de hierro se
deben administrar de forma concurrente al inicio del agente estimulador de la
eritropoyesis
En fase
de prediálisis se recomienda administrar hierro elemental en una dosis diaria
para adultos de 100 a 200 mg dividido en tres dosis o en una dosis nocturna por
vía oral. El hierro oral debe administrase sin ingesta concomitante de
alimentos otras medicamentos, se han reportado mejores niveles de absorción con
los preparados trivalentes (complejo de hierro polimaltosado).
Los
pacientes que se encuentran en hemodiálisis, usualmente tienen mayores
requerimientos de hierro. La vía de administración del hierro más óptima en
estos pacientes es la intravenosa
La forma
más segura de hierro intravenoso es el hierro sucrosa, seguido por el hierro
gluconato
La dosis de carga será de 1 gramo de hierro IV, con dosificación óptima de 25-150 mg/semana durante los primeros seis meses de terapia con agentes estimuladores de hierro. La dosis de carga puede ser distribuida en 5 a 10 administraciones a través de las sesiones de diálisis.
La
infusión de hierro debe ser con solución fisiológica (suero salino 0.9%) o
siguiendo estrictamente las recomendaciones del fabricante.
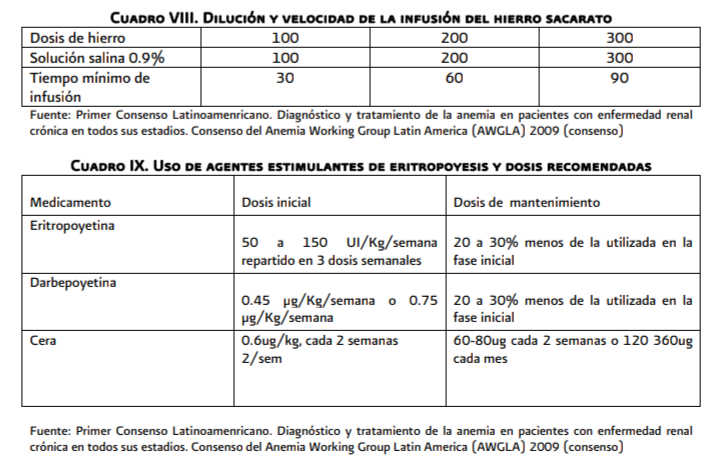
El hierro
intravenoso debe ser administrado preferentemente en infusión lenta en las dos
últimas horas de la diálisis empleando venas que no se vayan a utilizar para la
creación de accesos vasculares (cuadro VIII)
En los
pacientes en hemodiálisis, la frecuencia del control del metabolismo férrico es
idealmente mensual o como mínimo cada tres meses. No debe realizarse antes de
los 15 días de la última dosis de hierro parenteral
Las
reservas de hierro se deben evaluar cada 2 a 6 meses en pacientes sin
tratamiento con agentes estimuladores de eritropoyesis
En
pacientes con enfermedad renal crónica sin tratamiento con eritropoyetina y con
saturación de transferrina > 20% y ferritina > 100 ng/ml, la medición de
la saturación de transferrina y de la ferritina debe hacerse cada tres a seis
semanas
La administración de hierro debe ser interrumpida cuando la ferritina es > de 500 ng/ml, la saturación de la transferrina > de 45% y no hay evidencia de pérdida hemática.
En los
pacientes tratados con hierro, el nivel de ferritina no debe exceder los 800
ng/dl
En los
pacientes con ferritina sérica 2 800 ug/L (% saturación de transferrina 2 al
50%) y siempre que no haya signos de deficiencia funcional de hierro, el hierro
intravenoso deberá suspenderse hasta que estos valores o el nivel de
hemoglobina desciendan, momento en el cual se debe reiniciar el hierro
intravenoso a la mitad de la dosis previa
Una vez
alcanzado el nivel óptimo de hemoglobina y siendo los depósitos de hierro
adecuados, en los pacientes en hemodiálisis, es necesario establecer una dosis
de mantenimiento de hierro intravenoso
En los
primeros meses de reposición férrica por vía endovenosa, la dosis puede oscilar
entre 25 y 300 mg de Fe por semana, adecuándola de acuerdo a la situación
clínica de cada paciente. Luego de esa etapa de reposición inicial, la dosis de
mantenimiento suele ser de 25 a 200 mg por mes.
El
mantener un nivel de hemoglobina > 12.0g/dl
con el uso de eritropoyetina en pacientes con enfermedad renal crónica que se
encuentran en hemodiálisis se asocia con una relación costo-efectividad
desfavorable.
Estudios
de evaluación económica sugieren que el tratamiento de la anemia secundaria a
enfermedad crónica con agentes estimuladores de la eritropoyesis para alcanzar
una hemoglobina de 11.0 g/dl es probablemente más costo-efectivo
El
tratamiento con agentes estimulantes de la eritropoyesis se debe considerar en
pacientes con anemia secundaria a enfermedad renal crónica que tienen la
probabilidad de beneficiarse en términos de calidad de vida y función física
así como para evitar la transfusión en pacientes considerados como candidatos a
transplante renal.
Se
deben iniciar los agentes estimuladores de eritropoyesis cuando las reservas de
hierro han sido corregidas, otras causas secundarias de anemia han sido
tratadas y el nivel de hemoglobina persiste < 10 g/dl.
Los mecanismos del exceso de mortalidad debido a eventos cardiovasculares podrían estar relacionados con un incremento en la tendencia de trombosis cardiovascular o hipertensión.
Los pacientes con anemia secundaria a enfermedad renal crónica en tratamiento con agentes estimuladores de la eritropoyesis deben tener como meta alcanzar un nivel de hemoglobina entre 10.5 – 12.5 g/dl.
En
pacientes con enfermedad renal crónica que reciben tratamiento con agentes
estimuladores de la eritropoyesis, el nivel de hemoglobina no debe ser superior
a 13g/dl, independientemente de la etapa evolutiva de la enfermedad
Es necesario realizar ensayos clínicos con un poder estadístico adecuado, metodológicamente bien diseñados y con evaluación de desenlaces objetivos para identificar el nivel óptimo de hemoglobina que se debe conseguir con el tratamiento en pacientes con enfermedad renal crónica.
El tratamiento con eritropoyetina humana recombinante en pacientes en prediálisis, corrige la anemia, evita la necesidad de transfusiones de sangre, mejora la calidad de vida y la capacidad de realizar ejercicios. Debe evaluarse con cuidado sí los beneficios en calidad de vida compensan el coste extra del uso de eritropoyetina humana recombinante en prediálsis
No
todos los pacientes con enfermedad renal crónica, requieren tratamiento con
agentes estimuladores de eritropoyesis. En aquellos pacientes candidatos a
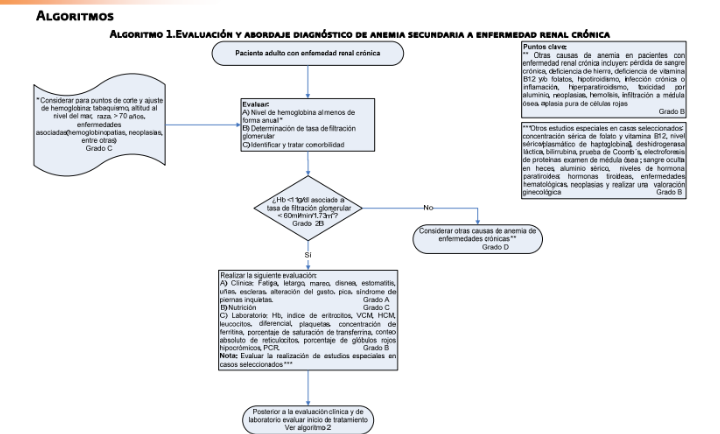
empleo de eritropoyetina, la selección del agente a emplear debe considerar la
disponibilidad local (cuadro IX)
El
tratamiento con agentes estimuladores de eritropoyesis, se debe considerar
cuando la concentración de hemoglobina esté consistentemente por debajo de 10
g/dL (hematocrito 30%), y cuando se hayan descartado otras causas de anemia. En
condiciones especiales como: insuficiencia cardiaca congestiva, drepanocitosis,
altura mayor a 1,500 metros sobre el nivel del mar, se debe realizar ajuste del
nivel de hemoglobina
No se
recomienda un nivel de hemoglobina > 12 g/dl en pacientes con enfermedad
renal crónica y enfermedad cardiovascular severa (clase III de la New York
Heart Association)
En pacientes diabéticos, especialmente con vasculopatía periférica, se debe tratar de no elevar la hemoglobina > 12 g/dl.
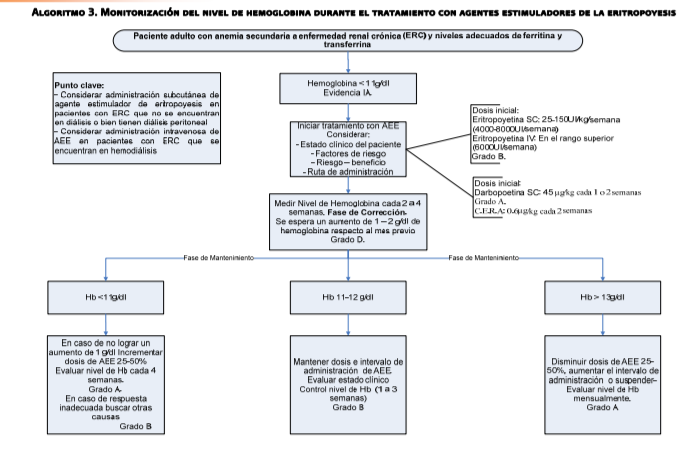
La
dosis inicial de eritropoyetina debe ser de 25 a 150 UI/kg/semana (4,000 a
8,000). La administración subcutánea se aplica dos a tres veces por semana. En
el caso de la administración intravenosa, la dosis inicial debe ser en el rango
superior de 6,000 UI/semana tres veces por semana. La eritropoyetina Beta puede
administrarse una vez a la semana.
La
dosis inicial del agente estimulador de la eritropoyesis debe considerar el
nivel basal de hemoglobina del paciente, nivel de hemoglobina meta u óptimo por
alcanzar, la tasa de incremento observada y circunstancias clínicas
En la
fase de corrección, la dosis inicial del agente estimulador de la eritropoyesis
en pacientes virgenes a tratamiento debe ser normalmente 20 a 30 % más alta que
la dosis empleada en la fase de mantenimiento
La terapia con agente estimulador de la eritropoyesis no se debe iniciar ante la presencia de deficiencia absoluta de hierro (ferritina < 100 ng/ml).
Se recomienda que los niveles de hemoglobina meta u óptimos a alcanzar se apliquen exclusivamente a pacientes que reciben agentes estimuladores de la eritropoyesis.
No
existe diferencia significativa entre la administración subcutánea de
eritropoyetina humana ecombinante una vez por semana versus tres veces por
semana.
La ruta
de administración del agente estimulador de la eritropoyesis se determina con
base en estadio de la enfermedad renal crónica, ajuste del tratamiento,
eficacia, seguridad y clase de agente estimulador utilizado. La via subcutánea
es de elección en pacientes que se encuentran en diálisis peritoneal y en
estadio 3 y 4 de la enfermedad renal crónica, dado que permite su
autoadministración.
La via subcutánea puede reducir substancialmente el requerimiento de la dosis del agente estimulador de eritropoyesis.
Para
los pacientes en hemodiálisis, la via de administración intravenosa es preferible
debido al confort y conveniencia.
En
pacientes con enfermedad renal crónica no dializados la eritropoyetina debe
administrase via subcutánea por razones prácticas y económicas, esta via
permite reducir substancialmente la dosis requerida de eritropoyetina.
Cuando los eritropoyesis agentes se estimuladores administran por de via subcutánea, se debe cambiar el sitio de inyección con cada administración, de preferencia en el antebrazo.
El
empleo de agentes estimuladores de acción prolongado puede limitar la
frecuencia de administración y pueden ser de elección en pacientes que no se
encuentran hemodiálisis.
Los
pacientes que reciben agentes estimuladores de la eritropoyesis requieren un
control del nivel de hemoglobina con frecuencia mensual durante la fase de
corrección. En los pacientes que no se encuentran en hemodiálisis, la
hemoglobina se debe vigilar cada 1 - 3 meses durante la fase de mantenimiento
Los
ajustes en la dosis del agente estimulador de la eritropoyesis se debe considerar
cuando la hemoglobina esta entre < 11 o > 12 g/dL con la intención de
mantener un equilibrio entre los beneficios y la seguridad del paciente
Se
sugiere que la dosis del agente estimulador de eritropoyesis idealmente se
reduzca, en lugar de suspenderse, cuando se requiera un ajuste a la baja del
nivel de hemoglobina.
Si el
aumento de hemoglobina después de comenzar los agentes estimulantes de
eritropoyesis o después de aumentar la dosis, es menor de 0,7 g/dL.
(Hematocrito < 8%), en un período de 2 a 4 semanas, la dosis de los agentes
estimulantes de eritropoyesis, debe aumentarse en un 50%
Si la
velocidad de aumento de la hemoglobina después del inicio de los agentes
estimulantes de eritropoyesis o después de aumentar la dosis, es mayor de 2,5
g/dL (hematocrito > 8 %) por mes si la concentración de hemoglobina es mayor
que el nivel deseado, la dosis semanal de los agentes estimulantes de
eritropoyesis, se debe reducir entre un 25 a 50%
Se
recomienda que la dosis del agente estimulador de eritropoyesis en pacientes
dependientes del agente se continue durante una enfermedad aguda,
procedimientos quirúrgicos u otra causa de hospitalización.
La
dosis inicial recomendada de C.E.R.A. es de 0.60 pg/kg una vez cada dos semanas
(fase de corrección) y una vez cada 4 semanas (fase de mantenimiento). La
seguridad y tolerabilidad del activador es similar a la de los agentes
estimuladores de eritropoyetina
La
dosis inicial de darbepoetin alfa en pacientes con enfermedad renal crónica o
en diálisis peritoneal, es de 0.45 pg/kg de peso, por vía subcutánea, en dosis
única. Para los pacientes en hemodiálisis, es la misma dosis tanto por vía
intravenosa como subcutánea
El
nivel de hemoglobina debe medirse entre ly 2 semanas después de iniciado o
modificado el tratamiento con darbepoetina. Una vez estabilizado el nivel de
hemoglobina у sin que existan procesos intercurrentes, se debe controlar cada 4
a 6 semanas, tanto para diálisis peritoneal como hemodiálisis
Si el
aumento de la hemoglobina es menor de 1 gr en 4 semanas, se debe aumentar la
dosis en 25%, si el aumento de la hemoglobina es > 2.5 g entre 1 y 4
semanas, se debe disminuir la dosis en un 50%. Si la hemoglobina pasa de 13
g/dl, se debe omitir la darbepoetina hasta lograr un nivel de 11 g/dl,
reiniciando la darbepoetina con una dosis menor del 50% de la previa
Con
relación a la conversión de eritropoyetina alfa y beta a darbepoetina, en
aquellos pacientes que reciben eritropoyetina 2 o 3 veces a la semana, se pasan
a una dosis semanal de darbepoetina, si reciben la eritropoyetina una vez a la
semana, la darbepoetina se administra cada dos semanas. La equivalencia de
dosis, es la siguiente: 200 UI de eritropoyetina son iguales a l pg de
darbepoetina
Durante la administración de hierro dextrán se recomienda disponer de los medicamentos y personal entrenado para evaluar y atender posibles reacciones anafilácticas.
Previo
al uso de hierro dextrán se recomienda administrar una dosis de prueba. Debe
tenerse especial precaución ante el antecedente intolerancia o alergia a
múltiples fármacos.
La
eritropoyetina humana recombinante incrementa la viscosidad sanguínea como
resultado de un incremento de la masa eritrocitaria e incrementa el riesgo de
trombosis debido a un incremento de la inflamación y déficit de la actividad
fibrinolítica
Se debe realizar vigilancia permanente de la presión arterial en todos los pacientes que reciben agentes estimuladores de eritropoyesis.
Previo
al inicio de agentes estimuladores de eritropoyesis, los pacientes deben estar
de preferencia normotensos. Los pacientes con encefalopatía hipertensiva no
deben recibir estos agentes.
Si
aparece hipertensión arterial durante el tratamiento con agentes estimuladores
de eritropoyesis (AEE), pueden utilizarse las siguientes alternativas para el
control de la presión arterial: iniciar tratamiento antihipertensivo o
incrementar las dosis si el paciente lo está recibiendo, disminuir la dosis del
AEE (en caso de recibirlo mediante vía intravenosa) administrarla subcutánea
por vía
No existe suficiente evidencia para incrementar la vigilancia de la permeabilidad del acceso vascular cuando el paciente recibe AEE.
La
profilaxis de la trombosis del acceso vascular mediante el uso de
anticoagulantes o antiagregantes plaquetarios no ha resultado efectiva.
Los
agentes estimuladores de eritropoyesis no deben descontinuarse en los pacientes
que se van a someter a cirugía, en los que desarrollan enfermedad intercurrente
aguda o los que requieran de transfusiones por sangrado agudo.
INDICACIONES
DE TRANSFUSION
En
todos los pacientes con anemia secundaria a enfermedad renal crónica que son
candidatos a trasplante renal, debe evitarse la transfusión de glóbulos rojos
La
transfusión de glóbulos rojos está indicada en pacientes con anemia aguda y
grave asociada inestabilidad hemólisis aguda o sepsis severa hemodinámica,
Un
nivel de hemoglobina recomendado por si solo, no justifica la transfusión
sanguínea en el paciente con anemia y enfermedad renal crónica
Ante el
paciente en tratamiento con AEE que presenta pérdida sanguinea Y cuya
concentración de Hb descienda a niveles críticos, no debe suspenderse la
administración de AEE. La administración de hierro deberá suspenderse después
de la transfusión y reiniciarse 5 a 6 días después
La
transfusión de glóbulos rojos esta indicada siempre que el paciente tenga
sintomas de anemia (fatiga fácil, disnea, taquicardia) independiente del nivel
de hemoglobina
Los
pacientes mayores de 65 años con patologías cardiovasculares o pulmonares
pueden tolerar pobremente la anemia, se sugiere considerar transfusión cuando
la Hb es <8g/dl.
En
pacientes que van a ser sometidos a procedimientos quirúrgicos la transfusión
está indicada cuando la Hb está por debajo de 7g/dl y está contraindicada si la
Hb es >10g/dl.
Se
prefieren los preparados sanguíneos leucorreducidos en pacientes crónicamente
transfundidos, receptores potenciales de trasplante, paciente con reacciones
transfusionales previas, pacientes seronegativos para CMV o en quienes no estén
disponibles componentes seronegativos.
Concepto
y causas
La
respuesta inadecuada ó resistencia al tratamiento con AEE se define como el
fracaso para alcanzar el nivel de Hb deseado a pesar de una dosis de
eritropoyetina alfa o beta por vía SC >300UI/kg/semana (ó eritropoyetina
450UI/kg/semana via endovenosa), o más de darbepoetina alfa >1.5ug/kg/semana
La
causa mas común de resistencia a la eritropoyetina es la deficiencia absoluta o
funcional de hierro y las enfermedades inflamatorias
El
apego debe ser supervisado en todos los pacientes que se auto administran
agentes estimuladores de eritropoyetina
En los
pacientes con hiperrespuesta al tratamiento con agentes estimuladores de
eritropoyesis sin deficiencia de hierro, se deben investigar otras causas
comunes de anemia y tratarlas de forma correcta
debe
sospechar resistencia a la eritropoyetina cuando el paciente no alcanza el
objetivo de Hb mientras recibe 300 unidades/kg/semana 20,000 unidades/semana)
tiene necesidad permanente de estas dosis para mantener el objetivo
Las
siguientes condiciones puede causar resistencia a la terapia y deben ser investigadas
y tratadas: dosis inadecuada o incumplimiento de la administración de agentes
estimulantes de la eritropoyesis, aplicación incorrecta, diálisis inadecuada,
pérdida crónica de sangre, infección o inflamación, lupus eritematoso
sistémico, hiperparatiroidismo, intoxicación por aluminio, hemoglobinopatías,
déficit de vitamina B12 o folatos, aplasia selectiva de glóbulos rojos, mieloma
múltiple/mielofibrosis, producción de anticuerpo anti EPO, proceso maligno,
desnutrición, hemólisis y efectos adversos de IECA e inmunosupresores.
El
tratamiento con vitamina E puede reducir el estrés oxidativo, el cual se asocia
con resistencia a tratamiento con agentes estimuladores de eritropoyesis. Una
dosis oral de vitamina E (1200 UI) administrada 6 horas antes de la sesión de
hemodiálisis asociado a hierro intravenoso puede proteger contra el estrés
oxidativo
La
corrección de la deficiencia de vitamina C puede reducir la resistencia (baja
respuesta) a los agentes estimuladores de eritropoyesis y potenciar el efecto de
la vitamina E.
En un
subgrupo de pacientes en hemodiálisis la suplementación de L-carnitina (terapia
adyuvante) puede contribuir a mejoría de la resistencia a los AEE y mejorar el
nivel de hemoglobina. Esta forma de terapia no se recomienda para su uso rutinario
Se
sugiere enviar a Hematología al paciente con resistencia o hiporespuesta al uso
de agentes estimuladores de la eritropoyesis, particularmente al paciente con
sospecha de hemoglobinopatías, aplasia selectiva de glóbulos rojos, por producción
de anticuerpos antieritropoyetina, mielofibrosis, mieloma múltiple, hemolisis y
neoplasias
Se
recomienda enviar a segundo y tercer nivel de atención, al paciente con
evidencia de resistencia a eritropoyetina, efectos adversos graves secundarios la
aplicación de a eritropoyetina: hipertensión arterial resistente a tratamiento
o de otro origen a la enfermedad renal crónica, desarrollo de evento trombótico
independiente a las cifras de hemoglobina y ante hemólisis.
Desde la
evaluación basal de la anemia, los depósitos de hierro deben supervisarse
regularmente, mediante la determinación de ferritina sérica y/o el aporte de
hierro a los glóbulos rojos (porcentaje de glóbulos rojos hipocrómicos). Si la
última prueba no está disponible, entonces, se pueden usar como sustituto, la
medición de % de saturación de transferrina concentración la determinación de
hemoglobina reticulocitos (> 31 picogramos) de en la los
En
pacientes con enfermedad renal crónica y hemoglobina estable de 10 g/dl, que no
reciben agentes estimuladores de eritropoyetina y cuyo % de glóbulos rojos
hipocrómicos sea menor de 10% (% saturación de transferrina 2 a 20%) y la
ferritina sérica 2 100 pg/L, los depósitos de hierro se deben medir cada 3 6
meses
Una vez
alcanzado el nivel deseado de hemoglobina, el % glóbulos rojos hipocrómicos o
el % de saturación de transferrina y la ferritina sérica, deben medirse por lo
menos cada 3 a 6 meses
El
tratamiento con hierro intravenoso no se debe descontinuar para hacer las
determinaciones de los diferentes parámetros hematológicos
Durante
el tratamiento con agentes estimuladores de eritropoyesis se recomienda tener
control de la concentración de hemoglobina cada 2 a 4 semanas durante la fase
de corrección y cada la 3 meses en el paciente estable
Durante
la fase de corrección, la tasa de incremento del nivel de hemoglobina debe ser
de l a 2 g/dl por mes, un cambio < de 1 g/dl puede indicar la necesidad de
una modificación o ajuste del 25% (arriba o abajo) de la dosis total semanal
del AEE. Un incremento > 2 g/dl por mes es indeseable y requiere ajuste
mediante la suspensión temporal o disminución de la dosis total semanal entre
25 a 50%.
Durante
la fase de mantenimiento, cuando el nivel de hemoglobina es estable, el nivel
de hemoglobina debe ser supervisado cada 1 a 2 meses y quizá menos frecuente en
pacientes con enfermedad renal crónica que no se encuentran en diálisis. Un
cambio > lg/dl en el nivel de hemoglobina puede indicar la necesidad de
ajuste del 25% de la dosis total semanal del AEE o bien ajuste en la frecuencia
de administración de a cuerdo al tipo de AEE
Un
nivel de ferritina sérica mayor de 800 mg/l es sugestivo de sobrecarga de
hierro
Durante
el tratamiento con hierro se recomienda realizar un monitoreo cada 1 a 3 meses
para evitar la toxicidad.





























No hay comentarios.:
Publicar un comentario