NEUMONIA ADQUIRIDA EN LA COMUNIDAD
La
neumonía adquirida en la comunidad es una enfermedad común y potencialmente
grave. Se asocia con una morbilidad y mortalidad considerables, especialmente
en adultos mayores y en aquellos con comorbilidades significativas. A pesar de
la gran cantidad de investigación e información y del desarrollo de agentes
antimicrobianos, la neumonía continúa siendo una causa importante de
complicaciones y muerte.
Es
una enfermedad infecciosa respiratoria aguda con una incidencia que oscila
entre 3 y 8 casos por 1.000 habitantes por año. Esta incidencia aumenta con la
edad y las comorbilidades.
La
prevalencia de los diferentes microorganismos causantes de neumonía varía según
los pacientes estén hospitalizados o no, pero también según la edad, los
criterios diagnósticos utilizados, las pruebas empleadas, el índice de gravedad
de la NAC, o la presencia de diferentes comorbilidades.
Usando
métodos moleculares, los virus son detectados en aproximadamente un tercio de
los casos de NAC en adultos. Influenza es la causa viral más significativa en
los adultos. La infección mixta por virus y bacterias es relativamente común.
Se
ha encontrado relación entre la presencia de EPOC, la utilización de
corticoides, la taquipnea al ingreso y el uso previo de antibióticos con la NAC
por bacilos gramnegativos.
Se
recomienda utilizar las vacunas de polisacáridos de pneumococo para prevenir la
enfermedad por pneumococo invasiva en adultos sanos; no se recomienda su uso en
niños ya que en este grupo de edad es pobremente inmunogénica.
Se
recomienda utilizar la vacuna PCV13 en adultos mayores de 65 años de edad para
prevenir neumonía adquirida en la comunidad bacterémica, no bacterémica, y la
enfermedad invasiva por pneumococo.
No
se recomienda el uso de PCV13 en adultos sanos < de 65 años de edad que no
tengan un factor de riesgo específico para infección por pneumococo (Ej. fumadores,
pacientes con enfermedad cardiaca crónica, enfermedad pulmonar crónica, Diabetes,
alcoholismo, o enfermedad hepática crónica).
Las
vacunas contra la influenza proveen una protección moderada contra la influenza
que se puede confirmar por virología, pero esa protección se ve reducida o ausente
en algunas estaciones o temporadas del año.
Se
recomienda inmunización anual en todas las personas, con una dosis doble
calendarizada en niños menores de 8 años de edad que no han sido previamente
inmunizada y una dosis única para el resto de la gente.
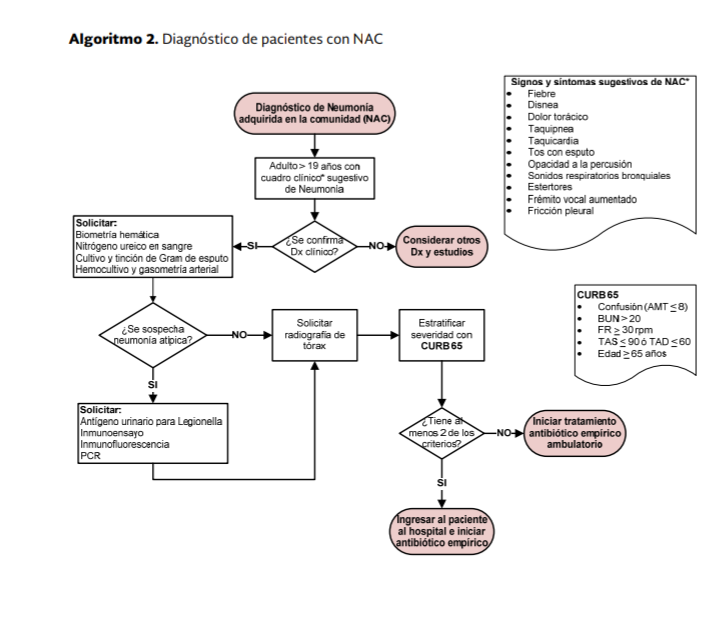
A la
exploración física se puede encontrar fiebre (menos confiable en adultos
mayores), taquipnea y taquicardia. En pacientes con sepsis o enfermedades comórbidas
subyacentes (como enfermedad hepática terminal o desnutrición) los pacientes se
pueden presentar con hipotermia en lugar de fiebre.
A la
auscultación se puede encontrar egofonía o sonidos respiratorios bronquiales.
No
hay combinación alguna de exploración física e historia clínica que pueda
confirmar el diagnóstico de neumonía; los hallazgos clínicos individuales o combinados
no predicen de forma adecuada si un paciente tiene o no neumonía.
No
se puede realizar un diagnóstico confiable de NAC por M. pneumoniae basándose
únicamente en los signos y síntomas clínicos.
Se
debe realizar una radiografía de tórax, si se requiere de certeza diagnóstica
en el manejo de un paciente con sospecha de neumonía.
La
neumonía se caracteriza por un infiltrado pulmonar de nueva aparición en la
radiografía de tórax junto con fiebre, tos, producción de esputo, falta de
aire, hallazgos físicos de consolidación, y leucocitosis. El dolor torácico
pleural y el estado confusional a menudo están presentes.
Sin
embargo, algunos pacientes (adultos mayores) no tosen, no producen esputo, ni
tienen elevación de glóbulos blancos, y alrededor del 30% no presentan fiebre a
su admisión hospitalaria.
Se
debe sospechar neumonía en todo paciente que presente fiebre, taquicardia,
disminución de sonidos respiratorios, sensación de falta de aire y crepitaciones
a la auscultación.
La evidencia
radiográfica de neumonía se define como la presencia de consolidación (una
opacidad densa o esponjosa con o sin broncograma aéreo, otros infiltrados
(densidades intersticiales o alveolares lineales e incompletas) o efusión
pleural.
Se
sugiere realizar radiografía de tórax a todo paciente con datos sugestivos de
neumonía o, de contar con el recurso, utilizar ultrasonido.
Si
se realiza radiografía de tórax se debe tomar en cuenta que ésta no permite establecer
un diagnóstico etiológico, ya que no hay un patrón radiológico exclusivo para
cada microorganismo. Se ha observado que los infiltrados homogéneos son más frecuentes
en las NAC bacterianas, hay un mayor deterioro radiológico en la Legionella y
una resolución más tardía, y en S. aureus es más común la cavitación y el
neumotórax.
Se
sugiere que, de contar con el recurso, se utilize la tomografía computarizada
de tórax como apoyo en el diagnóstico de pacientes con neumonía adquirida en la
comunidad.
Biomarcadores
como procalcitonina y proteína C reactiva son de utilidad para predecir
mortalidad, complicaciones y respuesta a tratamiento en pacientes con NAC.
Se
recomienda utilizar la medición de procalcitonina y proteína C reactiva para
predecir desenlaces y como apoyo en la selección de tratamiento en pacientes con
NAC.
Se
sugiere obtener hemocultivo antes de iniciar antibioticoterapia y su uso
principal debe ser en pacientes con NAC severa para descartar otros agentes
infecciosos como S. aureus, P. aeruginosa, y otros bacilos Gram-negativos
que puedan modificar la selección del antibiótico inicial.
La
realización de hemocultivo en pacientes hospitalizados con NAC es opcional y se
debe realizar de forma selectiva.
La
tinción de Gram del esputo es un examen diagnóstico confiable para el
diagnóstico etiológico temprano de NAC bacteriana que ayuda a seleccionar el
tratamiento antibiótico inicial.
Más
del 40% de los pacientes son incapaces de producir esputo o de hacerlo de forma
rutinaria. El rendimiento de los cultivos es mucho mayor (hasta en el 60% de
casos) con aspirado endotraqueal, con muestra por broncoscopía o por aspirado
con aguja transtorácica. Las muestras y su procesamiento deben ser manejados
con especial atención porque esto influye en la precisión diagnóstica de las
pruebas y en su costo efectividad.
Se
sugiere realizar cultivo de esputo en pacientes con NAC severa y que estén
intubados.
Se
debe solicitar cultivo de las secreciones respiratorias en pacientes con NAC
severa en áreas en donde Legionella sea endémica.
Se
sugiere utilizar herramientas como la CURB-65 o PSI para estratificar el riesgo
de mortalidad en pacientes adultos con NAC y así, decidir quiénes recibirán
tratamiento ambulatorio o intrahospitalario.
Se
recomienda utilizar PSI como primera opción para determinar el sitio de tratamiento
inicial (ambulatorio o intrahospitalario) en pacientes con NAC.
Se
recomienda el tratamiento ambulatorio en las clases I y II del PSI, excepto que
exista hipoxemia.
Se
recomienda ingreso a unidades de observación de corta estancia en la clase III
del PSI, e ingreso hospitalario en clases IV y V.
De
acuerdo a CURB-65, se recomienda el ingreso hospitalario cuando la puntuación
es superior a 1 punto, especialmente si existen otros factores de gravedad
asociados como la hipoxemia o la presencia de infiltrados multilobares en la
radiografía de tórax.
Se
debe considerar ingreso hospitalario en pacientes con problemas para alimentarse
vía oral, con déficit cognitivo, y con enfermedad neuromuscular severa.
No
se sugiere utilizar PSI en niños, mujeres embarazadas, pacientes
inmunocomprometidos, pacientes con neumonía intrahospitalaria, por aspiración o
con sospecha de tuberculosis.
El tratamiento de la
neumonía incluye el uso de antibioticos, reposo, fluídos, el manejo de complicaciones
y cuidados profesionales en casa. El oxígeno suplementario es indispensable
para mejorar la saturación de oxígeno en los gases en sangre arterial.
La terapia con oxígeno
frecuentemente es necesaria en aquellos casos de neumonía severa. (Definida como
un score en CURB-65 de 3 o más)
Se recomienda la
suplementación de oxígeno con ventilación no invasiva en pacientes adultos con neumonía
adquirida en la comunidad.
Muchos pacientes con
neumonía severa presentan algún grado de depleción de volúmen, y la reposición adecuada
de líquidos es esencial. La cantidad y la
velocidad se deben
calcular cuidadosamente de acuerdo a la condición clínica del paciente y para evitar
complicaciones como el edema pulmonar.
Se recomienda la
reposición de líquidos y electrolitos con solución salina o solución glucosada
al 5%.
La neumonía es una
causa común de dolor torácico en el adulto. El dolor torácico pleurítico es
causado por la inflamación de la pleura parietal y se puede disparar por varias
causas.
Se sugiere dar tratamiento
con antiinflamatorios no esteroideos en aquellos pacientes adultos con NAC que
presenten dolor torácico de origen pleural.
El
tratamiento antimicrobiano empírico se dirige a las etiologías bacterianas más
comunes.
Los
patógenos más frecuentemente detectados en los pacientes que llevan tratamiento
ambulatorio, son S. pneumoniae, Mycoplasma pneumoniae, y virus respiratorios
(influenza, parainfluenza, sincitial respiratorio). Legionella pneumophila y
Haemophilus influenzae son menos comunes.
Se
debe tomar en cuenta la epidemiología local, antecedentes de viajes, y otras
pistas epidemiológicas y clínicas al seleccionar un régimen empírico. Se debe
iniciar el tratamiento antibiótico lo más pronto posible una vez que el
diagnóstico de NAC se establezca
Se
sugiere dar monoterapia en pacientes con NAC leve. Se sugiere iniciar con
amoxicilina en lugar de un macrólido o una tetraciclina.
En
pacientes alérgicos a penicilina se sugiere iniciar con macrólido o tetraciclina.
No se debe iniciar tratamiento con fluoroquinolonas en pacientes con NAC leve.
Se
recomienda iniciar el tratamiento de pacientes con NAC moderada severa con:
1.
Quinolona en monoterapia (levofloxacino vía oral o intravenosa) ó
2.
Cefalosporina de tercera generación (cefotaxima o ceftriaxona) o amoxicilina/clavulanato
con un macrólido.
Se recomienda iniciar
tratamiento en pacientes admitidos a UCI con:
1. betalactámico IV
asociado a un macrólido por la misma vía, y
2. si no se pueden administrar
macrólidos se sugiere la combinación de betalactámico más quinolona IV.
Se sugiere una combinación inicial con un beta lactámico (ceftriaxona, cefotaxima, ceftarolina, o ampicilina sulbactam) más tratamiento IV con azitromicina en pacientes hospitalizados que requieren cuidados en terapia intensiva. Para quienes no puedan tomar azitromicina, se sugiere una fluoroquinolona (lovofloxacino o moxifloxacino) como segundo agente (Ej. combinado con un betalactámico)
BIBLIOGRAFIA: GPC
Prevención,
diagnóstico y tratamiento de la neumonía adquirida en la comunidad.
IMSS-234-09 Fecha de Actualización Diciembre 2017
Evidencias y Recomendaciones Referencia Rápida


























No hay comentarios.:
Publicar un comentario