MELANOMA CUTANEO
El
Melanoma Cutáneo (MC) es la causa más frecuente de cáncer en países
desarrollados como: Estados Unidos de Norteamérica, Escocia, Canadá y
Australia, se ha reportado que en estos 2 últimos, los cánceres de piel
corresponden a un tercio de todas las neoplasias; a pesar de lograrse un
diagnóstico más temprano en estos países, el melanoma permanece como una de las
primeras causas de muerte. La mayoría de estas muertes ocurrirán a una edad más
temprana en comparación con otro tipo de tumores sólidos.
.
La detección
oportuna es un factor determinante en el diagnóstico y tratamiento del melanoma
cutáneo, ésta se basa en los datos clínicos de una lesión cutánea sospechosa
(nevo) y la vigilancia de sus características: color, diámetro, elevación,
bordes asimétricos. La identificación de individuos con alto riesgo para
presentar melanoma cutáneo debe ser incluidos en un programa de vigilancia.
La
incidencia de MC es mayor en personas blancas, ésta población es
aproximadamente 20 veces más probable de desarrollar la enfermedad que las
personas de raza negra; es poco frecuente en personas jóvenes, con sólo el 2
por ciento de los melanomas que ocurren en personas menores de 20 años y
aproximadamente el 0,3 por ciento en los niños menores de 14 años.
Es el cáncer más común en las mujeres de 25 a 29 años de edad, y es segundo después del cáncer de mama en mujeres de 30 a 34 años.
En 2010, el melanoma se estimó para clasificar en el séptimo lugar en incidencia de cáncer en hombres y el octavo en mujeres.
De
acuerdo con la Organización Mundial de la Salud, la incidencia de cáncer de
piel se ha triplicado en las últimas dos décadas, razón suficiente para
estudiar la epidemiología de esta neoplasia en nuestro país.
En
México se desconoce la verdadera incidencia del melanoma cutáneo (MC), hay
grandes variaciones dependiendo de las series publicadas.
En
México ocupa el tercer lugar entre los cánceres de la piel, con 14.1 %. Según
las estadísticas del Instituto Nacional de Cancerología ha aumentado hasta 500
% en los últimos años, y de acuerdo con un estudio retrospectivo basado en los
datos del Registro Histopatológico deNeoplasias Malignas, la incidencia global
demelanoma calculada fue de 1.01/100 mil habitantes.
Afecta
a todas las razas, pero es más frecuente en caucásicos, en quienes la
incidencia se ha triplicado en los últimos 40 años.
La
estrategia central en la prevención y detección oportuna de los individuos de
alto riesgo y en pacientes con sospecha de MC debe estar dirigida a medidas de
protección solar en la población con factores de riesgo reconocidos, el
autocuidado incluyendo en estos la autoexploración; una exploración sistemática
en los pacientes con alto riesgo y lesiones sospechosas que apoye el
diagnóstico oportuno y el envío a segundo nivel en una forma rápida y eficaz;
con lo cual se tendrá impacto en reducir la morbilidad asociada. De tal manera
que esta guía de práctica clínica permitirá disminuir la variabilida
diagnóstica en la atención de losindividuos con alto riesgo de desarrollar MC y
en los pacientes con sospecha de MC.
La
gente se broncea para verse sana, pero las apariencias pueden engañar: las
radiaciones ultravioleta son causa de los tres tipos de cáncer de piel. El
melanoma, un tumor de las células que producen el pigmento dérmico melanina es
el tipo menos frecuente pero el más eleva la mortalidad, y a él se deben el 75%
de las muertes por cáncer de piel en el mundo.
Se ha visto que el uso de cámaras de bronceado aumenta el riesgo de presentar melanoma maligno por la concentración de los rayos ultravioleta. En un meta análisis publicado en 2006, los resultados mostraron un incremento de 15% de riesgo de melanomas entre aquellas personas que habían usado las cámaras de bronceado por lo menos en una ocasión en comparación con los que nunca lo habían hecho.
De los
pacientes con melanoma, 87% tenían un médico de primer contacto, y de estos el
63% había visto a su médico en el año previo al diagnóstico, pero solo el 20%
habían acudido a un dermatólogo.
Los médicos de primer contacto por lo tanto tienen una buena oportunidad para hacer el diagnóstico del melanoma en fases tempranas si se hace una buena observación de las lesiones sospechosas.
El
Melanoma es un tumor que resulta de la transformación maligna de los
melanocitos, estas son las células productoras del pigmento cutáneo; suele
presentarse en piel, siendo el más frecuente, pero también en mucosas, retina y
leptomeninges. Se reconoce su desarrollo a partir de la exposición intensa e
intermitente a los Rayos Ultravioleta (UV) lo que da como resultado la
quemadura solar, lo cual se traduce, como el mayor carcinogénico involucrado en
la génesis del melanoma, sobretodo en población genéticamente predispuesta,
como la de raza blanca, individuos con sensibilidad solar, con nevos
melanocíticos o con historia familiar de MC.
La
radiación ultravioleta o rayos UV, es una emisión electromagnética que a
diferencia de la luz visible y el calor térmico, no pueden ser detectados por
el cuerpo humano. La radiación ultravioleta se clasifica de acuerdo a su
longitud de onda en: UVB (290-320nm), UVA (320- 400nm) y UVC (100-290nm).
La
intensidad de la exposición a la radiación solar es mayor dependiendo de la:
- latitud
- estación del año
- hora del día
El
agua, nieve, arena y concreto pueden reflejar hasta el 90% de los rayos UV a la
piel. Cabe mencionar que la sombra reduce la radiación del sol entre el 50 al
90 % y el follaje denso proporciona una mejor protección comparado con la
sombrilla de playa.
Los
rayos UVA están presentes en mayor cantidad en la luz del sol y penetra más
profundamente en la piel que los UVB, debido a su longitud de onda más larga,
dañando indirectamente el DNA produciéndose citoquinas inflamatorias y factores
de necrosis. Estos también son capaces de pasar a través del vidrio, a
diferencia de los UVB.
Los
rayos UVA se relacionan con el foto envejecimiento y la radiación solar UVB con
eritema, quemadura solar y con el efecto carcinogénico.
La
radiación UVB puede ser causa de cáncer de piel, promoviendo el daño del ADN en
los genes supresores de tumor p53 a nivel de la formación de los dímeros 6-4
del ciclo butano pirimidina, produciendo cambios morfológicos y cuantitativos
en queratinocitos y melanocitos, los cuales están involucrados en la reparación
de ADN. Se señala otros mecanismos mediante la activación de genes que
promueven el cáncer (oncogénesis).
La
radiación UVA ha demostrado estar involucrada en la carcinogénesis de las
células madre de la piel.
El daño
en el ADN debido a rayos ultravioleta (UV) es acumulativo en el tiempo, el cual
es directamente proporcional, por lo que a mayor exposición y mayor edad
aumenta el riesgo de malignidad.
La
exposición solar es el factor de riesgo más relevante en el desarrollo del MC,
esta asociación es fuerte entre la radiación UV con el antecedente de quemadura
solar. Por lo que, la radiación UV se ha identificado como el mayor
carcinogénico del melanoma. Específicamente, los rayos UVB se relacionan a la
quemadura solar y al efecto carcinogénico
como
foto envejecimiento o cáncer de piel, por lo que es importante iniciar las
medidas de foto protección desde la infancia.
El tipo
de exposición solar es importante para el tipo de cáncer de piel adquirido; por
lo tanto la exposición en la niñez y la adolescencia en forma intermitente se
ha asociado a carcinoma baso celular y MC; mientras que la exposición solar
crónica está asociada con el carcinoma epidermoide o de células escamosas.
Los
individuos con 1 o 2 factores de riesgo, presentan 3.5 veces más riesgo de
desarrollar melanoma y en personas con tres o más factores de riesgo, se
incrementa el riesgo 20 veces más en comparación con la población general:
- cabello rojo o rubio
- pecas en el tercio superior de la espalda
- historia de 3 o más quemaduras de sol con ampollas antes de los 20 años de edad durante el verano
- trabajo al aire libre antes de los 20 años de edad
- queratosis actínica
En la
evaluación clínica de individuos con probabilidad de riesgo de MC (alto
riesgo), se debe tomar en cuenta:
- edad y sexo
- antecedente personal de cáncer de piel:
- melanoma y no melanoma: síndrome de melanoma familiar
- historia familiar de MC (familiar en línea directa) 2 o más familiares de primer grado con melanoma
- número de nevos comunes >100 nevos comunes (lunares)
- número de nevos atípicos > de 5 nevos atípicos o displásicos
- pigmentación de piel (fototipo) y su respuesta a la exposición al sol: ausencia de bronceado pero si con presencia de quemaduras daño actínico de piel
El
médico de primer contacto debe identificar los factores de alto riesgo para el
desarrollo de MC:
- antecedente personal de cáncer de piel:
- melanoma y no melanoma, entre ellos síndrome de melanoma familiar
- historia familiar de MC, 2 o más familiares de primer grado con melanoma
- número de nevos comunes >100 nevos comunes (lunares)
- número de nevos atípicos > de 5 nevos atípicos o displásicos
- fototipo según Fitzpatrick I y II, y su respuesta a la exposición al sol: ausencia de bronceado pero si con presencia de quemaduras
- daño actínico
- pacientes post trasplantados con tratamiento inmunosupresor
- antecedente > de 250 tratamientos con luz ultravioleta psolarenos (PUVA)
- antecedente en la infancia de radioterapia como tratamiento para cáncer.
Se
recomienda realizar historia clínica completa dirigida a los factores de riesgo
para identificar oportunamente a la población de riesgo considerando:
Edad, directamente proporcional a mayor edad mayor la probabilidad de desarrollar MC y sexo predominante:
- femenino
- Fototipo según Fitzpatrick: tipo I y II
- Antecedentes heredofamiliares de MC
- Profesión / ocupación al aire libre
Se
recomienda que ante la presencia de nevos con localizaciones infrecuentes como
mama en mujeres, nalgas, piel cabelluda, pabellón auricular, dorso de los pies,
manos e iris, deban tener vigilancia. Aunque no existe una fuerte evidencia que
sustente que las lesiones en zonas no frecuentes sean predictoras de MC se
recomienda su vigilancia.
Otorgar
educación para la salud al respecto de la radiación ultravioleta natural y
artificial como un factor de riesgo para el desarrollo de cáncer entre ellos el
MC a la población. Reforzar la asociación fuerte que existe entre la exposición
a camas de bronceado ( directamente proporcional al número de sesiones), así
como la falta de evidencia de la seguridad de las nuevas tecnologías en
relación al desarrollo del MC.
Es necesario que la población en general, los padres, cuidadores de niños o maestros, identifiquen que la intensidad de la exposición a la radiación solar es mayor dependiendo de la:
- latitud
- estación del año
- hora del día
Instruir
sobre los efectos acumulativos de la exposición a los rayos solares en la niñez
y adolescencia y su manifestación en etapas posteriores de la vida,
relacionadas con el foto envejecimiento y la quemadura solar y por ende al
efecto carcinogénico.
Los
padres y cuidadores deben identificar factores de riesgo para un exposición
solar intensa (radiación ultravioleta) como son las horas pico y temporadas de
verano, así como la presencia de agua, nieve, arena y concreto; por lo que es
necesario informar sobre el uso de medidas foto protectoras y la preferencia de
la sombra.
Reconocer
que los niños pasan un mayor periodo de horas expuestos al sol al día y por lo
tanto reciben mayor radiación ultravioleta por año en comparación a los
adultos.
Cambios
en el estilo de vida pueden evitar el daño solar continuo y el cáncer de piel.
Esto se puede conseguir mediante las siguientes opciones: Evitar o minimizar la exposición solar
(preferir la sombra) durante las horas pico entre las 10:00am y 17:00pm. sobre
todo en verano uso de ropa y accesorios
para protección solar (incluyendo sombreros, gafas de sol, etc.) Sin omitir el protegerse aún en días
nublados.
Se
recomienda:
- Proveer a los niños medidas de protección solar apropiada para las actividades fuera del hogar
- Reducir la exposición directa e intensa al sol entre las 10 de la mañana y las 17:00h Disminuir la exposición al sol durante los primeros 20 años de vida predominantemente en aquellos individuos de alto riesgo para MC.
Se
recomienda:
- Identificar a la población de piel blanca que presenta quemadura solar a la exposición del sol: fototipo según Fitzpatrick I y II
- Se sugiere una exposición al sol por periodos no > a 15 minutos, sobre todo las personas de piel clara propensa a la quemadura solar
- Evitar el uso de camas solares, cabinas de bronceado y lámparas de bronceado
Reforzar
conductas de protección física durante los periodos de exposición intermitente
al sol que incrementan la radiación solar:
- vacaciones fin de semana
- actividades recreativa al aire libre
Se
aconseja el uso de medidas de protección física en toda la población en
especial a los que presentan alto riesgo para MC:
evitar
la exposición al sol, minimizarla en la medida de lo posible, con las
siguientes acciones como uso de ropa, sombrero y lentes, preferir la sombra o
uso de sombrilla, aplicación del fotoprotector
El uso
de medidas de protección física está indicada en la población general y se basa
en el uso de ropa que proporcione una protección variable, que incluye: sombreros anchos (tipo legionario), que
ofrezcan protección a ambos lados de la cara y orejas) lentes para el sol con filtro solar (que
resguarden ojos y regiones peri oculares)
camisas de manga larga y pantalones largos (que cubran brazos, piernas y
tronco), particularmente durante el verano.
Informar
y educar sobre la protección física como la medida preventiva primaria de
elección, lo cual puede reducir el riesgo de MC. Enfatizando que esto es más
relevante que el uso de protectores o filtros solares.
Se
recomienda el uso de ropa con protección a la radiación solar con las
siguientes características: telas de
preferencia de poliéster, nylon y seda, ya que en comparación con tejidos
claros y finos, estos protegen menos en relación con los más tupidos y oscuros;
otras opciones con menor protección son el algodón, lino, viscosa y rayón.
Aconsejar
que la protección del tejido de la ropa es mayor cuanto más “cerrado”, pesado y
grueso es el tejido de la prenda de vestir, así como, el uso de colores
oscuros, considerando que esto incrementa de 3 a 5 veces el grado de protección
de un tejido.
Deben
cubrir el área desde el cuello hasta la cadera, a través de los hombros y tres
cuartas partes de la parte superior del brazo. Existen ropas con protección
solar específica, las cuales son tratadas químicamente con un compuesto llamado
tinosorb.
Se
recomienda realizar educación en las escuelas primarias en lugares de ocio y
turismo para reforzar el comportamiento para proteger del sol a los niños y
adultos.
Los
protectores solares actúan absorbiendo y/o dispersando la radiación UV y otros
disminuyen la formación de radicales libres, por lo que es necesario su uso y
son imprescindibles en condiciones ambientales extremas (playa o nieve).
Por lo
que se considera que el protector solar es un complemento a otros tipos de
protección contra la exposición a los rayos UV.
La
eficacia de los foto protectores frente a la radiación ultravioleta se mide con
el Factor de Protección Solar (FPS), esta es la razón entre la dosis mínima de
radiación ultravioleta requerida para producir eritema (MED) comparada en piel
protegida con el foto protector (tras la aplicación de 2mg/cm2 de dicho foto
protector) y la MED en la piel no protegida.
El sol
es la principal fuente de vitamina D. Sin embargo, es difícil determinar cuánto
tiempo se necesita la exposición a la luz solar para producir un nivel
adecuado, como la longitud de tiempo que se necesita para la síntesis de
vitamina D ya que depende de varios factores como el tipo de piel, la cantidad
de piel expuesta, el horario de exposición y estación del año. En última
instancia, se necesita un equilibrio para lograr alcanzar un estado adecuado de
vitamina D sin aumentar el riesgo de cáncer de piel.
Se
recomienda usar foto protector (FPS) > o igual a 15, que filtran al menos el
94% de la radiación ultravioleta B (UVB), aplicar 20 minutos previos a la
exposición solar y repetir la aplicación cada 2 a 3 h, sobre todo si se suda
mucho o tras un baño prolongado.
Los
protectores solares también presentan una capacidad variable de protección
frente a la radiación ultravioleta A (UVA). Se dividen en: protección ligera
(FPS <15), media (15 a 29), fuerte (30 a 59) y muy fuerte (> de 60), sin
embargo las 2 últimas categorías, por consenso y para evitar confusión, en el
envase se etiqueta para que figure: FPS 50+.
Se
sugiere en lactantes, no usar el foto protector solar, sino hasta posterior a
la edad de 6 meses de edad, debido a la inmadurez de la piel. En niños, también
se aconseja evitar en lo posible foto protector solar o filtros químicos
orgánicos para prevenir sensibilizaciones a dichos productos. Es necesario
utilizar medidas físicas de protección solar.
Se
recomienda dar suplemento de vitamina D a pacientes en condiciones de riesgo
como ancianos, pacientes con antecedente de melanoma e individuos con ingesta
de fármacos que aumentan la fotosensibilidad.
Se
aconseja el uso de las pantallas o de filtros solares de amplio espectro con un
factor de protección solar (SPF) mínimo de 15.
El
fototipo son las características de la piel de acuerdo a la raza o etnia, así
como la capacidad de adaptación de la piel a la exposición al sol, como una
respuesta individual, es decir, el conjunto de características que determinan
si una piel se broncea o no, y cómo y en qué grado lo hace.
Fitzpatrick
hizo una clasificación de 6 fototipos, de acuerdo a las características de la
piel de cada individuo, considerando su raza y su respuesta a la exposición al
sol:
- Fototipo I individuos con piel blanca lechosa, ojos azules, cabello rojizo y pecas en la piel. Fototipo II individuos de piel blanca, ojos azules, rubios y con pecas
- Fototipo III individuos de raza caucásica europea que habitualmente no están expuestos al sol
- Fototipo IV individuos de piel morena o ligeramente amarronada, con pelo y ojos oscuros (mediterráneos, mongólicos y orientales).
- Fototipo V individuos de piel amarronada (amerindios, indostánicos, árabes e hispanos). Fototipo VI individuos de piel negra
Se
considera una variedad de factores que pueden aumentar el riesgo de desarrollar
cáncer de piel:
- Edad, el número de casos de MC aumenta con la edad.
- La quemadura solar, a cualquier edad constituyen un riesgo elevado para cáncer de piel, con efecto acumulativo en etapas posteriores de la vida.
- Fototipos según Fitzpatrick: tipo I y II > 250 tratamientos con psoraleno más radiación ultravioleta (PUVA) para el manejo de la psoriasis.
De
acuerdo a la mayoría de los tipos de cáncer, el riesgo de melanoma aumenta con
la edad. La edad promedio para el diagnóstico de MC es 63 años y la mediana
para la mortalidad por esta causa es 69 años.
Se
recomienda realizar historia clínica completa dirigida a los factores de riesgo
para identificar oportunamente a la población de riesgo considerando:
- Edad, directamente proporcional a mayor edad y sexo: femenino
- Fototipo según Fitzpatrick: tipo I y II
- Antecedentes heredofamiliares
- Profesión / ocupación
Reconocer
e identificar como factor de riesgo a los individuos con respuesta cutánea con
quemadura a la exposición solar, primordialmente los fototipos según
Fitzpatrick: tipo I y II, especialmente si esta exposición fue en forma
intermitente.
El nevo
de Clark o nevos atípicos es aquel que presenta 3 o más de las siguientes
características clínicas y se puede definir particularidades diferentes por lo
que, se les considera atípico:
- Tamaño > a 5-6 mm de diámetro
- Bordes borrosos o mal definidos
- Forma irregular (asimétrico)
- Variación de color (heterogéneo)
- Variación de perfil o elevación, es decir partes planas y elevadas
El
riesgo de desarrollar MC es 6 veces mayor para un individuo con >de 5 nevos
atípicos en comparación con aquellos individuos que no los presentan. El nevo
atípico (también llamado nevo de Clarck) es un nevo melanocitico que es inusual
en apariencia.
Se
recomienda en los niños, vigilar las características de los nevos congénitos
así como detectar la aparición de lesiones tipo nevo a edades tempranas, con el
objetivo de excluir malignidad.
Reconocer,
educar y dar seguimiento a los individuos con un riesgo alto, esto directamente
proporcional a mayor número de nevos comunes, entre 51 a 100 nevos comunes
(lunares) > a 2mm, mayor probabilidad de desarrollar MC.
Identificar
al nevo de Clark o nevos atípico, si el individuo presenta > 5 nevos
atípicos o nevos displásicos se debe referir al dermatólogo por alto riesgo de
MC.
Se ha
identificado al gen CDKN2A (p16INK4) como uno de los responsables de la
susceptibilidad oncogénica en algunas familias. Este gen aumenta de 800 a 1,000
veces el riesgo de cáncer.
Existen
tres errores genéticos relacionados con el MC. Dos de ellos se encuentran en
los genes Tyr y MCR1 relacionados con la pigmentación de la piel y la
sensibilidad al sol. El tercer error genético se ubica en el cromosoma 9, en
una zona cercana al gen CDKN2A relacionado a la probabilidad de que una persona
presente un mayor número de lunares > de 100, capaces de explicar el 50% de
los casos hereditarios
Es
aconsejable seguimiento y vigilancia por el dermatólogo de lesiones pigmentadas
en piel, en los individuos con alto riesgo para MC:
- antecedente personal de fototipo según Fitzpatrick I y II
- exposición intensa e intermitente y como respuesta desarrollo de quemadura solar antecedente familiar por historia en parientes de segundo grado con MC.
En
nuestra institución el seguimiento en los individuos catalogados de alto riesgo
se realizará en forma clínica. No se realiza la búsqueda de las mutaciones
antes señaladas en forma rutinaria.
Generalmente
se reconoce que los nevos comunes o lesiones benignas pigmentadas en piel son
simétricas, de bordes o márgenes regulares, color uniforme y < a 6 mm.
Los
riesgos o daños potenciales del escrutinio clínico de la piel incluyen la
diagnóstico equivocado, sobre diagnóstico, aunado a la realización de
procedimientos invasivos (biopsia) no necesarios con sus consecuencia estéticas
y efectos adversos funcionales, así como el sobre tratamiento.
De
acuerdo a la evidencia inconsistente y modesta de la sensibilidad, no es
posible realizar una recomendación sobre el escrutinio generalizado del examen
visual de la piel y del profesional que lo realiza, para la detección de MC en
la población asintomática.
El
beneficio de la detección temprana, diagnóstico y tratamiento oportuno por
medio del examen visual de la piel en la población asintomática realizado por
el clínico, basado en la evidencia poco robusta determina que no existe
reducción de la morbimortalidad por MC.
El
médico de primer contacto debe identificar las lesiones potencialmente
sospechosas de malignidad de acuerdo a las características de irregularidad en
sus bordes, colores heterogéneos y tamaño > de 6 mm.
Si se
cuenta con el recurso se recomienda la fotografía digital como herramienta para
el seguimiento y vigilancia de lunares comunes o lesiones pigmentadas en piel
sospechosas. Por lo que la toma de fotografías secuenciales y la
autoexploración de nevos comunes es útil en individuos de alto riesgo.
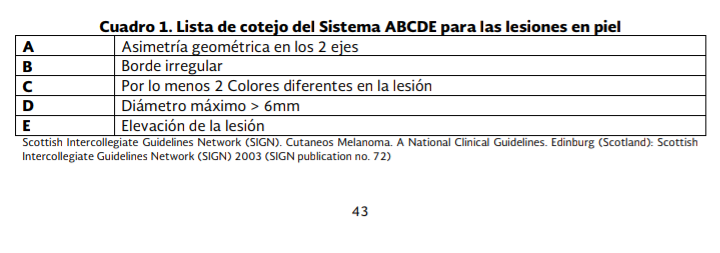
El ABCD
es una nemotecnia que se utiliza como herramienta para la identificación de
lesiones sospechosas de cáncer de piel entre ellas, el MC, la cual es un
auxiliar de escrutinio entre lesiones pigmentadas benignas y las potencialmente
malignas. Esta herramienta considera la asimetría, bordes, color y diámetro;
algunos dermatólogos expertos agregan la E que puede significar la evolución o
elevación de la lesión.
Dentro de los auxiliares clínicos, la lista de verificación de 7 puntos (ponderado), puede ser de utilidad en el escrutinio de lesiones pigmentadas sospechosas. Esta lista de cotejo evalúa los criterios o variables y su condición de presencia, la cual pondera la posibilidad de malignidad de las lesiones pigmentadas en piel o nevo común y se dividen de acuerdo:
Criterios mayores que se considera características cardinales (2 puntos por ítem presente)
- Cambio (aumento) en el tamaño de la lesión
- Coloración o pigmentación irregular (heterogéneo) borde o márgenes irregulares (asimétrico)
Criterios
menores que se considera características secundarias, su presencia se considera
con menor relevancia: (1 punto por ítem presente)
- Inflamación
- Comezón: picazón o alteración de la sensibilidad
- Lesiones de diámetro > 7mm
- Exudado o costra en la lesión
A todo
nevo común, lesión pigmentada sospechosa de MC o nevo atípico, evaluar con el
sistema ABCDE o de los 7 puntos. Es indispensable explorarlos con luz blanca y
magnificada, con el uso de lupa.
La
presencia de alguna característica o ítem del sistema ABCDE o criterio mayor de
la lista de verificación de 7 puntos se debe considerar la probabilidad de
lesión potencialmente maligna, entre ellas MC.
Las
herramientas de escrutinio del ABCDE y de los 7 puntos son técnicas sencillas
de aprender y fáciles de implementar, aunado a esto de bajo costo,
constituyendo para el médico familiar o de primer contacto un instrumento
valioso para examinar lesiones pigmentadas en piel sospechosas de malignidad.
Sin embargo se requiere previo a su implementación de adiestramiento por parte
de médicos dermatólogos expertos.
Un dato
clínico denominado el "signo del pato feo”, se refiere a la apariencia y
similitud que conservan los nevos entre sí en un mismo individuo, por lo que se
considera potencialmente maligno al nevo que no guarda semejanza, se identifica
por ser la lesión pigmentada en piel, diferente a las demás.
Identificar
a los individuos con signos y síntomas asociados a un riesgo alto de MC: Historia y evolución de cambio en las
características del nevo común o lesión pigmentada tanto en tamaño, color y
elevación de la lesión, generalmente estos hallazgos suceden entre 2 a 6
meses La irregularidad de contorno es el
segundo rasgo más frecuente el cual se puede acompañar de hemorragia. Hemorragia más prurito en un nevo común. Debe
considerarse con posibilidad de riesgo a los individuos con melanoniquia de
reciente aparición, en sólo una lámina ungueal. Lo anterior debido a que en
nuestro país el melanoma acral lentiginoso es más frecuente que en otros
continentes o países como Australia, Europa y EUA.
Se
recomienda identificar cambios en el aspecto de la lesión pigmentada sospechosa
como la asimetría y bordes pronunciados que son signos posibles de
transformación maligna. Los nevos comunes permanecen estables (sin cambios
significativos), mientras que el MC cambia en tamaño, forma o color en semanas
o meses.
Para la
visualización directa o inspección de los nevos comunes o atípicos, se deberá
tener habilidad para identificar correctamente las lesiones que tienen
potencial de MC.
En los
individuos de alto riesgo para MC, se sugiere evaluar con el sistema ABCDE o el
sistema de 7 puntos, ambas herramientas se pueden utilizar como una lista de
cotejo, identificando si el criterio o ítem se encuentra presente o con
alteración. (cuadro 1 y 2, figura 1, imagen 1, 2 y 3)
A pesar
de que se señala que las herramientas del ABCDE y de los 7 puntos son técnicas
útiles, simples y fáciles de implementar, por el médico familiar o de primer
contacto, sin embargo se requiere previo a su implementación de adiestramiento
por parte de médicos dermatólogos expertos.
Sin
embargo se advierte que algunos MC no muestran ningún criterio mayor del
sistema de 7 puntos. Controversialmente la presencia de un criterio menor debe
considerarse de acuerdo al seguimiento como sospecha de MC.
El dato
clínico "signo del pato feo”, puede auxiliar a identificar lesiones
pigmentadas en piel sospechosas de malignidad, suponiendo que la lesión
susceptible a menudo no cumplen con el patrón individual del resto de los nevos
comunes
La
sospecha para el diagnóstico clínico de MC debe ser considerada en todos los
casos de lesiones pigmentadas en piel que presenten cambios. Es necesario
considerar que en algunos MC las características clínicas pueden ser
inespecíficas o ausentes
Como en
toda herramienta diagnóstica, el uso del ABCDE y la lista de verificación de
los 7 puntos, se requiere adiestramiento por personal experto.
La
dermatoscopía digital o microscopio de superficie es una herramienta
instrumentada para el análisis de las lesiones pigmentadas en piel. Se reconoce
que la inspección armada con este instrumento tiene un papel importante en la detección
del MC.
Es
responsabilidad del médico dermatólogo el uso de este auxiliar diagnóstico. El
entrenamiento y utilización del microscopio de superficie o dermatoscopio
digital está recomendado como parte del examen clínico de rutina de toda lesión
pigmentada en piel.
Se
considera útil el uso en forma secuencial del microscopio de superficie o
dermatoscopio digital en la detección y seguimiento de las características de
los nevos comunes, nevos atípicos o lesiones pigmentadas en piel sospechosas de
MC.
Al
examinar a un individuo con alto riesgo de MC en lesiones pigmentadas en piel,
se propone contar con:
Adecuada
iluminación Amplificación del área a
inspeccionar con el uso de lupa, sin embargo la evidencia indica que la
revisión debe ser con dermatoscopio por el dermatólogo Utilizar las técnicas del ABCDE o la lista de
verificación por un médico entrenado en el conocimiento de estas herramientas
para la detección de los cambios en lesiones pigmentadas en piel sospechosas en
los individuos con alto riesgo para MC.
El
seguimiento se recomienda a corto plazo con fotografías secuenciales y/o
Dermatoscopía digital de los nevos.
Se
recomienda realizar una historia clínica cuidadosa en los individuos con
factores de riesgo de MC, investigando:
- Cuenta de nevos Enumeración de nevos displásicos
- Fototipo según Fitzpatrick I o II
- Antecedente de historia familiar de MC y personal de cáncer.
En la
exploración física en piel de pacientes con alto riesgo para MC,
identificar:
- > 100 nevos comunes
- > 5 nevos atípicos Nevo congénito gigante >20cm de diámetro o con tamaño > del 5% de la superficie corporal.
El dermatoscopio
es una herramienta útil para las lesiones pigmentadas sospechosas en piel, por
lo que se requiere adiestramiento y habilidad para su uso clínico por el médico
dermatólogo en el segundo nivel de atención.
En nuestra institución no se cuenta con el recurso del dermatoscopio digital o microscopio de superficie.
Se
recomienda aconsejar a los individuos con lesiones pigmentadas en piel, la auto
exploración en forma regular, auxiliados por un espejo y acudir en forma
sistemática a revisión con su médico de primer contacto.
Los
individuos de alto riesgo de MC y sus familiares deben ser educados para el
reconocimiento de lesiones sospechosas de melanoma y deben de ser regularmente
vigilados por el clínico cada 6 meses con:
Inspección
corporal total
Fotografía
corporal
Dermatoscopia
Todos
los individuos con alto riesgo para MC, deberán tener un seguimiento: Cada 6 meses con su médico familiar Cita abierta ante la presencia de uno de los
signos del ABCDE por autoexploración o corroborados por su médico de primer
contacto
Se
recomienda que en el individuo con alto riesgo para MC, que presente
modificaciones de alguna lesión pigmentada en piel a la autoexploracion o en la
consulta, sea referido a la brevedad en la consulta de dermatología.
Se ha
propuesto que el diagnóstico temprano de Melanoma Cutáneo es el resultado
de: Historia clínica adecuada
Exámen
de las lesiones en piel
Seguimiento
secuencial comparativo de las estas lesiones pigmentadas auxiliada por imágenes
fotográficas previas, o por herramientas como el ABCDE
Algunos
autores refieren que ante la presencia de un ítem o característica del sistema
ABCDE ó criterio mayor del sistema de 7 puntos, se debe considerar una alta
probabilidad de MC siendo indicativo de referencia.
Se
recomienda el adiestramiento del personal médico no experto en la herramientas
de detección, lo cual favorecerá la precisión en la detección de individuos de
alto riesgo, así como mayor certeza en su envío a la consulta dermatológica
Las
recomendaciones relativas a la cuidados de la piel en la población general y en
particular a los individuos de alto riesgo para MC, relacionada a la exposición
solar incluye la prevención, educación en salud y acciones específicas para
disminuir el daño solar.
En
pacientes con alto riesgo de MC deben ser examinados regularmente por el médico
de atención primaria a la salud cada 6 a 12 meses, además de realizar exámenes
de piel totales en forma periódica y sistematizada.
Aunque
la detección temprana del cáncer puede ser difícil, el envió a tiempo de los
pacientes con sospecha de MC puede ofrecer un diagnóstico temprano
La
referencia urgente por lesiones sospechosas debe ser evaluada por el
dermatólogo en las siguientes 2 semanas:
Lesión
pigmentada en piel de reciente aparición con crecimiento rápido posterior a la
pubertad
Nevo o
lunar de larga evolución el cual cambia progresivamente en forma o color
conforme a la edad
Nevo o
lunar con tres o más colores o con pérdida de la simetría
Cualquier
nódulo reciente el cual crezca, este pigmentado o presente una apariencia
vascular
Presencia
de una reciente línea pigmentada en la uña
Cualquier
crecimiento subungueal
Nevo
común o lunar con cambio en su apariencia con prurito o sangrado
Considerar
el tipo de melanoniquia y el patrón tanto en niños y adultos.
Sin
embargo, la presencia de melanoniquia en una sola lámina ungueal, de reciente
aparición, debe ser valorado por el dermatólogo con el dermatoscopio. Debe
exlcuirse la melanoniquia racial, que son líneas o bandas pigmentadas en la
mayoría de las láminas ungueales.
Si el
auto examen o examen clínico de la piel identifica o reconoce uno o mas cambios
de acuerdo al sistema ABCDE, y a pesar de que la lesión parezca banal, deberá
ser referido al segundo nivel de atención dentro de las 2 primeras semanas para
su evaluación.

























No hay comentarios.:
Publicar un comentario