enfermedad de CROHN
La
colitis ulcerosa y la enfermedad de Crohn (EC) son las dos principales formas
de enfermedad inflamatoria intestinal (EII). A pesar de algunas características
comunes, estas formas pueden distinguirse
por las diferencias en la predisposición genética, factores de riesgo,
características clínicas, endoscópicas e histológicas. La causa exacta de la
EII es desconocida; sin embargo los individuos genéticamente susceptibles
parecen tener una respuesta inmune de la mucosa desregulada para la flora
intestinal lo que resulta en la inflamación intestinal.
La EC predomina en el sexo masculino con una
relación de 1.8:1; con respecto a la edad se presenta un patrón bimodal, con
picos entre los 15-25 años y los 55-65 años.
La EC
es una enfermedad incapacitante que afecta dimensiones psicológicas, familiares
y sociales de la vida, lo que hace necesaria la evaluación de las discapacidades
que trae consigo. Las diferentes estrategias buscan mantener una buena calidad
de vida desde el primer brote de la enfermedad y prevenir cualquier
consecuencia irreversible.
Algunos
estudios han revelado que estos pacientes cursan con cuadros de depresión y
trastornos de ansiedad más frecuentemente que el resto de la población. La
actividad y capacidad laboral generalmente son normales, pese a los períodos de
actividad de la enfermedad y la necesidad de hospitalización en algunos casos.
Los
pacientes se preocupan por el impacto que una cirugía y sobre todo un estoma pueda
tener en su vida social, familiar, laboral y sexual, aunque la literatura sugiere que presentan una
mejoría en su calidad de vida tras la cirugía. El efecto que un estoma puede
tener en la imagen corporal es desastroso, sobre todo en las mujeres.
El
análisis económico del padecimiento indica que los primeros años de la
enfermedad son los más caros y que puede llegar a superar el costo de
enfermedades crónicas comunes como diabetes, enfermedades del corazón y
artritis reumatoide, por lo que es importante identificar pacientes con mayor
riesgo de hospitalización y buscar las opciones de tratamiento más rentables
para su control.
La
enfermedad de Crohn (EC) es un trastorno inflamatorio crónico transmural que
puede involucrar cualquier parte del tracto gastrointestinal desde la boca
hasta el ano, la gran mayoría se localizan en el íleon, el ciego y el colon.
Los síntomas más característicos de esta enfermedad son diarrea crónica, dolor
abdominal, pérdida de peso, fiebre y sangrado rectal. La causa de la EC sigue
siendo desconocida, se involucran dentro de la patogenia la interacción del
medio ambiente, la susceptibilidad genética del huésped, alteraciones en la
microbiota entérica y la inmunidad de la mucosa. Una teoría actual sugiere que la
EC es el resultado de una respuesta inmune exagerada contra la microflora de la
mucosa por la activación de las células T y la sobreexpresión de citoquinas
inflamatorias en una persona genéticamente predispuesta.
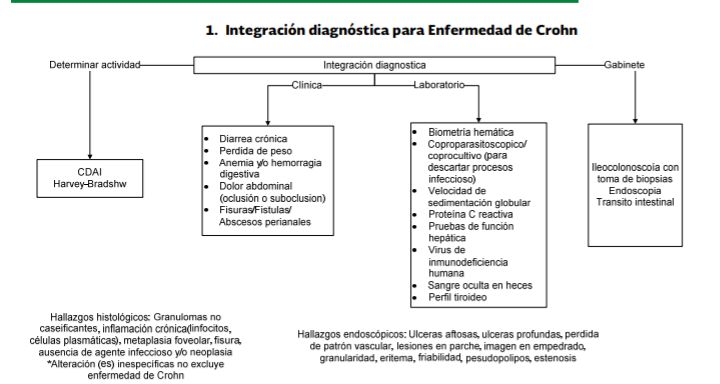
DIAGNOSTICO
CLINICO
Una
historia clínica completa debe incluir un interrogatorio detallado acerca de
síntomas nocturnos, manifestaciones extraintestinales
que comprometen boca, piel, ojos o articulaciones, así como episodios de
absceso perianal o fisura anal. Los síntomas son heterogéneos, pero suelen
incluir diarrea por más de 6 semanas, dolor abdominal y/o pérdida de peso.
Estos
síntomas deben hacer sospechar de EC especialmente en pacientes jóvenes.
Comúnmente pueden coexistir malestar general, anorexia o fiebre.
El
examen físico incluye estado general, pulso, presión arterial, temperatura,
sensibilidad abdominal, búsqueda de distensión o masas palpables, inspección
perianal, oral y examen rectal digital. Además, se recomienda evaluación de peso
e índice de masa corporal
No se
dispone de un estándar de oro para el diagnóstico de EC. El diagnóstico se
confirma mediante la evaluación clínica y una combinación de hallazgos
endoscópicos, histológicos, radiológicos y/o investigaciones bioquímicas.
No existe un índice único con el que se pueda cuantificar la actividad de la enfermedad para permitir una evaluación objetiva. Durante el interrogatorio se debe documentar la exposición a factores de riesgo que ya están bien establecidos como el tabaquismo, la historia familiar y gastroenteritis infecciosa reciente.
Estudios
de laboratorio y gabinete
La TC y la ecografía abdominal son útiles para evaluar el alcance y la gravedad de la inflamación gastrointestinal, y para detectar la formación de abscesos.
Los
estudios contrastados pueden evidenciar úlceraslongitudinales (aspecto
esclerótico asimétrico), con aspecto de empedrado, estenosis, úlceras aftosas,
úlceras irregulares, fisuras y fístulas.
La
enteroscopia de doble balón (EDB) debe reservarse para situaciones específicas
en las que la toma de biopsia de las áreas sospechosas es importante para el
diagnóstico o cuando una dilatación de estenosis está indicada.
Los
estudios de imagen son de ayuda para establecer el diagnóstico de EC y su
utilidad es variable dependiendo de las condiciones clínicas del paciente.
Entre los que se encuentran:
Tomando
en cuenta la disponibilidad del recurso en cada centro, usualmente son
recomendados:
•
Enterografía o enteroclisis por RM o TC
• TC
• RM
• Colon
por enema
•
Tránsito intestinal
En la
presentación aguda son útiles:
•
Tránsito intestinal. Evalúa la extensión de la enfermedad, así como
alteraciones de la perístalsis, anormalidades de la mucosa (úlceras) y
estenosis.
• Ecografía transabdominal. Permite evaluar cambios entéricos (engrosamiento), cambios perientéricos (adenopatías, abscesos y alteraciones de la grasa mesentérica). El doppler ayuda a la detección de hiperemia de la pared del intestino y apoya en la distinción entre enfermedad crónica y activa
•
Tomografía computada. Permite valorar extensión y severidad de la enfermedad.
Evalúa anomalías luminales: ulceraciones y engrosamiento de pared, así
extraluminales: fístulas, abscesos y linfadenopatías.
Marcadores
de laboratorio útiles para evaluar EC
• los
marcadores de respuesta inflamatoria (PCR y VSG) se considera que se
correlacionan con actividad de la enfermedad.
•
índices nutricionales (proteínas totales y albúminaen suero) también refleja la
actividad de la enfermedad en muchos casos.
Investigue signos de respuesta aguda y/o crónica inflamatoria, anemia, depleción de volumen y signos de desnutrición o mala absorción. Las pruebas iniciales de laboratorio incluyen:
•
Biometría hemática
•
Velocidad de sedimentación globular (VSG)
•
Proteína C reactiva (PCR)
•
Pruebas de heces
•
Búsqueda de la toxina de Clostridium difficile
•
Calprotectina fecal
•
Proteínas totales y albúmina en suero
DIAGNOSTICO
ENDOSCOPICO
Para establecer el diagnóstico de EC se requiere deileocolonoscopia y biopsias del íleon terminal, así como de cada segmento del colon en busca de evidencia microscópica de EC.
Independientemente
de los hallazgos en la ileocolonoscopia, se recomienda examinar la ubicación y
la extensión de cualquier lesión en el tracto gastrointestinal superior o
intestino delgado.
Durante
la endoscopia inferior deben buscarse intencionadamente lesiones discretas o
segmentarias(denominados lesiones a saltos) con apariencia de adoquín, úlceras
longitudinales de forma irregular, múltiples ulceraciones aftosas,
estrechamiento y/o estenosis anormal y fístulas (fístulas internas y/o
externas).
Los
exámenes del tracto gastrointestinal inferior (usando endoscopia o radiografía
con enema de bario) son casi indispensables para realizar un diagnóstico de la
EC.
Durante
la endoscopia superior deben buscarse intencionadamente lesiones con apariencia
como la articulación de un bambú, un aspecto en forma de muesca, aspecto de
adoquines, múltiples ulceraciones aftosas, erosión irregular en forma de
úlceras, protuberancias en forma de cuentas, pliegues nodulares, membrana
mucosa granular y estenosis.
Incluso
después de que se ha hecho un diagnóstico definitivo, es preferible examinar al
paciente usando la radiografía de intestino delgado contrastada y la endoscopia
gastrointestinal superior.
La
cápsula endoscópica de intestino delgado (SBCE) se reserva para los pacientes
en los que la sospecha clínica para EC sigue siendo alta a pesar de las
evaluaciones negativas con ileocolonoscopia y exámenes radiológicos (tránsito
intestinal o TC/RM por enterografía).
La
cápsula endoscópica tiene mayor sensibilidad en comparación con resonancia
magnética (RM) o tomografía computada (TC) para el diagnóstico de las lesiones
del intestino delgado, en particular para la detección de la mucosa
superficial, se puede utilizar como prueba de primera línea después de descartar
la estenosis.
Para el
diagnóstico de EC es necesario realizar:
•
Ileocolonoscopia
• Colon
por enema
•
Endoscopia alta
•
Examen histopatológico
DIAGNOSTICO
HISTOLOGICO
Para apoyar el diagnóstico de la enfermedad se deben obtener múltiples biopsias (mínimo dos muestras de cada sitio) de al menos cinco sitios en todo el colon incluyendo recto e íleon.
Después
del examen macroscópico, la pieza se secciona en su eje longitudinal por el
borde antimesentérico o antimesocólico, excepto en el sitio de alguna
neoplasia, que es preferible preservar integra durante la fijación; se obtienen
cortes para el estudio histológico incluyendo íleon terminal, apéndice, válvula
ileocecal y ganglios linfáticos.
Las características microscópicas tanto en íleon como en colon aceptadas y que apoyan el diagnóstico de la enfermedad de Crohn son:
• focal
( discontinua )
•
inflamación crónica
•
distorsión de las criptas de forma discontinua
•
granulomas no caseificantes
Las
características microscópicas típicas que discriminan el diagnóstico de
enfermedad de Crohn en piezas quirúrgicas.
•
Inflamación transmural
•
Patrón inflamatorio, hiperplasia linfoide transmural
•
Engrosamiento submucosa (expansión por la inflamación y obliteración, fibrosis
fibromuscular)
•
Granuloma sarcoideo (incluyendo en los ganglios linfáticos)
•
Anormalidades del sistema nervioso entérico (hiperplasia de fibras nerviosas
submucosas y ganglionitis)
Como
primera instancia debe descartase cualquier proceso infeccioso y/o neoplásico.
Además de lo anterior debe considerarse que no existen datos histológicos
patognomónicos que establezcan el diagnóstico de enfermedad de Crohn, sin
embargo, la presencia de ciertos hallazgos combinados con los datos clínicos
del paciente son altamente sugestivos de la enfermedad:
•
Granulomas no caseificantes
•
Fisuras
•
Ulceras
•
Metaplasia foveolar
•
Inflamación crónica trasmural (cuando se disponga de pieza quirúrgica)
El
diagnóstico definitivo se realiza con base a la entrevista médica, exploración
física, resultados de las pruebas de laboratorio, investigaciones
gastrointestinales endoscópicas, radiológicas e histológicas.
Al
momento de establecer el diagnóstico es conveniente especificar la variedad de
la enfermedad con base en la clasificación de Montreal así como el grado de
actividad con base en CDAI o Harvey-Bradshaw
Utilidad de los compuestos 5-amino
salicílicos
A pesar del uso de mesalazina oral en el pasado, la nueva evidencia sugiere que es mínimamente efectivo en comparación con placebo y menos efectivo que budesonida o corticosteroides convencionales.
La
sulfasalazina puede ser utilizada en pacientes con enfermedad levemente activa
(ver enfermedad leve en definiciones)
En
personas que se niegan, no toleran o en los que está contraindicado el
tratamiento con glucocorticosteroides, considere 5-ASA para el tratamiento de
la primera presentación o cuando existe solo una exacerbación en un período de
12 meses. Explique que el 5-ASA es menos eficaz que un glucocorticosteroide
convencional o budesonida, pero puede tener menos efectos secundarios que un
glucocorticosteroide convencional.
Es
importante evaluar a los pacientes con forma individual considerando sus
antecedentes y factores pronósticos antes de realizar las indicaciones de
tratamiento. Así como establecer su esquema de vigilancia clínica, radiológica
y endoscópica.
Dado el
seguimiento de los diversos reporte en pacientes con EC Crohn se sugiere
realizar evaluación del clínica del paciente entre la semana 8 a 12 de utilizar
el tratamiento.
No
ofrecer tratamiento de mantenimiento es una opción para algunos pacientes.
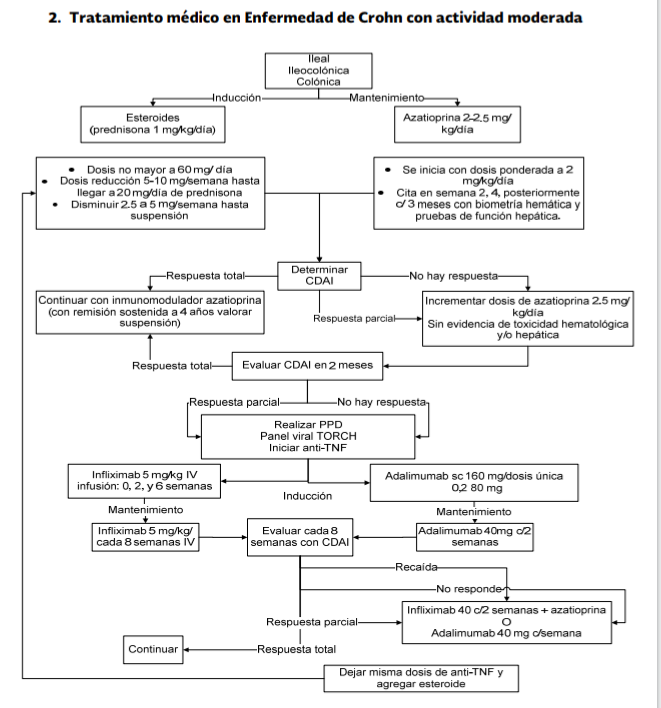
Papel de los esteroides e
inmunomoduladores
La
budesonida en dosis de 6 mg/día reduce el tiempo hasta la recaída de enfermedad
en íleon y/o colon derecho, pero no ofrece beneficios significativos como
terapia de mantenimiento después de 6 meses.
Los
corticosteroides convencionales no deben ser usados como agentes a largo plazo
para prevenir la recaída de CD
Los
esteroides no deben de ser usados para mantenimiento de la remisión.
En
pacientes con EC moderada la terapia con esteroides convencionales logra la
remisión, sin embargo no funciona como
terapia de mantenimiento.
Durante
la reducción de esteroides (5-10 mg/semanales) deberán vigilarse datos clínicos
para la identificación temprana de cortico-resistencia; a partir de los 20 mg
de prednisona (conviene evaluar datos clínicos para identificar tempranamente
cortico-dependencia) disminuir de 2.5- 5mg/semana hasta suspensión. (ver
definiciones)
Se sugiere no usar tiopurina en monoterapia para inducir la remisión en pacientes con enfermedad moderada a grave
En
pacientes con EC en remisión inducida por esteroides recomendamos el uso de
tiopurinas para mantenimiento.
Después
del primer brote y de la remisión obtenida con esteroide, una tiopurina
(azatioprina) o metotrexate deben ser consideradas para mantenimiento de la
remisión.
Los
pacientes en mantenimiento con azatioprina debeconsiderarse la suspensión de
este después de 4 años de remisión. El riesgo-beneficio deben plantearse de
manera individual
Azatioprina,
mercaptopurina o metotrexato en monoterapia no son útiles para inducir la
remisión.
En
pacientes con EC en remisión inducida por esteroides, el metotrexate es útil
como terapia de mantenimiento.
En
pacientes con EC moderada en quienes ha fallado el tratamiento con esteroides
(refractarios, dependientes o intolerantes) y no alcanzan la remisión, el
metotrexate y la terapia anti-TNF representan una opción de tratamiento.
Beneficios de la intervención temprana
con terapia biológica
Se
recomienda el uso de anti-TNF en combinación contiopurinas sobre tiopurina sola
para inducir la remisión en pacientes que tienen EC moderada a severa
Los
anti-TNF están indicados en EC moderada a grave que no responden o son
intolerantes al tratamiento convencional y son dependientes de esteroides.
Se
recomienda el uso de anti-TNF en monoterapia para inducir remisión en pacientes
con EC moderada a grave
Infliximab,
adalimumab y certolizumab pegol son capaces de inducir y mantener la respuesta
terapéutica en pacientes con EC.
La
información respecto a dosis incrementadas o másfrecuentes de anti-TNF en
pacientes con antecedente de falla o hipersensibilidad es controversial. La
opción es aplicar un anti-TNF diferente, en estos casos certolizumab pegol
representa una alternativa terapéutica.
Los
anti-TNF-α (Infliximab y adalimumab) son de gran utilidad en pacientes con EC
fistulizante
Infliximab
puede ser utilizada como terapia de segunda línea en la enfermedad perianal
Indicaciones de tratamiento quirúrgico
La
supuración aguda es una indicación para el tratamiento quirúrgico con o sin
colocación de setones de drenaje.
Los
antibióticos y azatioprina / mercaptopurina deben utilizarse como la primera
elección de terapia para la EC perianal compleja en combinación con la terapia
quirúrgica, a pesar de la falta de clínica ensayos
La
presencia de un absceso perianal debe ser descartado y si está presente debe
ser drenado como con carácter de urgencia
Cuando
la fístula perianal es única y asintomática no se realiza tratamiento. Si la
fistula es sintomática el tratamiento es la colocación de seton o fistulotomia
y se
debe
añadir antibiótico metronidazol (750-1500 mg / día) o ciprofloxacina (1.000 mg
/ día.)
La
colocación de Seton se recomienda para las fístulas complejas. El momento de la
eliminación depende de la terapia posterior.
La
cirugía siempre debe ser considerada una opción en la enfermedad localizada.
En la
recaída de la enfermedad localizada se debe considerar escalar el tratamiento
de mantenimiento.
La
enfermedad de Crohn dependiente de esteroides deben ser tratados con tiopurina
o metotrexate con o sin anti -TNF.
La
azatioprina (2-2.5mgxkg/día) es efectiva para el mantenimiento de la remisión y
tiene un efecto ahorrador de esteroides.
El
seguimiento y la toma de decisiones dependerán de la ubicación del paciente en
la evolución natural de la enfermedad, considerando riesgos y beneficios de
manera individual.
Durante
el seguimiento los estudios de imagen que pueden ofrecer información útil son:
•
Tránsito intestinal y el colon por enema: muestran engrosamiento y distorsión
de las válvulas conniventes, separación de asas o conglomerados de las mismas
por el involucro mesentérico, estenosis segmentarias con dilatación pre-
estenótica
con úlceras y rigidez de las asas por fibrosis, además de reducción de la
peristalsis.
•
Ecografía transabdominal. Es particularmente útil en el seguimiento por ser
libre de radiación, muestra el engrosamiento de la pared, ulceraciones, fisuras
profundas, afección de la grasa mesentérica, edema o fibrosis, segmentos
afectados, aperistálticos y rígidos, preestenóticos dilatados, fístulas.
• La
ecografía transrectal está indicado en las fístulas perianales.
•
Tomografía computada. Demuestra los segmentos involucrados, afección
mesentérica, fístulas, dilataciones preestenóticas, fibrosis mesentérica.
•
Resonancia magnética. Es especialmente útil cuando queremos un estudio libre de
radiación. Está indicada cuando hay síntomas de EC y laileoscopía es normal. Otras
indicaciones son: falla en el tratamiento, sospecha de enfermedad obstructiva,
complicación extraluminal y planificación de resección quirúrgica o
recurrencia.
El
médico familiar deberá enviar a su Hospital General de Zona correspondiente a
todo paciente con sospecha de Enfermedad de Crohn para su evaluación.
Todo
paciente con diagnóstico inicial de Enfermedad de Crohn debe ser referido a las
Unidades que cuenten con Clínicas de Enfermedad Inflamatoria para una
evaluación integral.
Pacientes
con complicaciones como: Estenosis con síntomas obstructivos, Enfermedad
Fistulizante, Perforación, Megacolon o Hemorragia Persistente, deberán ser
Evaluados por el Servicio de Cirugía.


























No hay comentarios.:
Publicar un comentario