INSUFICIENCIA HEPATICA CRONICA
De
acuerdo a la Organización Mundial de la Salud (OMS), la insuficiencia hepática
crónica o cirrosis hepática, la define como un proceso difuso caracterizado por
fibrosis y la conversión de la arquitectura normal en una estructura nodular
anormal como consecuencia de un gran número de padecimientos inflamatorios
crónicos que afectan al hígado.
Los
aspectos epidemiológicos de la cirrosis hepática se caracterizan por una
diferencia marcada entre géneros, grupos étnicos y regiones geográficas. En
países occidentales el alcoholismo y la hepatitis vírica C son las causas
principales de la enfermedad hepática crónica.
En el
caso de los hombres representó la tercera causa de mortalidad general,
precedida por la diabetes mellitus y la isquemia cardiaca. En el caso de las
mujeres la cirrosis hepática, representó la octava causa de mortalidad y el
hepatocarcinoma secundario a cirrosis hepática correspondió 2,523 casos
representa la tercera neoplasia maligna en este género, precedida por los
cánceres del cuello uterino y de mama.
Las
principales causas de cirrosis hepática se relacionan con el consumo excesivo
de alcohol, la infección por los virus C y B. Se reconoce que en menor medida
las relacionadas con las hepatitis autoinmune, la cirrosis biliar primaria y
probablemente las hepatopatías metabólicas.
Se
considera que existen alrededor de 100,000 a 200,000 pacientes cirróticos en
México.
Las
principales complicaciones de la cirrosis hepática se relacionan con la
hipertensión portal hemorrágica, la encefalopatía y la ascitis refractaria, las
infecciones que evolucionan a sepsis grave y desde luego la malnutrición que
afecta directamente la sobrevida del paciente.
La
Insuficiencia Hepática Crónica ó Cirrosis Hepática es una enfermedad asociada a
Falla Hepática, se caracteriza por un proceso difuso de fibrosis y la
conversión de la arquitectura normal en una estructura nodular anormal, que
puede presentarse como la etapa final de diversas enfermedades hepáticas de diferentes
causas.
Las
principales causas de cirrosis hepática se relacionan con el consumo excesivo
de alcohol, la infección por los virus C y B, hepatitis autoinmune, la cirrosis
biliar primaria y probablemente las hepatopatías metabólicas. Se considera que
existen alrededor de 100,000 a 200,000 pacientes cirróticos en México. Las
principales complicaciones de la cirrosis hepática se relacionan con la
hipertensión portal hemorrágica, la encefalopatía y la ascitis refractaria, las
infecciones que evolucionan a sepsis grave y desde luego la malnutrición que
afecta directamente la sobrevida del paciente.
Dentro
de los factores de riesgo están: Ingesta crónica de alcohol, pacientes
con infección crónica por virus B y C de la hepatitis, La obesidad, la
dislipidemia y la hiperglucemia son padecimientos que producen una enfermedad
hepática grasa no alcohólica que puede culminar en cirrosis, pacientes con
enfermedades autoinmunes, enfermedades metabólicas genéticas, obstrucción
biliar, alteraciones vasculares, uso crónico de medicamentos hepatotóxicos y el
desarrollo de cirrosis hepática.
La
insuficiencia hepática temprana compensada puede ser asintomática (40%) o
manifestarse con datos inespecíficos como: anorexia, pérdida de peso,
debilidad, fatiga y aún osteoporosis.
La
exploración física en esta etapa puede ser inespecífica. Los hallazgos
físicos son ictericia, ascitis, asterixis, osteoartropatía
hipertrófica, hedor hepático, ginecomastia, hepatomegalia, eritema palmar,
telangiectasias, esplenomegalia y atrofia testicular, distribución ginecoide
del vello,
Las
pruebas de laboratorio incluyen: Biometría Hemática (BH), Pruebas
de coagulación, Química sanguínea, ultrasonido abdominal, ultrasonido doppler y
Pruebas de funcionamiento Hepático (PFH).
Suspender
la ingesta de alcohol equivalente a 12 onzas de cerveza o un litro de vino y
enviar a un grupo de apoyo psicosocial.
Se
considera como individuos de alto riesgo para adquirir infección por virus de
hepatitis B y C : individuos con antecedente de hemotransfusiones previo a 1992
uso de drogas intravenosas e intranasales portadores de tatuajes y piercings promiscuidad
sexual personal de salud en contacto con sangre, hemoderivados y fluidos
corporales.
Por lo
que se considera a este grupo de individuos con mayor probabilidad de desarrollar
insuficiencia hepática crónica.
Identificar a los individuos con actividades ó conductas de alto riesgo para adquirir infección por virus de la hepatitis B y C. Es recomendable en este grupo de individuos realizar pruebas de función hepática y detección serológica para virus de la hepatitis B y C.
Factores de riesgo
En los
pacientes con infección crónica por virus de la hepatitis B y C considerados de
alto riesgo de desarrollar insuficiencia hepática crónica se recomienda una
vigilancia estrecha en el servicio de gastroenterología en el segundo y/o tercer
nivel.
Todo
paciente con obesidad, dislipidemia e hiperglucemia sin evidencia clínica y
bioquímica de insuficiencia hepática crónica es recomendable se maneje en el
primer nivel de atención.
El
médico familiar debe evaluar en forma individualizada si se requiere manejo
farmacológico
Todos
los pacientes de este grupo deben recibir:
1. Indicaciones dietéticas específicas por medio del servicio de Nutrición
2.
Actividad física acorde a la condición clínica de cada paciente.
Se
recomienda vigilancia de los pacientes con:
- Enfermedades autoinmunes
- Enfermedades metabólicas genéticas
- Obstrucción biliar
- Alteraciones vasculares
- Uso crónico de medicamentos hepatotóxicos.
En los
individuos que se identifiquen datos clínicos de insuficiencia hepática
crónica, solicitar:
PFH si
se encuentran alteradas, enviar a consulta externa de Gastroenterología para
evaluar la realización de:
1.
Ultrasonido hepático convencional
2.
Ultrasonido doppler.
Todo
paciente con sospecha de insuficiencia crónica se debe iniciar su estudio y
manejo en el nivel de atención que cuente con los recursos recomendados
previamente.
La
insuficiencia hepática temprana compensada puede ser asintomática (40%) y/ó
manifestarse con datos inespecíficos como:
- Anorexia
- Pérdida de peso
- Debilidad
- Fatiga
- Osteoporosis.
- La exploración física en esta etapa puede ser inespecífica.
En
pacientes con factores de riesgo y síntomas sugestivos, se deben buscar intencionadamente
signos clínicos de insuficiencia hepática.
La
insuficiencia hepática descompensada puede manifestarse con datos de hipertensión
portal. Los hallazgos físicos son:
- Ictericia
- Ascitis
- Asterixis
- Osteoartropatía hipertrófica
- Hedor hepático
- Ginecomastia
- Hepatomegalia
- Eritema palmar
- Telangiectasias,
- Esplenomegalia
- Atrofia testicular
- Distribución ginecoide del vello.
Se
reconoce que ninguno de los datos clínicos ha demostrado ser sensible y específico
para el diagnóstico de insuficiencia hepática crónica.
Se
recomienda conjuntar los factores de riesgo y los datos clínicos para la sospecha
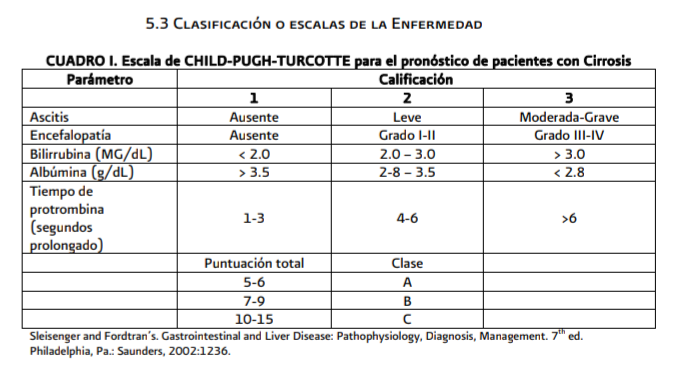
de insuficiencia hepática crónica. (Consultar Clasificación de Child-Pugh-Turcotte
anexo 6.3 cuadro 1).
En los
pacientes con insuficiencia hepática crónica se recomienda realizar biopsia
hepática en las siguientes circunstancias:
- Sin etiología
- Falta de diagnóstico de certeza de cirrosis hepática por medio de los hallazgos clínicos y paraclínicos
En los
casos de cirrosis hepática sin etiología y en caso de duda diagnostica de
insuficiencia hepática se recomienda realizar biopsia hepática.
En
busca de un impacto favorable en diagnóstico etiológico y/o el tratamiento de
la enfermedad hepática crónica.
Previo
a la biopsia hepática se sugiere contar con:
- biometría hemática
- cuenta de plaquetas (>80,000 /mm3)
- Tiempo de Pro trombina.
Es
conveniente investigar si el paciente consume acido acetil salicílico y/o antiinflamatorios
no esteroideos, sugerir evitar su uso al menos 7 a 10 días previos al
procedimiento.
En todo
paciente con diagnóstico de insuficiencia hepática crónica se recomienda
evaluar por medio de endoscopia gastro esofágica.
En
pacientes sin várices deberá realizarse una endoscopia de control cada 2 años.
Los
datos clínicos que sugieren ascitis son:
- aumento del perímetro abdominal
- signo de la ola
- signo del témpano de hielo
- Más objetivo es a la percusión matidez cambiante.
Se
propone la clasificación actual de la ascitis en:
- ascitis no complicada: grados I, II y III
- Ascitis refractaria (resistente y/o refractaria a diuréticos).
El
paciente con encefalopatía hepática presenta:
- cambios en el estado de alerta: euforia, apatía, ansiedad, letargia, somnolencia,
- confusión,alteración del ciclo sueño/vigilia, asterixis, estupor y coma.
- Sin embargo este diagnóstico se realiza por exclusión (Ver 6.3 anexo 3)
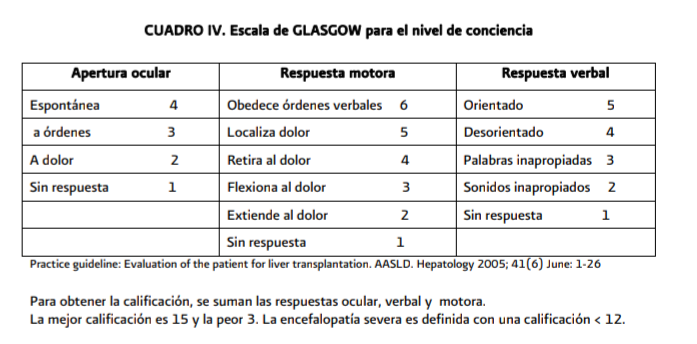
Ante estos datos clínicos se debe estratificar al paciente (de acuerdo a los Criterios de West-Haven y Escala de Coma de Glasgow) para determinar el tipo de manejo que debe recibir.
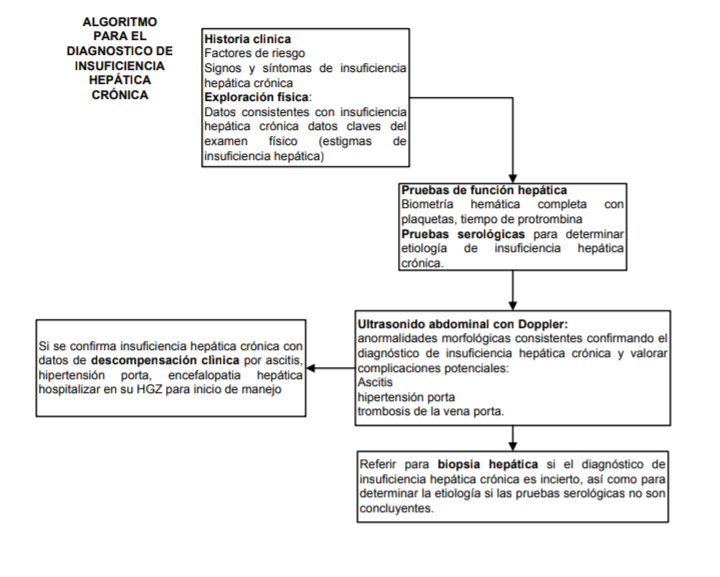
PRUEBAS DIAGNOSTICAS
En
pacientes con sospecha clínica de insuficiencia hepática crónica solicitar laboratorios:
- Biometría hemática completa con cuenta plaquetaria
- Tiempo de protrombina
- Pruebas de funcionamiento hepático
- Química sanguínea.
Se
sugiere de acuerdo a las características clínicas del paciente individualizar
para la toma de decisión de otras pruebas específicas de acuerdo a los factores
de riesgo
El
Ultrasonido abdominal convencional y Doppler tiene una sensibilidad y
especificidad en pacientes con cirrosis hepática del 91.1 y 93.5%,
respectivamente.
En
pacientes con hallazgos clínicos y de laboratorios sugestivos de cirrosis
hepática se sugiere:
- Ultrasonido abdominal convencional
- Ultrasonido Doppler Considerarlos de primera intención por su utilidad, no ser invasivo, accesible y económico.
A todo
paciente con cirrosis hepática con ascitis y sospecha de peritonitis bacteriana
espontánea que se hospitalizado realizar:
- Ultrasonido Doppler
- Paracentesis diagnóstica: citoquímico, citológico y cultivo
En los
pacientes con insuficiencia hepática con sospecha de encefalopatía hepática se
sugiere eliminar otras posibilidades diagnósticas por lo que se sugiere
solicitar:
- Biometría hemática completa
- Glucosa, urea, creatinina
- Sodio, potasio, cloro
- Gasometría arterial
- Electroencefalograma y/o potenciales evocados.
Evaluar de acuerdo a evolución clínica y resultados de laboratorio la realización de Tomografía Axial Computarizada de cráneo.
Dado
que la encefalopatía hepática es un diagnóstico de exclusión y puede ser desencadenada
por factores precipitantes es necesario solicitar estudios paraclínicos.
En todo
paciente con diagnóstico de cirrosis hepática se recomienda evaluar con
endoscopia gastroesofagica y los hallazgos positivos a várices esofágicas
clasificar de acuerdo a la GPC de hipertensión portal.
En
pacientes sin várices se sugiere realizarse una endoscopia de control cada 2
años.
En los
casos de insuficiencia hepática crónica con sospecha de cirrosis hepática sin
etiología y en caso de duda diagnostica se recomienda realizar biopsia
hepática.
Con la
intención de un impacto favorable en el tratamiento y/o diagnóstico etiológico
de certeza.
En los
pacientes con insuficiencia hepática crónica realizar endoscopia
gastroesofágica en busca de datos de hipertensión portal.
TRATAMIENTO FARMACOLOGICO
Se ha
identificado en la insuficiencia hepática
crónica retención de sodio y agua, con la consecuente expansión del
volumen plasmático lo que conlleva a una circulación hiperdinámica y la
formación de ascitis, en diferentes grados, esta clasificación permite un
manejo y pronóstico de acuerdo a la gravedad.
La primera línea de tratamiento en la ascitis grado II (moderada) consiste en: uso de diuréticos: espironolactona, furosemida y amilorida.
La respuesta clínica se evalúa con base a la pérdida de peso y presencia de edema periférico. (Ver 6.3 anexo 3)
Esta indicado el uso de diuréticos para el manejo de la ascitis grado II (moderada).
Se
recomienda:
Iniciar
con espironolactona: 100 MG hasta 400 MG/día; de no presentar respuesta clínica
en 2-3 semanas, agregar furosemida 40 MG hasta 160 MG/día.
Se
sugiere evaluar la respuesta clínica con base al peso, sin exceder de 0.5 Kg.
/día en el paciente sin edema periférico y de 1 Kg. /día con edema periférico.
En caso
de intolerancia a la Espironolactona se puede utilizar Amilorida 5 a 30 MG/día.
Se
reconoce el tratamiento de la ascitis grado III (a tensión)
1.
paracentesis evacuadora
2.
continuación de diuréticos.
3. de
acuerdo a la cantidad de líquido de ascitis extraído dependerá la reposición de
volumen. (Ver 6.3 anexo 3)
El
tratamiento de la ascitis grado III (a tensión) paracentesis evacuadora
continuación de diuréticos de acuerdo a la cantidad de líquido de ascitis
extraído dependerá la reposición de volumen:
1. En
caso de extracción < 5 litros se recomienda: expansores del plasma:
dextran,
haemacel a razón de 125 mLl por cada litro extraído, por vía intravenosa.
2.
Extracción > 5 litros se recomienda: albúmina humana de 8 a 10 g por litro
de líquido extraído, por vía intravenosa.
En la
ascitis refractaria se recomienda:
paracentesis
evacuadora de repetición, de requerir 3 o más extracciones por mes:
evaluar
colocación de una prótesis intrahepática porto sistémica (TIPS) o derivación
percutánea porto sistémica intrahepática (DPPI).
Considerar
el trasplante hepático en las unidades que se cuente con el recurso.
En el
cuadro interinstitucional no están contempladas:
prótesis
intrahepática porto sistémica (TIPS) o derivación percutánea porto sistémica
intrahepática (DPPI).
Se
reconoce en la insuficiencia hepática crónica y la encefalopatía hepática
asociación entre:
El incremento de amonio portal
Mayor permeabilidad de la barrera hematoencefálica,
lo que favorece:
1.
alteración en los neurotransmisores a nivel neuronal
2.
Alteración en las funciones neuropsiquiátricas
Dentro
de las causas identificadas como factores precipitantes:
- Mayor ingesta de proteínas
- Estreñimiento
- Sangrado digestivo
- Infecciones
- Alteraciones electrolíticas
- Fármacos
En la
encefalopatía hepática se recomienda identificar y corregir los factores
precipitantes:
Se
sugiere administrar disacáridos no absorbibles vía oral o rectal:
1.
Lactosa
2. Lactulosa
3.
Antibióticos no absorbibles: neomicina, metronidazol
4.
l-ornitina y l-aspartato, en caso de no contar con ellos, se recomienda
utilizar únicamente los antibióticos no absorbibles.
TRATAMIENTO NO FARMACOLÓGICO
Se
recomienda en los pacientes con insuficiencia hepática crónica indicar una
dieta: Hipercalórica,
Con un
aporte proteico entre 0.8 hasta
1.5
g/kg. De predominio vegetal
Rica en fibra
Aporte de sodio de 1 a 2 g.
Con restricción de líquidos, si se presenta
hiponatremia < de 125 mEq/L. (Ver 6.3 anexo 3)
El
paciente con insuficiencia hepática crónica debe abstenerse del consumo de
alcohol.
Se
sugiere una intervención temprana en los individuos con un consumo moderado de
alcohol. La suspensión de la ingesta de alcohol requiere la intervención de un
grupo multidisciplinario: médico, psicólogo, trabajadora social, la familia y
en caso necesario grupos especiales de atención.
Los
pacientes con insuficiencia hepática y cirrosis
hepática deben ser referidos a una unidad especializada en trasplante hepático.
Tomar en cuenta el grado de disfunción hepática (Child-Pugh-Turcotte igual o > a 7 y MELD igual o > a 10)
En
presencia de complicaciones refractarias al manejo convencional.
Se
recomienda en todo paciente con insuficiencia hepática envío a segundo nivel de
atención para evaluar biopsia hepática.
El
beneficio de la biopsia hepática sobrepasa el riesgo y se ha postulado que
tiene un impacto favorable en el tratamiento de la insuficiencia hepática
crónica.
Al
integrar en el primer nivel de atención el diagnóstico presuncional de
insuficiencia hepática crónica basado en:
- factores de riesgo
- datos clínicos y de laboratorio que
- apoyen insuficiencia hepática crónica,
- enviar a consulta externa de gastroenterología de su HGZ para completar estudio.
El
paciente con cirrosis hepática compensada se recomienda:
- Evaluar clínicamente cada 2 meses
- Cada 6 meses con exámenes de laboratorio: biometría hemática completa, química sanguínea, tiempo de protrombina, pruebas de funcionamiento hepático en el primer nivel de atención médica.
- Realizar endoscopia cada dos años en pacientes con cirrosis hepática sin várices, y en el caso de várices pequeñas cada año. Ver guía de várices gastroesofagica.
Se recomienda en pacientes con insuficiencia hepática crónica con alto riesgo para desarrollar carcinoma hepatocelular incluidas:
- personas alcohólicas,
- Infección crónica por virus de hepatitis B y C
- hemocromatosis
- cirrosis biliar primaria.
Realizar
ultrasonido hepático y alfafetoproteína: al menos cada 12 meses en presencia de
nódulos hepáticos sospechosos, menores de 1 cm., se sugiere realizar
ultrasonido y alfafetoproteína cada 3 a 6 meses.
En caso
de no presentar modificación en tamaño en un periodo de 2 años se sugiere
regresar a la vigilancia
En
pacientes con diagnóstico de insuficiencia hepática crónica descompensada en
tratamiento médico ambulatorio evaluar de 2 a 3 semanas de incapacidad.
Individualizar para la toma de decisión de acuerdo a los factores de riesgo























No hay comentarios.:
Publicar un comentario