HEPATITIS C
La
hepatitis C es una infección viral del hígado ocasionada por el virus de la
hepatitis C (VHC), denominado virus hepatitis no A no B, previo al año de 1989.
El VHC es un virus RNA, miembro de la familia flaviviridae, género hepacivirus,
que se replica preferentemente en los hepatocitos y que al no ser directamente
citopático, se asocia a una infección persistente.
Existen 6 genotipos y más de 50 subtipos, la
amplia heterogeneidad genética del VHC tiene importantes implicaciones
diagnósticas y clínicas, dificulta el desarrollo de vacunas y se relaciona con
el tipo de respuesta al tratamiento. El genotipo 1, es responsable de 70 a 75
por ciento de todas las infecciones por VHC en Estados Unidos de Norteamérica y
México y se ha asociado con una menor tasa de respuesta al tratamiento
La
hepatitis C constituye un grave problema de salud pública que requiere atención
prioritaria en el ámbito nacional e internacional. La enfermedad crónica
producida por el VHC en la mayoría de los casos cursa de forma silenciosa,
aspecto que determina su importancia epidemiológica.
Se ha
estimado que la infección crónica por el VHC, será responsable de alrededor de
250000 y 350000 defunciones al año, esencialmente relacionadas con la
descompensación de la cirrosis, enfermedad hepática terminal y el carcinoma
hepatocelular
Es
difícil determinar la incidencia de la infección por VHC, debido a que la
mayoría de las infecciones agudas son asintomáticas, las pruebas serológicas
que se emplean actualmente para el escrutinio no permiten distinguir entre
infección aguda, crónica o resuelta y la gran mayoría de los países no
recolectan información de forma sistemática sobre los casos incidentes de
enfermedad aguda
Existen
diferencias tanto geográficas y temporales en los patrones de infección por el
VHC, afectando a población económicamente activa y con importante repercusión
en sobrevida y calidad de vida. La infección por el VHC se ha situado como la
principal causa de hepatopatía crónica en el mundo, cerca del 27% de los casos
de cirrosis y el 25% de los casos de hepatocarcinoma en el mundo ocurren en
individuos con infección crónica por VHC
La
evolución clínica de la infección por VHC es variable, aproximadamente 55 a 85%
tienen un curso crónico, de ellos, entre 5 a 25 % desarrollan cirrosis hepática
en un lapso de 20 a 25 años y con un riesgo aproximado de 1 a 2% por año de
aparición de carcinoma hepatocelular.
La
hepatitis C es una infección viral del hígado ocasionada un virus RNA, miembro
de la familia flaviviridae, género hepacivirus, que se replica preferentemente
en los hepatocitos y que al no ser directamente citopático, se asocia a una
infección crónica y persistente. Existen 6 genotipos y más de 50 subtipos.
La hepatitis C constituye una causa importante de muerte prematura, predominantemente en hombres, con etnia hispana y mayores de 60 años de edad
La edad
> 40 años en el momento de la infección es particularmente asociada con una
mayor y rápida progresión de la fibrosis hepática
La infección crónica por VHC se asocia con un riesgo significativo de progresión a cirrosis y carcinoma hepatocelular
Un
índice de masa corporal > 25 se asocia con incremento en el riesgo de
esteatosis hepática
El tabaquismo es un factor de riesgo independiente de inflamación y fibrosis en pacientes con infección crónica por VHC
Es
prioritario implementar medidas de prevención primaria e identificación de
factores de riesgo en población en riesgo
Se debe
informar a los pacientes con infección crónica por VHC, que el tabaquismo y el
consumo de alcohol pueden acelerar la progresión de la enfermedad hepática
Las fuentes potenciales de transmisión de
virus de hepatitis C, incluye: personas hemotransfundidas, empleo de drogas
endovenosas, aplicación de tatuajes, piercing y reutilización de agujas
terapéuticas
Las
condiciones asociadas con alta prevalencia de infección por virus de hepatitis
C, incluye: pacientes con infección por virus de inmunodeficiencia humana
(VIH), pacientes con hemofilia, pacientes en hemodiálisis, trabajadores de la
salud, pacientes sometidos a trasplante y en aquellos con elevación
inexplicable de aminotransferasas
Otros
factores de riesgo de infección por hepatitis C incluyen: historia de
transfusión sanguínea o sus derivados, promiscuidad sexual, hombres que tienen
sexo con hombres, hijo de madre infectada por el virus C, empleo de tatuajes o
perforaciones corporales
Ante la
sospecha de uno de los factores de riesgo, se debe evitar compartir
instrumentos punzo cortantes de uso personal (rastrillo, cepillos de dientes,
corta-uñas)
A toda
persona que ingresa a un reclusorio, predominantemente en aquellos con factores
de riesgo, se debe considerar el ofrecer la realización voluntaria de un
estudio serológico de anti-VHC
Los
factores que influyen en mayor progresión de la enfermedad a cirrosis son:
alcohol >50 gr/d, obesidad, edad >50 años, sexo masculino, grupo étnico,
valores de ALT y AST séricas, coinfección con HIV, VHB, grado de actividad
inflamatoria y el estado histológico
Se
recomienda evitar el consumo de alcohol en aquellos pacientes con anti-HCV
positivo y fomentar el control de peso.
Se debe considerar la vacunación contra hepatitis A y B en pacientes infectados con hepatitis C
Cuando
se estime la tasa de progresión de enfermedad avanzada en pacientes con
infección por VHC se debe considerar la edad, género, etnia, estilos de vida y
el antecedente de infección activa o previa por hepatitis B.
Factores
de Riesgo y Pruebas de Detección Específica
Se debe
realizar pruebas de detección para infección por VHC como prueba inicial en poblaciones
de alto riesgo: donadores de sangre/tejidos, pacientes en hemodiálisis y en trabajadores
de la salud que realizan procedimientos que los hacen proclives a riesgo de
transmisión
Se debe
ofrecer prueba de detección contra VHC en: pacientes con elevación persistente
e inexplicable de alanino aminotransferasa, aquellas con uso de drogas
intravenosas, portadores VIH, personas que recibieron transfusión de sangre o
derivados antes del año 1996 y en personas que han tenido contacto sexual con
portadores de VHC
Todo
usuario de drogas, infectado por VHC, debe recibir asesoramiento sobre las
medidas para prevenir la transmisión de la infección a otros usuarios
Se debe
aconsejar a las personas infectadas con VHC, evitar compartir cepillo de
dientes o utensilios de afeitar, compartir o reutilizar jeringas, donar sangre,
órganos y tejidos. Se debe recomendar realizar prácticas de sexo seguro
Se debe informar a las personas infectadas por VHC las medidas para evitar la transmisión de la infección a otras personas.
Se debe
recomendar a las personas coinfectadas con VHC/HIV, realizar prácticas de sexo
seguro y fomentar el uso de preservativo
Dado
que ciertas coinfecciones incrementan el riesgo de daño hepático, se debe
informar e investigar factores de riesgo para enfermedades de transmisión
sexual, particularmente infección por virus de inmunodeficiencia humana
Diagnóstico
Clínico y evaluación inicial pre-tratamiento
Como
resultado de una evaluación médica integral, se debe investigar en todas las
personas conductas o factores que impliquen alto riesgo de infección por el
virus C de la hepatitis
Como
resultado de una evaluación médica integral, se debe investigar en todas las
personas conductas o factores que impliquen
alto riesgo de infección por el virus C de la hepatitis
La
evaluación inicial de un paciente con sospecha de infección por virus de
hepatitis C debe incluir química sanguínea, biometría hemática completa,
radiografía de tórax y ultrasonido abdominal.
La
evaluación inicial de un paciente con sospecha de infección por virus de
hepatitis C debe incluir un interrogatorio detallado con énfasis en factores de
riesgo, así como una exploración física completa
En
pacientes con infección crónica por VHC es necesario solicitar previo al inicio
de tratamiento: marcadores bioquímicos de lesión y función hepática (ALT, AST, albúmina,
bilirrubinas, tiempo de protrombina) biometría hemática, cuenta de plaquetas,
creatinina sérica, ultrasonido abdominal y pruebas de función tiroidea.
Investigar coinfección de VHB y VIH. Se debe solicitar glucosa o hemoglobina
glucosilada ante el antecedente de diabetes y electrocardiograma en aquellos
con enfermedad cardiaca preexistente
Se debe
investigar en todos los pacientes la presencia de enfermedades psiquiátricas,
particularmente, depresión y riesgo de
suicidio
En la
evaluación médica inicial se debe investigar la presencia de enfermedades
autoinmunes asociadas (reumáticas, gastrointestinales, endocrinas,
dermatológicas, entre otras). El tratamiento con interferón puede exacerbar o
complicar enfermedades autoinmune (diabetes, enfermedades tiroideas, psoriasis,
artritis reumatoide, enfermedad de Crohn´s, entre otras)
Se debe
obtener una prueba de embarazo en mujeres que se encuentran en edad
reproductiva. Cabe recordar que el embarazo constituye una contraindicación
para recibir ribavirina, debido a que es un fármaco teratogénico
En
pacientes sin factores de riesgo para enfermedad de retina es recomendable
realizar una evaluación oftálmica basal previa a inicio de tratamiento. En
pacientes con factores de riesgo de enfermedad retiniana (diabetes, hipertensión)
las revisiones por el médico oftalmólogo deberá ser basal y durante el
tratamiento con la finalidad de identificar cualquier alteración mientras
reciban interferón
PRUEBAS
DIAGNOSTICAS
En la medida de lo posible, las pruebas de diagnóstico deben realizarse en suero o plasma.
El
anticuerpo anti-virus de hepatitis C (VHC) se utiliza como prueba de escrutinio
desde 1990. Se determina por ensayo por inmunoabsorción ligado a enzimas
(ELISA) y ha evolucionado de primera a tercera generación. Con una sensibilidad
del 97 al 100%. Representa un estudio sencillo
y factible de realizar
En
pacientes con sospecha de infección por hepatitis C aguda o crónica se deberá
realizar en primera instancia la prueba Anti-VHC mediante ELISA de tercera
generación
La
prueba de ELISA anti–VHC es una prueba de escrutinio. No permite identificar si
existe viremia, no distingue entre casos nuevos y crónicos. Su positividad
Dado
que comunicar al paciente una prueba de virus de hepatitis C positiva,
representa una situación delicada, se recomienda
solicitar una segunda prueba para confirmar la correcta identificación de la
muestra original
En pacientes con una prueba anti-VHC positiva, se debe realizar prueba PCR-RNA-VHC (reacción en cadena de polimerasa para virus de hepatitis C)
Se
deber solicitar prueba de RNA del VHC en los pacientes en quienes se está
considerando administrar tratamiento antiviral. Se debe emplear una prueba
cuantitativa sensible
El virus de hepatitis C puede clasificarse en 6 genotipos principales (1 al 6), los cuales tienen una variación en la secuencia de nucleótidos de aproximadamente el 30%
En
México, la prevalencia del genotipo 1 es del 72.2%, la del genotipo 2 es del
18% y la del genotipo 3 es del 9.8%
La
genotipificación debe determinarse en todas las personas infectadas por VHC
previo al tratamiento, con el propósito de planear dosis, duración del
tratamiento y estimar la probabilidad de la respuesta
Se debe considerar realizar biopsia hepática en pacientes con infección crónica por VHC, toda vez que el paciente y médico deseen información sobre el grado de fibrosis, el cual es marcador pronóstico, o bien para apoyar la toma de decisiones con respecto al tratamiento.
Se
recomienda realizar biopsia hepática ante situaciones que sugieran una enfermedad
hepática adicional
Se debe considerar repetir la biopsia hepática en pacientes con enfermedad leve que permanecen sin tratamiento, si la progresión de la fibrosis hepática puede influir en la decisión de iniciar tratamiento antiviral.
La
biopsia hepática no debe ser considerada como una prueba esencial previo al
inicio de tratamiento antiviral, especialmente en pacientes con genotipo 2 y 3
Es
importante señalar, que hasta el momento, los métodos no invasivos (Fibrotest,
fibroescan, actitest, Fibroindex, Fibrometer, Hepascort) no sustituyen a la
biopsia hepática en la evaluación del grado de lesión hepática
Se
puede sugerir combinar las pruebas no invasivas como la elastografia
(fibroescan) y marcadores serológicos directos e indirectos para incrementar la
exactitud diagnóstica del grado de fibrosis en pacientes con hepatitis C
crónica
Los marcadores bioquímicos de fibrosis no deben ser utilizados como alternativa a la biopsia hepática para estadificar grados intermedios de fibrosis.
Las
pruebas bioquímicas pueden ser utilizadas como alternativa a la biopsia
hepática para diagnosticar cirrosis o bien detectar complicaciones de la
fibrosis
TRATAMIENTO
FARMACOLOGICO
Todo paciente con infección crónica por VHC que no reciba tratamiento antiviral, requiere supervisión clínica y con estudios bioquímicos, al menos una vez al año. Los pacientes con cirrosis requieren una vigilancia cada seis meses
La
combinación de interferón pegilado (Peg-interferón) y ribavirina es el tratamiento
estándar para el manejo de pacientes con
infección crónica por virus de hepatitis C
La respuesta viral sostenida debe ser empleada como un marcador de eliminación viral.
Debe
evaluarse el inicio de tratamiento, en pacientes con fibrosis portal o en los
que presentan cirrosis compensada y que tienen contraindicación para recibir el
tratamiento antiviral
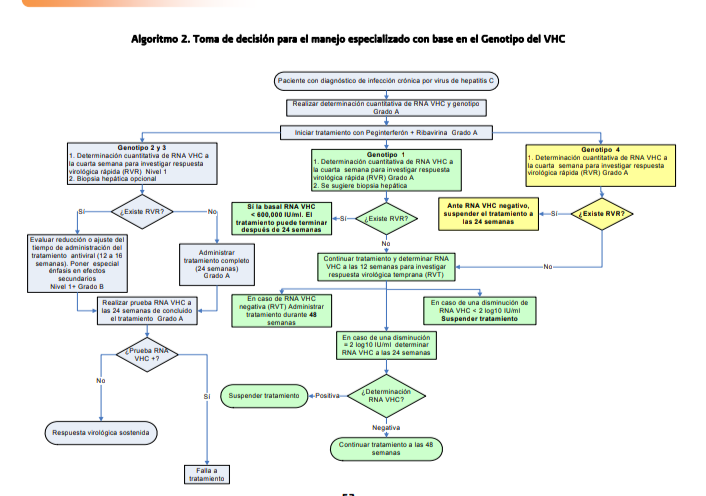
En pacientes con genotipo 1 y 4, el tratamiento con interferón pegilado más ribavirina deberá administrarse durante 48 semanas
Pacientes
con genotipo 2 y 3 deberán ser tratados con interferón pegilado más ribavirina
(dosis fijas de 800 mg) durante 24 semana
La
duración del tratamiento combinado, interferón pegilado más ribavirina, en
principio, se debe administrar de 12 a 24 semanas en pacientes con genotipo 2 y
3 y, de 48 semanas para pacientes con genotipo 1 y 4
En el
caso de genotipo 1 y 4, la administración de interferón pegilado más ribaviria
deberá planearse a 48 semanas. La dosis de interferón pegilado alfa 2a, será de
180 μg semanal, vía subcutánea en combinación con ribavirina,
vía oral, frecuencia diaria. La dosis de ribavirina será de 1,000 mg para
aquellos con peso ≤ 75 kilogramos y de 1,200 mg en aquellos con peso > 75
kilogramos
En el
caso de Peg-interferón alfa 2b la dosis óptima es de 1.5 μg/kg por semana, vía
subcutánea en combinación con ribavirina,
vía oral, diaria, de acuerdo al peso del paciente.
La
dosis de ribavirina, será de 800mg en pacientes con peso < 65 kg, de 1,000
mg en aquellos con peso entre 65 a 85 kg, de 1200 mg en pacientes con peso de 85 kg a 105 kg y de 1400 mg para aquellos con peso > 105 kg y menor de 125.
Se
recomienda realizar una prueba de PCR-RNA-VHC, cuantitativa y altamente
sensible, a la semana 4 (respuesta viral rápida) y a la semana 12 de
tratamiento
En pacientes con genotipo 1 se debe investigar respuesta virológica temprana a la semana 12. Si alcanzaron una respuesta virológica temprana, el tratamiento deberá continuarse hasta la semana 48.
Se debe
descontinuar el tratamiento, en aquellos pacientes con genotipo 1 que no
alcanzan una respuesta virológica
temprana a la semana 12
Los
pacientes que no alcanzaron una respuesta virológica temprana completa (RNA-VHC
indetectable a la semana 12 de tratamiento) deben ser reevaluados a la semana
24, si el RNA del VHC continua positivo el tratamiento debe ser suspendido
Para
pacientes infectados con VHC genotipo 1 en quienes tienen retraso en la
eliminación del virus (prueba de RNA VHC que puede ser negativa entre la semana
12 y 24) se deberá considerar extender el tratamiento por 72 semanas
En
pacientes con infección por virus de hepatitis C y genotipo 1 que continuaron
el tratamiento entre 48 a 72 semanas y tuvieron prueba de RNA VHC negativa, se
deberá realizar prueba de RNA para VHC 24 semanas después de terminado el tratamiento para evaluar la respuesta virológica sostenida.
Aquellos
pacientes con cirrosis relacionada con infección por el VHC que alcanzan
respuesta virológica sostenida, independientemente del genotipo, deben
continuar su
vigilancia
a intervalos de 6 a 12 meses, debido al riesgo de desarrollar hepatocarcinoma
Se debe
informar a los pacientes mayores de 40 años que existe una probabilidad menor
de alcanzar una respuesta viral sostenida
Se debe informar que la etnia hispana reduce la probabilidad de alcanzar una respuesta viral sostenida.
Se
recomienda evitar el consumo de alcohol y fomentar el control de peso en
pacientes con infección por el VHC
Precaución
y Contraindicaciones del Tratamiento antiviral
La
depresión es común en pacientes que reciben tratamiento estándar para infección
por VHC
Los
pacientes con problemas de salud mental estables, podrían no ser excluidos del
tratamiento. Deben vigilarse sus síntomas psiquiátricos, antes y durante el
tratamiento con interferón
Los
trastornos psiquiátricos no controlados, constituyen una contraindicación para
el tratamiento antiviral, específicamente, el uso de interferón
El
tratamiento estándar para hepatitis C está contraindicado en mujeres
embarazadas, en pacientes con historia de algún tipo de cáncer, depresión
severa
El
tratamiento antiviral está contraindicado en pacientes sometidos a transplante
de órgano sólido (riñón, corazón o pulmón), hepatitis autoinmune, enfermedad
tiroidea no controlada, hipertensión arterial grave, insuficiencia cardiaca,
enfermedad arterial coronaria, diabetes melllitus pobremente controlada, EPOC,
edad menor de 2 años e hipersensibilidad a los fármacos empleados en el
tratamiento de infección por VHC
En
aquellas parejas, en la que uno de ellos reciba el tratamiento estándar, se
sugiere el uso de dos métodos anticonceptivos hasta seis meses depues de
terminado el mismo
Retratamiento
Ante Recaída y Falla al Tratamiento
No se
recomienda retratamiento con interferón pegilado más ribavirina en pacientes
que no alcanzaron respuesta viral sostenida después de un primer curso completo
del tratamiento combinado, independientemente del tipo interferón pegilado
utilizado
El
retratamiento con IFN pegilado más ribavirina puede ser considerado en
pacientes no respondedores o con recaída quienes previamente han sido tratados
con:
a) IFN no pegilado con o sin ribavirina,
b) monoterapia con IFN pegilado,
particularmente en los que tienen fibrosis o cirrosis
No se
recomienda mantener el tratamiento en pacientes con fibrosis o cirrosis que han
tenido falla a tratamiento con interferón pegilado y ribavirina
Principales
efectos adversos
Los
pacientes que reciben tratamiento estándar pueden experimentar síntomas
parecidos a gripe, tales como fiebre, mialgias, escalofrío, artralgia y
cefalea, los cuales son menos graves después del primer mes de tratamiento
Se debe
advertir a los pacientes sobre la pérdida del cabello informándole que es
reversible al concluir el tratamiento
Hemólisis
y náusea, son los principales efectos adversos de la ribavirina
Anemia,
obstrucción nasal, prurito, diarrea, y eczema, son manifestaciones frecuentes
de la ribavirina
Intervenciones
como el uso de paracetamol, incremento en el consumo de líquidos y reposo
pueden mejorar o reducir los síntomas
Los
niveles de hemoglobina (Hb) deberán mantenerse en un nivel ≥ 9 gr/dl,
requiriendo el ajuste de la dosis de ribavirina cuando exista un descenso de
los niveles de Hb permitidos, permitido hasta 200 mgs de ribavirina por cada
descenso de un gr. de Hb, hasta una dosis no inferior de 400 mgs al día
Se
recomienda valorar el uso de eritropoyetina recombinante cuando el descenso de
Hb ≤ de 9 gr/dl
La
administración de factor estimulante de colonia de granulocitos-macrófagos
(G-CSF) filgrastrim, debe ser considerada en pacientes que reciben tratamiento
estándar
y que
presentan neutropenia significativa, limitando la suspensión del tratamiento
antiviral
A los
pacientes quienes desarrollan depresión se les debería considerar tratamiento
con antidepresivos y referirse con psiquiatría de ser necesario
Todos
los pacientes que reciben tratamiento deberán ser advertidos sobre la apropiada
higiene de la piel e hidratación, evitar sobre exposición a la luz solar y
favorecer rotación de los sitios de inyección. Se recomienda y el uso de
emolientes. tópicos debiendo considerar valoración por Dermatología
Se debe
investigar la función tiroidea antes del empleo de Peg-interferón a las 12
semanas de tratamiento y en cualquier momento en que exista la sospecha
clínica, en tal caso, deberá referirse a Endocrinología
Aquellos
pacientes que reciben interferón pegilado y ribavirina y refieran disnea que no
se relaciona a anemia deberá ser evaluado para investigar problemas
cardiopulmonares
Los
pacientes con infección crónica por virus de hepatitis C que tiene
hipertensión, y/o diabetes mellitus deberán tener una evaluación oftalmológica
previa al inicio del tratamiento, poniendo particular atención en la búsqueda
de exudados algodonosos o hemorragia retiniana
Cualquier
paciente que refiera alteraciones visuales mientras este recibiendo
Peg-interferón deberá suspenderlo hasta la resolución de los síntomas y deberá
ser evaluado por el oftalmología para investigar lesión retiniana
OTRAS
TERAPIAS
No se
recomiendan en el manejo de pacientes con infección crónica con VHC, ante
recaída previa o en aquellos que nunca han respondido al tratamiento:
amantadina
más interferón solo o en combinación con ribavirina, ribavirina en monoterapia
e IL-12
SITUACIONES
ESPECIALES
Independientemente
de los niveles séricos de aminotransferasas, la decisión de iniciar tratamiento
con peginterferón y rivabirina debe ser individualizada en base
a la
severidad de la enfermedad hepática fundamentada por biopsia hepática,
considerar los potenciales eventos adversos, la probabilidad de respuesta y la
presencia de comórbidos
El
esquema de tratamiento para pacientes con infección VHC y aminotransferasas
normales debe ser el mismo para pacientes con aminotransferasas elevadas
Todos
los pacientes con enfermedad renal crónica en tratamiento sustitutivo de la
función renal en hemodiálisis y o candidatos a transplante renal deben ser
estudiados para VHC con el propósito de planear el manejo y tratamiento
La
decisión de desarrollar biopsia hepática en pacientes con enfermedad renal debe
de ser individualizada con base a una evaluación clínica de la necesidad del
tratamiento antiviral y la gravedad de la enfermedad hepática
Pacientes
con infección HVC y enfermedad renal moderada (IFG > 60ml/min.), deben de
ser tratados con la misma combinación de terapia antiviral como la que se
utiliza en pacientes sin enfermedad renal
Pacientes
seleccionados con insuficiencia renal (IFG > 60ml/min.), con o enfermedad
renal terminal con VHC pueden ser tratados con Peg-interferón y dosis ajustadas
de ribavirina a 200 mg/día
En
pacientes con infección crónica por VHC y enfermedad renal grave no sometidos a
hemodiálisis deben tratarse con dosis reducida de peginterferón alfa-2a, 135
μg/semana; alfa 2b, 1 μg/Kg/semana) y rivabirina (200-800 mg/día) con monitoreo
estricto de efectos adversos
El
tratamiento para pacientes con VHC sometidos a diálisis peritoneal debe
considerar interferón convencional (2a o 2b) en dosis de 3mUI/2 veces por
semana, o bien una dosis reducida de Peg-interferón 2ª (135 μg por semana) o Peg-interferón
2b (1 μg/kg/ semana)
En
pacientes con infección por VHC y sometidos a diálisis peritoneal el
tratamiento con ribavirina puede emplearse en combinación con interferón, en
dosis notablemente reducidas y con seguimiento cuidadoso de anemia y otros efectos
adversos
No se
recomienda tratamiento antiviral en pacientes con infección crónica por VHC que
han recibido transplante renal, a menos que desarrollen hepatitis fibrótica
colestásica
En
pacientes con crioglobulinemia y proteinuria moderada a grave que tienen
enfermedad renal lentamente progresiva deben ser tratados con interferón
convencional o dosis reducidas de Peg-interferón alfa y rivabirina
En
pacientes con crioglobulinemia y proteinuria importante, que tienen evidencia
de enfermedad renal progresiva o
exacerbación de crioglonulinemia, pueden ser
tratados
con rituximab, ciclofosfamida mas metilprednisolona, plasmaféresis seguido de
interferón una vez que la fase aguda se ha resuelto.
Los
pacientes con cirrosis compensada (CTP child-Tucote-Pugh, clase A) relacionada
con VHC, pueden ser tratados con Peg-interferón y ribavirina, siendo necesaria
una estrecha vigilancia de los efectos adversos
Los
pacientes con cirrosis hepática clínicamente descompensada, deben ser referidos
para evaluar trasplante hepático. No son candidatos a tratamiento por infección
de hepatitis C
En
pacientes con cirrosis descompensada (CTP, clase B y C), el tratamiento con
Peg-interferón, puede ser iniciado en dosis bajas, siempre y cuando los
pacientes hayan sido aceptados para trasplante hepático. El tratamiento debe ser
administrado por médicos con experiencia bajo una estrecha supervisión de los
efectos adversos
Se
pueden emplear factores estimulantes de colonias y eritropoyetina, en el
tratamiento de la anemia y leucopenia asociadas al tratamiento, con el objetivo
de mejorar la calidad de vida y limitar la necesidad de disminuir las dosis del
tratamiento antiviral en pacientes con cirrosis descompensada
La administración de Peg-interferón alfa con o sin ribavirina, debe ser el régimen preferido en pacientes con VHC sometido a trasplante hepático
No se
debe emplear Peg-interferón en receptores de trasplante de pulmón, corazón o
riñón, excepto para pacientes que hayan desarrollado hepatitis fibrótica
colestásica
Los
pacientes con infección aguda deben ser referidos de forma inmediata al médico
Gastroenterólogo e Infectologo.
Se debe
enviar a la especialidad de Medicina Interna (segundo nivel de atención) a los
pacientes con factores de riesgo para hepatitis en los que existe sospecha
clínica y de laboratorio de infección crónica por VHC
Se
enviará a segundo nivel de atención, a aquellos pacientes con elevación
persistente e inexplicable de aminotransferasas
El
paciente con prueba de ELISA para VHC positivo, deberá enviarse a la Clínica de
Hígado o su equivalente (en el segundo y tercer nivel de atención) al menos
con: prueba de ELISA, transaminasas, biometría hemática completa, tiempos de
coagulación, y estudios de función renal
Se debe
enviar a Gastroenterología a todo paciente con infección aguda por VHC y
aquellos con infección crónica sin evidencia de cirrosis avanzada, para
determinar el tratamiento y las acciones de seguimiento específico. Se
evaluarán en las Clínicas de Hígado o su equivalente, las poblaciones
especiales (coinfección VIH, VHB, insuficiencia renal), aquellos con
complicaciones y los que presentan efectos adversos al tratamiento
Se
deberá revalorar a todo paciente respondedor cada 6 meses durante los dos
primeros 2 años con pruebas de funcionamiento hepático, ultrasonido de hígado y
vías biliares y RNA – HVC
Aquellos
pacientes sin indicación para tratamiento antiviral o contraindicaciones para
la terapia (EPOC, diabetes mellitus con daño a órgano mayor), pacientes que no
aceptan el tratamiento y pacientes que no alcanzaron una respuesta virológica
sostenida, deberán ser vigilados por un Gastroenterólogo por lo menos de forma
anual con estudios bioquímicos (transaminasas, albúmina, bilirrubina, tiempos
de coagulación y biometría hemática)
Pacientes
con cirrosis relacionada a virus de la hepatitis C que alcanzaron respuesta
virológica sostenida independientemente del genotipo deben continuar vigilancia
en intervalos de 6 a 12 meses para investigar carcinoma hepatocelular



























No hay comentarios.:
Publicar un comentario