ANOMALIAS EN LA INSERCION PLACENTARIA Y VASA PRESA
La primera descripción de
placenta previa se le atribuye a Portal en 1683, aunque no fue sino hasta 1709
cuando Schacher fue el primero en demostrar, en un cadáver, la situación exacta
de una placenta con inserción anómala en el útero. La clasificación tradicional
de placenta previa en completa, parcial y marginal tuvo su origen en el siglo
XIX, cuando los médicos de la época palpaban el borde inferior de la placenta a
través del orificio cervical.
Posteriormente,
en 1930 se comenzaron a utilizar auxiliares diagnósticos como la amniografía y
la cistografía, mientras que en 1966 Gottesfeld introdujo el uso del
ultrasonido para el diagnóstico de las alteraciones placentarias y tres años
después Kratochwil realizó la primera descripción de la utilidad del ultrasonido
endovaginal, que hasta nuestros días continúa siendo el estándar de oro.
Tradicionalmente
el concepto de anomalías en la inserción placentaria hace referencia a la
placenta previa y al acretismo placentario, aunque las definiciones de los tipos
de placenta previa han variado considerablemente en los últimos años.
El
equipo multidisciplinario de trabajo del Instituto Americano de Ultrasonido en
Medicina ha recomendado no emplear más los términos de placenta central total,
previa marginal o parcial y, en cambio sí utilizar los términos de placenta
previa ante la presencia del borde placentario sobre el orificio cervical
interno, así como el término de inserción baja de placenta cuando el borde
inferior de la placenta se encuentre a menos de 20 mm del orificio cervical
interno, sin llegar a obstruirlo.
Además,
cabe señalar que se considerará inserción placentaria normal a toda placenta
cuyo borde inferior se encuentre por encima de los 20 mm del orificio cervical
interno.
Con
relación a la fisiopatología de estos trastornos placentarios, se ha descrito
una asociación entre daño endometrial y alteraciones durante la cicatrización
uterina, que pueden ocurrir durante la instrumentación uterina (como legrado) o
durante el corte de las paredes del útero como en la cesárea o miomectomía. De
hecho, se ha establecido una relación directamente proporcional entre el número
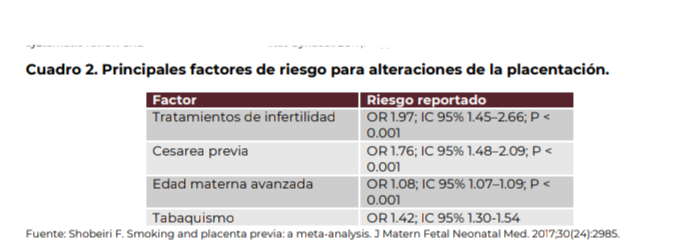
de cesáreas y el riesgo para placenta previa y acretismo (ver cuadro 1).
Otros
factores de riesgo identificados son la multiparidad, edad materna avanzada,
tabaquismo, uso de cocaína, embarazo múltiple, antecedente de haberse sometido
a técnicas de reproducción asistida e incluso de haber tenido una gestación con
placenta previa (cuadro 2).
Por
otra parte, las anomalías en la placentación se asocian a diversas
complicaciones maternas y fetales, fundamentalmente relacionadas con la
hemorragia obstétrica, de hecho, el diagnóstico de placenta previa se asocia a
un riesgo diez veces mayor de hemorragia durante y después del nacimiento. Es
preciso señalar, que el sangrado se asocia a riesgo de transfusión,
histerectomía, sepsis materna, tromboflebitis, coagulopatía, ingreso a la
Unidad de Cuidados Intensivos y muerte materna, mientras que las complicaciones
fetales más frecuentemente reportadas son las relacionadas con la prematurez.
Las
anomalías en la inserción placentaria (placenta previa y acretismo placentario)
se asocian a graves complicaciones que se presentan principalmente durante el
momento del nacimiento y que causan altas tasas de morbimortalidad materna y
perinatal, con la consiguiente repercusión en el ámbito familiar, económico y
social.
A nivel
mundial se ha reportado que el sangrado asociado a placenta previa es causa del
2.3% de la mortalidad perinatal, de hecho se ha observado un aumento del 20 al
46.5% de la tasa dehisterectomías por acretismo placentario e incluso se ha
reportado una mortalidad perinatal del 60% en casos de vasa previa no
diagnosticada.
Manifestaciones
clínicas
En
pacientes con anomalías en la inserción placentaria se ha descrito que el
sangrado estimado intraoperatorio es de
2000 a 5000 ml, con necesidad de hemotransfusión entre el 38 al 95% de
los casos.
La
mayoría de los casos de placenta acreta se presentan en pacientes con placenta
previa, sin embargo, la ausencia de placenta previa no excluye la presencia de
acretismo.
En
casos de vasa previa, la principal manifestación clínica es el sangrado
transvaginal obscuro, sin presencia de dolor, seguido de alteraciones súbitas
en el registro cardiotocográfico (debido a la exanguinación fetal), que se
asocia a una mortalidad perinatal del 60 al 100%.
En
pacientes con sospecha clínica de anomalías de inserción placentaria o de vasa
previa, se recomienda hospitalización, realizar ultrasonido para confirmar el
diagnóstico y especuloscopía para evaluar la presencia de sangrado procedente
de cavidad uterina.
No se
recomienda realizar tacto vaginal en pacientes con sospecha de placenta previa.
Pruebas
diagnósticas
Se
recomienda realizar ultrasonido abdominal de tamizaje para la detección de
placenta previa en pacientes con antecedente de cesárea previa, antecedente de
placenta previa en gestaciones previas o con factores de riesgo para anomalías
de la inserción placentaria (ver cuadro 2).
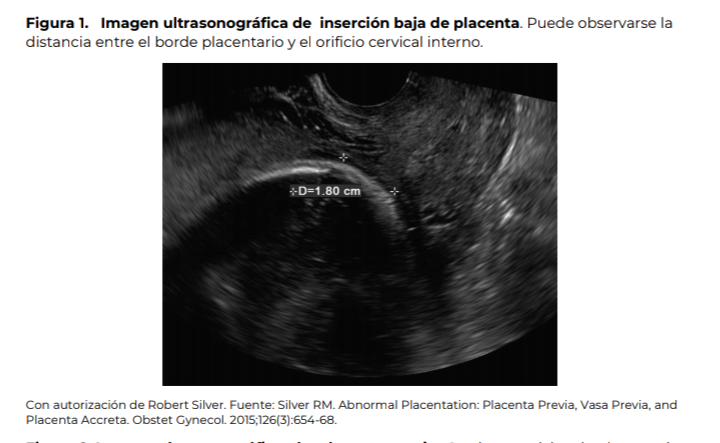
Se
recomienda que el ultrasonido sea la principal herramienta diagnóstica para la
detección de las anomalías de inserción placentaria, es ideal que el estudio
sea realizado por personal capacitado (ver figuras 1 y 2).
En
pacientes asintomáticas en las que el ultrasonido delsegundo trimestre del
embarazo reporte una distancia del borde placentario al orificio cervical
interno (OCI) igual o mayor de 20 mm, se sugiere considerar como un hallazgo
normal, mientras que cuando la distancia sea menor a 20mm se debe realizar
seguimiento ultrasonográfico y confirmar el diagnóstico a las 32 semanas de
gestación. No existe contraindicación para realizar ultrasonido endovaginal en
pacientes con placenta previa.
Se
recomienda que la confirmación diagnóstica de placenta previa o inserción baja de placenta, sea a
partir de las 32 semanas de gestación.
Existe
evidencia de que el diagnóstico de placenta previapuede realizarse por
ultrasonido abdominal, sin embargo el ultrasonido endovaginal permite delimitar
adecuadamente el borde placentario inferior y su relación con el orificio
cervical interno.
En
pacientes con ultrasonido abdominal que reporta sospecha de placenta previa, se
sugiere confirmar el diagnóstico mediante ultrasonido endovaginal.
El
ultrasonido endovaginal es una herramienta segura y efectiva para el
diagnóstico de placenta previa o inserción baja de placenta. En pacientes en
las que se realiza ultrasonido abdominal y se sospecha placenta de inserción
baja, se sugiere repetir el ultrasonido vía vaginal con la vejiga vacía.
El
diagnóstico de inserción baja de la placenta se realiza cuando el borde
placentario se encuentre a menos de 20 mm del OCI, sin llegar a cubrirlo; y el
de placenta previa cuando el borde placentario cubre o rebasa el OCI. Los
términos de placenta central total, parcial o marginal deben de ser abandonados
(figuras 1 y 2).
Se
recomienda emplear el término de placenta previa cuando se tenga evidencia
ultrasonográfica de que el borde inferior de la placenta se encuentre sobre el
orificio cervical interno.
Se
recomienda emplear el término de inserción baja de placenta cuando se tenga
evidencia ultrasonográfica de que el borde inferior de la placenta se encuentre
a menos de 20 mm de orificio cervical interno, sin llegar a cubrirlo.
Se
recomienda el uso del ultrasonido como la primera opción para el diagnóstico de
acretismo, incretismo o percretismo placentario (figura 3).
En pacientes con diagnóstico de placenta previa, inserción baja de placenta o antecedente de cesárea previa, se recomienda la búsqueda intencionada de signos ultrasonográficos de acretismo placentario.
Se recomienda que los signos ultrasonográficos diagnósticos de acretismo placentario sean descritos acorde a un protocolo estandarizado.
Se
recomienda realizar resonancia magnética en pacientes con diagnóstico
ultrasonográfico dudoso o no concluyente de acretismo placentario.
El uso
de la resonancia magnética no es esencial para el diagnóstico de acretismo,
incretismo o percretismo placentario, sin embargo, se recomienda su uso en el
contexto de la evaluación de la extensión de invasión placentaria o ante la
presencia de áreas de difícil evaluación ultrasonográfica.
En pacientes con diagnóstico de acretismo placentario, especialmente con sospecha de percretismo, se podrá considerar el uso de la resonancia magnética y de la cistoscopia, para confirmar el diagnóstico y establecer el grado de invasión placentaria.
Para
evitar internamientos innecesarios, se deberá confirmar la persistencia de vasa
previa por ultrasonido entre las 30 a 34 semanas de gestación.
Se
recomienda prevenir y tratar la anemia durante la etapa prenatal en pacientes
con diagnóstico de placenta previa o inserción baja de placenta.
Se
recomienda la administración de un esquema de corticoesteroides para la madurez
pulmonar entre la semana 24 a 34 de gestación en pacientes con diagnóstico de
placenta previa o inserción baja de placenta.
No se
recomienda la administración de tocolíticos con la finalidad de prolongar la
gestación.
Se
recomienda considerar la administración de tocolíticos por 48 horas (tiempo
para administrar esquema de madurez pulmonar) en pacientes con amenaza de parto
pretérmino y diagnóstico de placenta previa o inserción baja de placenta.
Se
recomienda programar el nacimiento entre la semana 36 a 37 de gestación en
pacientes con diagnóstico de placenta previa o inserción baja de placenta y sin
factores de riesgo o comorbilidades asociadas.
Se recomienda programar el nacimiento entre la semana 34 a 36 de gestación en pacientes con diagnóstico de placenta previa o inserción baja de placenta y antecedente de haber presentado uno o más episodios de sangrado transvaginal, o presencia de factores de riesgo para nacimiento pretérmino.
Se
recomienda considerar el nacimiento por vía vaginal en pacientes con
diagnóstico de inserción baja de placenta, sin sangrado transvaginal activo y
que cuenten con condiciones obstétricas favorables.
En
pacientes con diagnóstico de inserción baja de placenta o placenta previa
programadas para cesárea, se recomienda realizar un ultrasonido obstétrico
previo a la intervención con la finalidad de identificar con precisión la
localización de la placenta y determinar el sitio de incisión uterina.
Acretismo placentario
Se recomienda que la cesárea de mujeres con diagnóstico de acretismo placentario sea practicada por un equipo especializado, multidisciplinario y con experiencia, en un centro hospitalario que cuente con banco de sangre, terapia intensiva de adultos y neonatal.
En
pacientes con diagnóstico de placenta acreta, increta o percreta, se recomienda
programar el nacimiento entre la semana 34 a 36 de gestación. Se deberá
considerar anticipar el nacimiento en casos de sangrado transvaginal persistente,
preeclampsia, trabajo de parto, ruptura de membranas, compromiso del bienestar
fetal o desarrollo de comorbilidades maternas.
En
pacientes con acretismo placentario se recomienda realizar cesárea
histerectomía, dejar la placenta in situ y evitar intentar separar la placenta
de las paredes uterinas.
En pacientes con diagnóstico de acretismo placentario se recomienda realizar una incisión media infraumbilical, ya que permite una mejor exploración de la cavidad abdominal y una mejor exposición de los tejidos.
En
pacientes con placenta acreta, increta o percreta se recomienda realizar
histerectomía total abdominal dejando la placenta in situ en vez de realizar
histerectomía subtotal.
En
pacientes con diagnóstico de acretismo placentario no se recomienda el uso de
uterotónicos para la profilaxis de la hemorragia obstétrica.
En
casos de percretismo a vejiga, se recomienda considerar la cistotomía
intencional y realizar la escisión del tejido afectado.
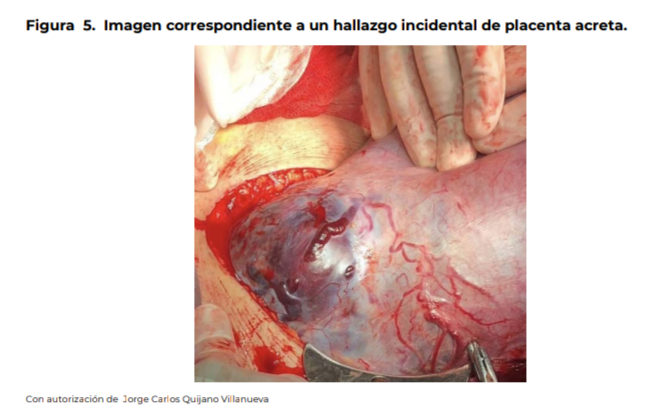
En caso
de hallazgo transoperatorio incidental de acretismo placentario, se recomienda
realizar histerectomía obstétrica dejando la placenta in situ (figura 5).
En caso
de que, durante un hallazgo incidental transoperatorio de acretismo placentario
no se cuente con los recursos materiales y humanos suficientes y adecuados para
su manejo, en ausencia de inestabilidad materna o fetal y previo a la
realización de histerotomía, se podrá considerar el traslado inmediato de la
paciente a un centro hospitalario que cuente con banco de sangre, terapia
intensiva de adultos y terapia intensiva neonatal.
Dada la
falta de estudios que avalen su seguridad y efectividad, no se recomienda el
uso rutinario de procedimientos de radiología intervencionista para el manejo
del acretismo placentario.
No se
recomienda realizar rutinariamente técnicas de ligadura, oclusión o
embolización de arterias uterinas
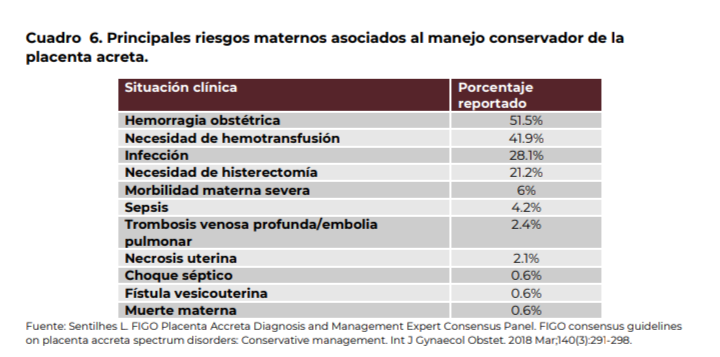
Debido a la limitada cantidad de evidencia, se recomienda realizar técnicas para preservar el útero solo en el contexto de contar con estabilidad hemodinámica materna, con un equipo quirúrgico experto en un centro hospitalario de tercer nivel y después de haber firmado un consentimiento informado y explicado los principales riesgos a la paciente (cuadro 6).
No se
recomienda el uso de metotrexato como terapia adyuvante del manejo conservador
del acretismo placentario.
La
cesárea de pacientes con diagnóstico de inserción baja de placenta o placenta
previa, debe ser realizada por personal médico capacitado y se deberá
considerar la realización de una incisión media infraumbilical y evitar incidir
la placenta durante el momento de la histerotomía y la extracción del recién
nacido.
En caso
de presencia de hemorragia obstétrica a pesar del uso de uterotónicos, se
recomienda el uso de balones intrauterinos o técnicas quirúrgicas conservadoras
para el control de la hemorragia, como ligadura de arterias uterinas, ligadura
de arterias hipogástricas o suturas compresivas.
Se recomienda practicar histerectomía obstétrica si no se logra controlar la hemorragia con las técnicas del manejo conservador. Se recomienda la administración de anestesia regional durante el procedimiento de la cesárea en pacientes con diagnóstico de placenta previa o inserción baja de placenta.
VASA
PREVIA
Se recomienda la hospitalización de pacientes con diagnóstico prenatal de vasa previa entre las 30 a 34 semanas de gestación.
El
manejo óptimo de la vasa previa es controversial, debido a la falta de
información al respecto. Sin embargo, se acepta que el nacimiento deberá ser
vía cesárea y procurando anticiparse al inicio del trabajo de parto y a la
ruptura de membranas.
Se
recomienda la administración de un esquema de corticoesteroides para la madurez
pulmonar fetal en mujeres con
diagnóstico de vasa previa, entre la semana 28 a 32 de gestación.
En caso
de confirmación diagnóstica de vasa previa en el tercer trimestre y ante la
ausencia de signos de alarma, se recomienda programar la interrupción del
embarazo vía cesárea entre las 34 y 36 semanas de gestación.
Se recomienda realizar cesárea de urgencia para el tratamiento de la vasa previa rota. En pacientes con diagnóstico de vasa previa existe un alto riesgo de hemorragia y exanguinación fetal aguda durante la ruptura de membranas.
Se recomienda realizar cesárea de urgencia en casos de pacientes con diagnóstico prenatal de vasa previa y que presenten ruptura de membranas o trabajo de parto. En pacientes con diagnóstico de vasa previa existe un alto riesgo de hemorragia y exanguinación fetal aguda durante la ruptura de membranas.
Se
recomienda realizar cesárea de urgencia en casos de pacientes con diagnóstico
prenatal de vasa previa y que presenten ruptura de membranas o trabajo de
parto.
Se
recomienda que la interrupción del embarazo de pacientes con diagnóstico de
vasa previa sea en un centro hospitalario con la capacidad de realizar una
transfusión neonatal de urgencia.
Dadas las complicaciones potenciales asociadas a la ruptura de vasa previa (exanguinación fetal y alta mortalidad perinatal), no se debe retrasar la interrupción de la gestación. Durante el seguimiento de las pacientes con diagnóstico de vasa previa se deberá considerar la medición periódica de la longitud cervical (semanal o quincenal) como parte del control prenatal.
Inserción
anormal de placenta
En
pacientes con diagnóstico de inserción anómala de placenta que van a ingresar a
quirófano, se deberá considerar la instalación de dos catéteres venosos
periféricos y un catéter arterial para el monitoreo de la presión arterial (PA)
y la toma de muestras sanguíneas que permitan decisiones dinámicas.
El manejo de las pacientes con placenta acreta presenta un riesgo importante de hemorragia masiva y complicaciones asociadas, como coagulopatía por consumo, falla orgánica múltiple y muerte. Además, existe un mayor riesgo de complicaciones quirúrgicas. Es frecuente el requerimiento de transfusiones sanguíneas y el ingreso a cuidados intensivos tanto de la madre como del neonato. Los resultados mejoran cuando la atención se lleva a cabo en centros con experiencia multidisciplinaria y experiencia en el cuidado de la placenta acreta.
Se recomienda que las unidades hospitalarias que atienden pacientes con diagnóstico de inserción anómala de placenta cuenten con un protocolo de hemorragia masiva, que incluya disponibilidad inmediata de sangre grupo O negativo y capacidad para realizar un cruce sanguíneo de emergencia.
Durante el control prenatal de las pacientes con diagnóstico de inserción anómala de placenta o de vasa previa, se le deberá explicar la alta posibilidad de uso de hemoderivados, los riesgos potenciales (médicos y quirúrgicos) de su patología y deberán firmar un consentimiento informado.
Se
recomienda referir a unidades hospitalarias de segundo o tercer nivel a mujeres
con hallazgos ultrasonográficos sugestivos de anomalías de inserción
placentaria y de vasa previa.
Se
recomienda el traslado a una unidad de tercer nivel a toda mujer gestante con
diagnóstico de vasa previa.


























No hay comentarios.:
Publicar un comentario