ENFERMEDAD HEPATICA NO GRASA
La
Enfermedad Hepática Grasa No Alcohólica (EHGNA) es una de las enfermedades
hepáticas más comunes en el mundo y la principal en los países occidentales.
La
EHGNA es más frecuente en los hombres, teniendo una proporción de 68% en los
Estados Unidos. Se han encontrado diferencias significativas en la edad según
la raza para la aparición de EHGNA siendo los México-americanos en quienes se
presenta a menor edad, 36.7 años, comparados con los blancos no hispanos 43.1
años y los negros no Hispanos 39.5 años..
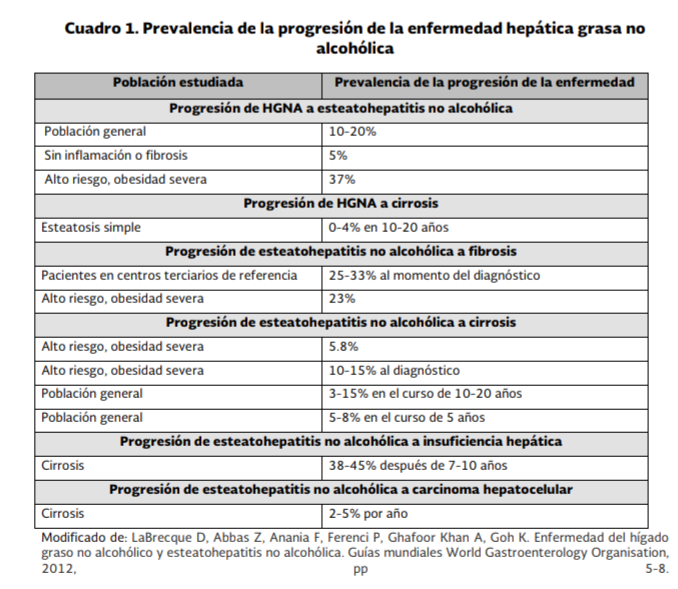
Los
resultados de los estudios de prevalencia e incidencia de la progresión de la
enfermedad de HGNA a esteatohepatitis no alcohólica varía substancialmente
debido a las diferentes definiciones, distintas poblaciones estudiadas y a los
métodos diagnósticos empleados. En población general, la progresión de HGNA a
esteatohepatitis no alcohólica fue de un 10-20% y de HGNA a cirrosis de 0 a 4%
en un periodo de 10 a 20 años. Por otro lado, la progresión de esteatohepatitis
no alcohólica a cirrosis fue del 3 a 15% en el curso de 10 a 20 años y de
insuficiencia hepática con cirrosis fue de 38-45% después de 7-10 años y de
cirrosis a hepatocarcinoma es de un 2-5% por año. (LaBrecque D, 2012). (Ver
anexo 5.3, Cuadro 1).
Igualmente,
dentro de la trascendencia del HGNA, se le conoce como la manifestación
hepática del síndrome Metabólico, además de la resistencia a la insulina,
dislipidemia, obesidad central e hipertensión arterial sistémica.
Las
causas de mortalidad en pacientes cirróticos con EHGNA son insuficiencia
hepática, sepsis, hemorragia varicosa, hepatocarcinoma y enfermedad
cardiovascular. Por otro lado, la
esteatohepatitis no alcohólica por su relación con el hepatocarcinoma
actualmente es la tercera indicación más común para trasplante hepático (Yilmaz
Y, 2014).
La
Enfermedad Hepática Grasa no Alcohólica (EHGNA) es una entidad
clínico-patológica compleja que surge de numerosos factores genéticos,
ambientales, de comportamiento, así como de origen social, que se define como
una acumulación excesiva de grasa en el hígado en forma de triglicéridos
denominada esteatosis (histológicamente infiltración >5% de los hepatocitos)
y comprende el Hígado Graso No Alcohólico (HGNA) y la Esteatohepatitis No
Alcohólica.
El
diagnóstico de Hígado Graso No Alcohólico, por definición, requiere de
evidencia de esteatosis hepática, ya sea por imagen o por histología, además de
la exclusión de causas secundarias de acumulación de grasa hepática como el
consumo significativo de alcohol, fármacos, pérdida acelerada de peso y otras
enfermedades hepáticas específicas. De igual forma, el Hígado Graso No
Alcohólico tiene asociación estrecha con factores de riesgo metabólicos que
influyen en su evolución, tratamiento y pronóstico
Por el
contrario, la Esteatohepatitis No Alcohólica tiene potencial de progresión a
enfermedad hepática avanzada y se caracteriza por la presencia de esteatosis
hepática e inflamación con daño hepatocelular caracterizado por balonización de
los hepatocitos con o sin fibrosis.
La
Enfermedad Hepática Grasa no Alcohólica (EHGNA) se clasifica histológicamente
en:
1)
Hígado Graso No Alcohólico (HGNA).
2)
Esteatohepatitis No Alcohólica
Hígado
Graso No Alcohólico: Es la forma simple de la EHGNA
manifestada por infiltración grasa macrovesicular del hígado en forma de
triglíceridos en mas del 5% de los hepatocitos
Esteatohepatitis
No Alcohólica: Definida por la necroinflamación con daño hepatocelular
y balonización con una variable cantidad de fibrosis y potencial progresión a
cirrosis.
Se
recomienda tomar en cuenta a los factores de alto riesgo para desarrollar
enfermedad hepática grasa no alcohólica:
- Obesidad.
- Diabetes mellitus.
- Dislipidemia.
- Sindrome metabólico.
- Etnia (hispanos, japoneses)
Se
recomienda evaluar otras condiciones recientemente asociadas al desarrollo de
enfermedad hepática grasa no alcohólica son:
- Ovario poliquístico.
- Hipotiroidismo.
- Apnea obstructiva del sueño.
- Hipopituitarismo.
- Hipogonadismo.
- Resección pancreático-duodenal.
Otros
condiciones que favorecen la lesión hepática son :
- Deficiencias vitamínicas.
- Microbiota intestinal.
Existe
evidencia que relaciona a la microbiota intestinal y la traslocación bacteriana
con la esteatosis hepática.
La
microbiota intestinal afecta la absorción de nutrientes y la homeostasis de
energía.
La
permeabilidad intestinal alterada puede favorecer el paso de derivados
bacterianos a la circulación y causar un estado inflamatorio, característico
del síndrome metabólico.
El
síndrome metabólico se asocia con obesidad, alteraciones en diversos órganos,
diabetes mellitus tipo 2 y enfermedad cardiovascular. Siendo este una
combinación de entidades como:
- Resistencia a la insulina.
- Aumento de grasa abdominal.
- Dislipidemia.
- Intolerancia a la glucosa.
- Hipertensión.
Estas
condicionan disfunción del tejido adiposo con liberación de ácidos grasos
libres y adipocitocinas (adiponectina, resistina, visfatina) responsables de
inflamación y resistencia a la insulina, ambas contribuyentes al desarrollo de
EHGNA.
La
Obesidad tiene un desarrollo multifactorial, donde interactúan factores
genéticos, ambientales, psicosociales y de comportamiento. Contribuye al
depósito de grasa en tejidos no adiposos ocasionando EHGNA. Aunque no todas las
personas obesas depositan grasa en el hígado y no todos los pacientes con EHGNA
tienen diagnóstico de síndrome metabólico.
El
riesgo cardiovascular se asocia al síndrome metabólico y la severidad varía de
acuerdo a la combinación de los distintos componentes de éste. Mientras que en
EHGNA permanece como un factor independiente de riesgo cardiovascular.
Los
posibles mecanismos ligados a EHGNA y enfermedad cardiovascular son:
- Resistencia a la insulina.
- Aumento de depósito hepático de triglicéridos.
- Activación de la cascada inflamatoria (Apoptosis/necrosis, fibrosis).
- Disminución de la adiponectina (incremento de la lipogénesis).
- Disfunción endotelial.
- Dislipidemia aterogénica.
- Disfunción mitocondrial.
- Estrés oxidativo.
La
mayoría de los pacientes con EHGNA, se encuentran entre la cuarta a quinta
década de la vida, existiendo variabilidad según los estudios respecto al
género.
Los pacientes con hígado graso no alcohólico habitualmente están asintomáticos; algunos con estatohepatitis no alcohólica pueden presentar fatiga, malestar general y dolor abdominal “vago” en cuadrante superior derecho.
Hallazgos
de laboratorio en EHGNA:
- Elevación leve a moderada de aminotransferasas (niveles normales no excluyen el diagnóstico).
- Relación AST/ALT < 1 (el nivel de elevación de aminotransferasas no predice el grado de inflamación hepática o fibrosis).
- La fosfatasa alcalina puede estar elevada 2 a 3 veces el límite superior de la normalidad. Albúmina y bilirrubinas en sangre suelen estar normales.
Existe
evidencia que la ferritina en sangre mayor de 1.5 veces su valor normal en
pacientes con EHGNA se asocia a mayor actividad de la enfermedad y a fibrosis
hepática avanzada.
En
pacientes detectados de forma incidental con hígado graso por estudios de
imagen y con signos o síntomas atribuibles a enfermedad hepática y pruebas de
funcionamiento hepático anormales, se recomienda realizar protocolo para
confirmar EHGNA.
En
pacientes que se detecta hígado graso de forma incidental por estudios de
imagen, pero no tienen signos o síntomas atribuibles a enfermedad hepática, ni
pruebas de funcionamiento hepático anormales, se recomienda evaluar y tratar
los factores de riesgo metabólico (obesidad, intolerancia a la glucosa,
dislipidemia) u otras causas de esteatosis hepática.
Se
consideran factores de riesgo de progresión del hígado graso no alcohólico a
esteatohepatitis:
- Datos de inflamación en la biopsia (2.5 veces riesgo de progresión).
- Presencia de balonización y cuerpos de Mallory, o fibrosis en la biopsia.
- Diabetes mellitus.
- Elevación de aminotransferasas (> 2 veces su valor normal).
- Índice de masa corporal > 28 kg/m2 .
- Edad avanzada.
- El consumo de café esta asociado con menor riesgo de progresión de la enfermedad.
Para
establecer el diagnóstico de enfermedad hepática grasa no alcohólica se
requiere:
1.
Demostrar hígado graso por imagen o biopsia.
2.
Exclusión de consumo significativo de alcohol.
3.
Exclusión de otras causas de esteatosis hepática.
4.
Exclusión de causas coexistentes de enfermedad hepática crónica.
Estudios de imagen para el diagnóstico de enfermedad hepática grasa no alcohólica:
- Ultrasonido.
- Tomografía axial computada (TAC).
- Imagen por resonancia magnética (IRM).
El
ultrasonido es el método que se utiliza de primera elección para detección de
EHGNA en la práctica clínica debido a:
- Bajo costo.
- Disponibilidad.
- Sensibilidad de 60-94%.
- Especificidad de 66-97%.
Las
características de TAC en la esteatosis hepática son:
- Atenuación del parénquima hepático en relación a bazo.
- Diferencia de atenuación de hígado-bazo.
- Relación de atenuación hígado-bazo.
Cuando
se evalúan pacientes con sospecha de EHGNA se debe considerar el consumo de
alcohol. Existen varias definiciones de consumo significativo de alcohol, para
fines de este documento, se considera lo siguiente:
- > 15 bebidas estándar por semana en un periodo de 2 años en hombres (210 gr de alcohol).
- > 10 bebidas estándar por semana en mujeres en un periodo de 2 años (140 gr de alcohol). (Ver Anexo 5.3, Cuadro 2).
Un
hallazgo que sugiere enfermedad hepática grasa alcohólica más que EHGNA es la
relación AST/ALT >2.
Se
recomienda en la evaluación del paciente con sospecha de EHGNA, descartar otras
causas de esteatosis y de enfermedad hepática crónica.
Otras
causas comunes de esteatosis hepática macrovesicular secundaria que se deben
descartar son:
- Consumo excesivo de alcohol.
- Hepatitis C (genotipo 3).
- Enfermedad de Wilson.
- Lipodistrofia.
- Nutrición parenteral.
- Inanición.
- Abetalipoproteinemia.
- Fármacos (por ejemplo, amiodarona, metotrexato, tamoxifeno, corticoesteroides).
Otras
causas comunes de esteatosis hepática microvesicular secundaria que se deberán
descartar son:
- Síndrome de Reye.
- Fármacos (valproato, anti-retrovirales).
- Hígado graso del embarazo.
- Síndrome de HELLP.
- Errores innatos del metabolismo (enfermedad de Wolman, enfermedad por depósitos de éster de colesterol, deficiencia de lecitina-colesterol acetiltransferasa)
Se
sugiere realizar una historia clínica detallada para identificar otras causas
EHGNA, como parte del proceso inicial del estudio diagnóstico.
El
puntaje de fibrosis en enfemedad hepática grasa no alcohólica (NALFD fibrosis
Score) se conforma de 6 variables:
- Edad.
- IMC.
- Hipertrigliceridemia.
- Conteo plaquetario, Albúmina.
- AST/ALT. (Para cálculo, disponible en: http://nafldscore.com)
Una vez
que la enfermedad hepática grasa no alcohólica es diagnosticada, el siguiente
paso es determinar la severidad, misma que será necesaria para establecer el
pronóstico.
La biopsia
hepática se considera el “estándar de oro” para establecer el
diagnóstico de estatohepatitis no alcohólica y evaluar el grado de fibrosis en
pacientes con enfermedad hepática no alcohólica.
Limitaciones
de la biopsia hepática:
- Costos.
- Error en la muestra.
- Complicaciones mayores 1-3%.
- Mortalidad en el 0.01%.
Se debe
considerar biopsia hepática en pacientes con EHGNA que tiene un riesgo elevado
de estatohepatitis y fibrosis avanzada.
Se
recomienda realizar biopsia hepática en pacientes con EHGNA y en quienes otras
etiologías de esteatosis hepática y enfermedad hepática crónica coexistente no
pueden ser excluidas sin la biopsia
No se
recomienda realizar biopsia hepática en pacientes con esteatosis hepática no
sospechada, detectada en estudios de imagen que estén asintomáticos y que
tengan pruebas de funcionamiento hepático normales.
Otras
indicaciones de biopsia hepática en presencia de enfermedad hepática grasa no
alcohólica:
- Síndrome metabólico con pruebas de función hepática anormales.
- Diabetes mellitus tipo 2 con pruebas de función hepática anormales.
- Durante la cirugía bariátrica.
- AST mayor que ALT.
- Trombocitopenia.
- Hipoalbuminemia.
Aunque
existe controversia respecto que pacientes deben ser sometidos a estudios de
escrutinio, existe dos situaciones en las que se recomienda realizar
biopsia: Donante vivo de trasplante
hepático. (la esteatosis aumenta el riesgo de disfunción del injerto). Resección hepática mayor (la esteatosis
aumenta el riesgo de morbi-mortalidad posoperatoria).
Los hallazgos histopatológicos en la enfermedad hepática grasa no alcohólica incluyen:
- Esteatosis.
- Inflamación.
- Daño celular.
- Fibrosis
El
criterio mínimo para establecer el diagnóstico de enfermedad hepática grasa no
alcohólica es > 5% de hepatocitos esteatóticos en una sección de tejido
hepático.
La
clasificación de la esteatosis hepática se describe como.
Grado 1
esteatosis leve (5-33%).
Grado 2
esteatosis moderada (34-66%).
Grado 3
esteatosis severa (66%).
El NAS
proporciona una puntuación compuesta basado en:
Grado
de esteatosis.
Balonización.
Fibrosis.
Los
puntajes son:
1-2
corresponde a hígado graso no alcohólico.
3 -4
corresponde esteatohepatitis limítrofe.
≥5 corresponde a esteatohepatitis. (Ver anexo 5.3, Cuadro 3).
TRATAMIENTO NO FARMACOLOGICO
El
tratamiento de la enfermedad hepática grasa no alcohólica (EHGNA) consiste en
tratar tanto la enfermedad hepática como las condiciones metabólicas asociadas
tales como obesidad, hiperlipidemia, resistencia a la insulina y diabetes
mellitus tipo 2.
Se
recomienda evitar el consumo significativo de alcohol en todos los pacientes
con EHGNA.
Las
modificaciones al estilo de vida reducen los niveles de enzimas hepáticas y la
esteatosis hepática.
Se
requiere una reducción de al menos 3-5% del peso corporal para mejorar la
esteatosis. Esto puede lograrse con una dieta hipocalórica sola o en conjunto
con incremento en la actividad física.
Se
recomienda enviar a un programa de reducción de peso guiado por nutriólogo con
apoyo familiar y comunitario para los pacientes con sobrepeso u obesidad.
Se
recomienda un programa de 150 minutos por semana que consiste en actividad
física aeróbica o de resistencia, se debe incluir a todos los pacientes con
EHGNA en la medida de lo posible.
Se
recomienda bajar de peso por lo menos 10% del peso corporal con dieta
hipocalórica con/sin actividad física como tratamiento primario de la EHGNA.
Se
recomienda incluir a todo paciente con EHGNA a un programa de atención social a
la salud comunitario para control de peso donde se incluya apoyo nutricional y
actividad física a través del manejo multidisciplinario entre el médico
familiar, nutriólogo(a) y médico especialista.
TRATAMIENTO FARMACOLOGICO
El tratamiento farmacológico está enfocado a mejorar la enfermedad hepática y deben limitarse a pacientes con esteatohepatitis.
Las
guías actuales no recomiendan el uso de metformina. Aunque el uso de metformina
se puede considerar en pacientes diabéticos con esteatohepatitis no alcohólica,
no hay evidencia que apoye su eficacia desde el punto de vista hepático.
La
metformina no se recomienda como tratamiento específico en los adultos con
EHGNA ya que no tiene efecto significativo en la histología hepática.
Pioglitazona
puede usarse en pacientes con esteatohepatitis no alcohólica comprobada por
biopsia. Su seguridad y eficacia a largo plazo no se ha establecido aún.
La
dosis habitual de pioglitazona en los ensayos es de 30 mg al día.
Pioglitazona
se ha asociado a reducción significativa de mortalidad, infarto de miocardio y
evento vascular cerebral, sin embargo se observó mayor tasa de insuficiencia
cardiaca congestiva (2.3% vs 1.8% grupo control), por lo que debe tener cautela
en pacientes con alteración en la función miocárdica.
VITAMINA E
El uso
de vitamina E (α-tocoferol) se asocia con disminución en los niveles de
aminotransferasas en sujetos con esteatohepatitis no alcohólica.
La
vitamina E mejora la esteatosis, la inflamación y la balonización, ayudando a
la resolución de la esteatohepatitis. Sin embargo no tiene efecto en la
fibrosis hepática.
La
normalización de los niveles de ALT en pacientes con esteatohepatitis
generalmente se asocia a mejoría de la actividad histológica. La vitamina E
puede mejorar los niveles de ALT con o sin pérdida de peso.
Vitamina
E (α-tocoferol) administrado a dosis de 800 UI al día puede ser considerado
como terapia farmacológica de primera línea en pacientes no diabéticos con
esteatohepatitis no alcohólica comprobada con biopsia.
OTROS TRATAMIENTOS
Es
prematuro recomendar ácidos grasos omega-3 pero pueden considerar para tratar
hipertrigliceridemia en pacientes con EHGNA.
Pentoxifilina
inhibe la producción del factor de necrosis tumoral alfa, el cual en hipótesis
contribuye a la progresión de la EHGNA. El tratamiento con 1200 mg diario por
un año demostró que mejoró la esteatosis, inflamación y el puntaje NAS, aunque
no tiene efecto en fibrosis y se requieren más estudios antes de recomendarla
en EHGNA.
Al igual que pentoxifilina hay otros medicamentos que se han estudiado en EHGNA de los cuales hay escasa evidencia y se necesita mayor estudio antes de recomendarlos:
Probucol.
Betaína.
Losartán.
Atorvastatina
Atorvastatina
al igual que otras estatinas pueden utilizarse para tratar la dislipidemia en
pacientes con EHGNA. No deben ser usadas como terapia especifica en
esteatohepatitis no alcohólica.
La
cirugía bariátrica se asocia con control de sobrepeso y diabetes mellitus los
cuales son factores de riesgo importantes en la EHGNA. No hay contraindicación
de la cirugía en individuos obesos con esteatohepatitis no alcohólica sin
cirrosis.
La
EHGNA abarca una amplia variedad de patologías hepáticas desde simple grasa
hepática hasta esteatohepatitis no alcohólica, esta última se caracteriza por
la presencia de infiltración grasa además de lesión celular como inflamación y
balonización del hepatocito.
Algunos
pacientes con EHGNA desarrollan fibrosis hepática, otros progresan a cirrosis y
sus complicaciones como hipertensión portal y hepatocarcinoma.
El
pronóstico de la EHGNA a largo plazo es bueno, sin embargo depende
estrechamente del estadio histológico al momento de su presentación. Aquellos
sin evidencia de fibrosis severa o cirrosis tienen un riesgo similar de muerte
comparado con la población general.
Los
pacientes con EHGNA que han desarrollado cirrosis deben tener seguimiento
continuo y durante éste, se debe realizar escrutinio para várices esofágicas y
hepatocarcinoma.
La
obesidad es un factor predisponente de progresión de daño hepático a cirrosis
independientemente de la presencia o no de la EHGNA.
Los
pacientes con EHGNA tienen un incremento de riesgo cardiovascular comparado con
la población general. El riesgo cardiovascular es la principal causa de muerte
en pacientes con EHGNA.
Las
causas de muerte más frecuente en los pacientes con EHGNA son las enfermedades
cardiovasculares y cáncer extra-hepático.
La
EHGNA se asocia con eventos cardiovasculares debido a que los individuos con
hígado graso, presentan más placas coronarias y carotideas.
El
proceso de seguimiento de EHGNA que se recomienda es el siguiente:
Se debe
de valorar los factores de riesgo metabólicos y estratificar el riesgo
cardiovascular en todos los pacientes con EHGNA, cada 6 meses.
Se
deberá llevar seguimiento no invasivo de EHGNA con ultrasonido hepático,
pruebas de función hepática y marcadores de resistencia a la insulina cada 6
meses.
La
biopsia hepática no se debe de repetir antes de 5 años de la basal a menos que
se sospeche de progresión de la enfermedad.
La
búsqueda de várices esofágicas o de hepatocarcinoma se deberá realizar en pacientes
con esteatohepatitis y cirrosis.
Ante la
presencia de paciente con hallazgo de hígado graso por estudio de imagen y
elevación de aminotransferasas (ALT y AST) deberá ser enviado a segundo nivel
de atención para evaluación por médico especialista (Medicina Interna o
Gastroenterología).
El
paciente con diagnostico histológico de Hígado graso no alcohólico sin
esteatohepatitis por biopsia podrá llevar seguimiento en primer nivel con
vigilancia de ALT y AST de forma semestral y control de factores de riesgo.
Ante la
evidencia de elevación de ALT, AST o datos clínicos de cirrosis en paciente
previamente diagnosticados con HGNA deberán reenviarse a segundo nivel de
atención.
El
paciente con EHGNA en seguimiento por médico especialista, con factores de
riesgo y/o factores emergentes que persisten con elevación de aminotransferasas
a pesar de modificaciones en el estilo de vida, pérdida de peso y control de
co-morbilidades deberá ser sometido a biopsia hepática.
Los
pacientes con diagnóstico histológico de esteatohepatitis no alcohólica son los
únicos que deberán ser tratados con medidas farmacológicas según las
recomendaciones descritas por médico especialista.
En
pacientes con diagnóstico histopatológico de esteatohepatitis no alcohólica y
cirrosis deberán ser referidos al servicio de Endoscopía para la búsqueda de
várices esofágicas.























No hay comentarios.:
Publicar un comentario