DEGENERACION MACULAR
En el
mundo hay aproximadamente 314 millones de personas con discapacidad visual, 45
millones de las cuales son ciegas. La discapacidad visual y la ceguera debidas
a enfermedades infecciosas ha disminuido, pero existe un incremento importante
en los trastornos relacionados con el aumento de la esperanza de vida.
Aproximadamente un 82% de las personas con discapacidad visual son mayores de
50 años, pese a que sólo representan un 19% de la población mundial.
La
degeneración macular relacionada con la edad (DMRE) es la principal causa de
deterioro visual en los países del primer mundo y el éxito del tratamiento a
menudo es definido como preservación de la visión.
La
pérdida visual también se asocia con depresión, generando angustia. Por lo
tanto, la falta de medidas preventivas eficaces hace de vital importancia
recibir tratamiento oportuno y rehabilitación visual.
La DMRE
es la causa de pérdida visual grave, más frecuente en personas mayores de 50
años en el mundo occidental. La forma seca es responsable del 90%, mientras que
la variedad húmeda se produce en el 10%. La pérdida visual grave en el 90% de
los casos es debido a la variedad húmeda, que es se caracteriza por
neovascularización coroidea (NVC), la mayoría subfoveal.
Aproximadamente un 85% de las personas con discapacidad visual viven en países en desarrollo. La distribución mundial de las principales causas de ceguera es la siguiente, por orden de frecuencia:
1.
Cataratas
2.
Errores de refracción no corregidos.
3.
Glaucoma
4.
Degeneración macular relacionada con la edad
La prevalencia de la DMRE es aproximadamente del 30% en el grupo etáreo de más de 70 años, y varía significativamente entre los diversos estudios epidemiológicos, en personas de 40 a 50 años de edad es de 0.7%, y en personas mayores de 90 años se incrementa al 27%. Las personas que tienen DMRE con neovascularización en un ojo, tienen cerca del 50% de posibilidad de desarrollar una lesión similar en el ojo contralateral.
La DMRE causa más del 54% de la pérdida visual en la población caucásica.
Las
opciones de tratamiento para esta enfermedad son limitadas, pueden ser
efectivas para tratar de evitar la progresión y estabilizar las lesiones,
mejorando 3 líneas de visión como promedio, pero no evita la aparición de la
enfermedad en el ojo contralateral, ni lo lleva a la curación total.
La DMRE
es una enfermedad progresiva y degenerativa de la retina que se presenta con
mayor frecuencia en personas adultas.
Existen
dos variedades de DMRE: no vascular o atrófica y neovascular o húmeda. La
variedad atrófica se caracteriza por drusas, cambios en la melanina en el
epitelio pigmentario de la retina (EPR) con redistribución, y atrofia
geográfica. La variedad húmeda se caracteriza por desarrollo de NVC que es el
proceso mediante el cual una membrana vascular originada en la coroides, crece
debajo y a través del EPR y la membrana de Bruch para extenderse debajo de la
retina.
Es
posible que estos vasos presenten pérdidas y hemorragias y causen desprendimientos
de retina exudativos, hemorrágicos o ambos.
Los
cambios anatomopatológicos que las estructuras experimentan pueden ser
manifestaciones de envejecimiento sin sintomatología o presentar disminución de
agudeza visual o metamorfopsias que conducen al compromiso progresivo de la
visión central.
También
se conoce como degeneración macular senil, maculopatía senil exudativa,
degeneración maculo coroidea senil, maculopatía del envejecimiento,
despigmentación disciforme de la mácula, enfermedad de Künt- Junius y
degeneración en panal de abeja.
Se
recomienda que el médico de primer nivel informe al paciente que deberá:
- Evitar el tabaquismo
- Reducir la exposición al sol
- Utilizar gafas obscuras y sombreros
- Consumir una dieta equilibrada
- Limitar el consumo de alcohol
- Para lograr reducir el riesgo de desarrollar DMRE .
El médico de primer nivel no promoverá el
consumo de ácidos grasos, antioxidantes o suplementos alimenticios en pacientes
con riesgo de desarrollar DMRE ya que no existe evidencia suficiente para
recomendar su uso.
El
médico informará además que:
aunado al riesgo de CA de pulmón en el paciente con tabaquismo activo, pasivo o antecedente de tabaquismo existe un incremento en el riesgo si consume B carotenos asociado al riesgo de falla cardiaca en el paciente con antecedente de vasculopatia y diabetes mellitus existe un incremento si consume vitamina E.
Durante el interrogatorio debe obtenerse información sobre los antecedentes personales de enfermedad ocular, sistémica y reacciones de hipersensibilidad. Antecedentes familiares de enfermedad ocular especialmente de DMRE.
Diversos genes influenciados por factores
ambientales se han relacionado con el desarrollo de DMRE y aunque actualmente
la información no es completa en el campo de la genética se tiene registradas
alteraciones en:
- Cromosoma 19q: gen de la apolipoproteína E (APOE)
- Cromosoma 1 p
- Cromosoma 6p
- Cromosoma 1q
- Cromosoma 3p Gen CX3CR1
- Cromosoma 6q ELOVL4
- Cromosoma 10q26
- Cromosoma 14q: Fibulin-5 (FBLN5)
- Cromosoma19p: Factor 3 del complemento
- alelo ARMS2/LOC387715
- Factor H del complemento y genes
- PLEKHA1/LOC387715/HTRA1
- Gen ELOVL4
Se
recomienda revisión oftalmológica de la siguiente forma considerando la edad y
los riesgos:
- Pacientes de bajo riesgo
- De 19-40 años cada 10 años
- De 41-55 años cada 5 años
- De 56-65 años cada 3 años
- Mayores de 65 años cada 2 años
- Pacientes sintomáticos
Cualquier paciente con cambios en la agudeza
visual, campo visual, en la percepción del color, o cambios físicos en el ojo
debe ser evaluado tan pronto como sea posible
Pacientes de alto riesgo (aquellos con diabetes, catarata, degeneración macular o glaucoma) y con historia familiar de estas condiciones debe ser evaluado más frecuentemente.
Mayores de 40 años cada 3 años
Mayores de 50 años cada 2 años
Mayores de 60 años cada año
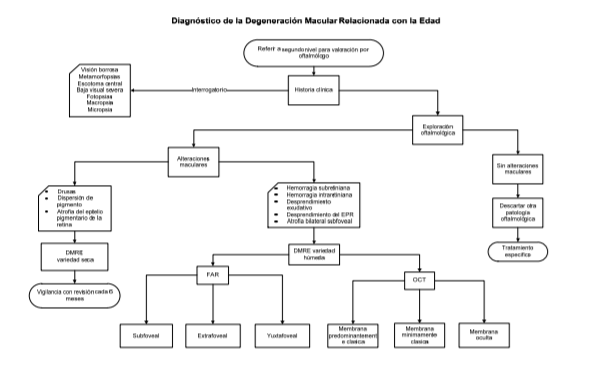
Cuando se sospecha de DMRE se recomienda que el médico realice un interrogatorio y exploración oftalmológica dirigida a encontrar datos que ayuden a establecer el diagnóstico clínico entre los que podemos mencionar:
- Edad
- Tabaquismo activo, pasivo o antecedente de tabaquismo
- Consumo de alcohol mayor a tres copas diarias
- Exposición a la luz solar y uso de gafas
- protectoras o sombreros
- Color de cabello
- Atrofia geográfica
- Antecedente familiar de DMRE.
Durante
la historia clínica realizar interrogatorio dirigido a investigar antecedentes
personales no patológicos especialmente sobre tabaquismo, uso de medicamentos y
suplementos alimenticios
La
degeneración macular inicialmente se manifiesta con metamorfopsias y visión
borrosa, en donde el paciente refiere ver onduladas las líneas rectas al
explorarlo con una cartilla de Amsler.
El
examen estereoscópico mediante biomicroscopia permite evaluar la macula y
observar las características para establecer la variedad presente.
En el
fondo ojo que cursa con la variedad seca se pueden observar drusas, dispersión
de pigmento, atrofia y degeneración del EPR. Las drusas son los signos más
tempranos de envejecimiento de la retina, pueden encontrarse en todo el polo
posterior pero más frecuentemente en el área temporal parafoveal y en ocasiones
fuera del área nasal del disco óptico. Cuando alcanzan el ecuador suelen
presentar un patrón reticular con líneas pigmentadas.
En la variedad húmeda con NVC, inicialmente refieren metamorfopsias debido a la pérdida de líquidos. En este estadio, la función retiniana se ve afectada levemente y la NVC es potencialmente reversible. Sin embargo, pueden presentarse pérdidas de lípidos, proteínas y sangrado que generan exudación y hemorragias que inducen cicatrización, y daño del complejo EPR-coroides, lo que resulta en una pérdida visual importante e irreversible dejando un escotoma central que dificulta la lectura, la escritura y el reconocimiento de pequeños objetos y rostros.
La NVC es resultado de un engrosamiento difuso de la membrana de Bruch en unión con drusas blandas y confluentes y anormalidades del EPR. Las hemorragias debajo del EPR aparecen con una discreta elevación redonda u oval. También podemos encontrar lesiones verde grisáceas o cafés alrededor de la hemorragia, o un halo de pigmento alrededor de la lesión. Otros hallazgos asociados pueden ser lípidos o sangre subretiniana.
El médico oftalmólogo será quien establezca el diagnóstico definitivo por lo que debe realizar un interrogatorio dirigido a obtener los antecedentes personales y familiares y una exploración cuidadosa y exhaustiva del fondo de ojo, para establecer el diagnóstico clínico. La integración de los datos nos permitirá establecer la variedad de la enfermedad y determinar la conducta terapéutica.
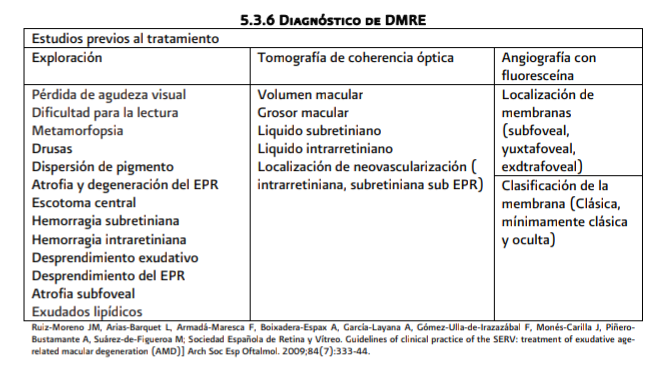
Las
características clínicas de la variedad seca son: (Ver anexos 5.3.1- 3)
- Pérdida progresiva de agudeza visual.
- Dificultad para la lectura
- Metamorfopsia
- Drusas
- Dispersión de pigmento
- Atrofia y degeneración del EPR
Las
características clínicas de la variedad húmeda son :
- Pérdida brusca y progresiva de agudeza visual.
- Escotoma central.
- Dificultad para la lectura.
- Metamorfopsia
- Hemorragia subretiniana
- Hemorragia intraretiniana
- Desprendimiento exudativo
- Desprendimiento del EPR
- Atrofia subfoveal
- Exudados lipídicos
El
diagnóstico de DMRE se realiza de forma clínica y con la ayuda de la
imagenología, como fluorangiografia retiniana (FAR).
La FAR
nos proporciona patrones y localización de las membranas: sub, yuxta o
extrafoveal, que permiten su clasificación: clásica, mínimamente clásica u
oculta para determinar su tratamiento (ver anexo).
La
tomografía de coherencia óptica (TCO), nos permite evaluar cuantitativamente:
grosor macular, líquido intrarretiniano, subretiniano y localización de la membrana
(intrarretiniana, subretiniana, sub-EPR) antes y después de tratamiento. Puede
definir con precisión los límites de la NVC angiográficamente oculta pero es
incapaz de detectar NVC debajo de desprendimiento seroso del epitelio
pigmentario.
Se
sugiere realizar FAR y TCO para el diagnóstico y seguimiento de pacientes con
DMRE húmeda.
Será el
criterio del oftalmólogo, según los datos obtenidos en la exploración del
paciente, el que decidirá cuál o cuáles de las pruebas son necesarias y cuales pueden
obviarse en cada visita de seguimiento
Cada instalación angiográfico debe tener un plan de atención médica o un plan de emergencia y un protocolo para minimizar el riesgo y administrar cualquier complicación.
La FAR
y TCO son estudios complementarios útiles para establecer el diagnóstico y las
características iniciales de la membrana, y permite el seguimiento evaluando
los criterios de re-tratamiento.
Las
principales indicaciones son las siguientes: (Ver anexos 5.3.4 a 5.3.6)
- - Al momento del diagnóstico
- - Ante nuevas metamorfopsias
- - Cuando el examen clínico revele elevación del EPR, sangre subretiniana, exudados duros o fibrosis subretiniana
- - Para detectar la presencia y determinar la extensión, tipo, tamaño y localización de la NVC y calcular el porcentaje de la lesión neovascular coroidea clásica y establecer pronóstico
- - Como auxiliar perdida visual inexplicable
- - Como seguimiento para detectar persistencia o recurrencia de la NVC
La OCT
ofrece información específica para decidir re-tratamiento por persistencia o
recurrencia:
- Pérdida de 5 letras ETDRS asociado a liquido en la mácula detectado por OCT
- Incremento del GCR de al menos 100 micras
- Aparición de nueva NVC clásica
- Hemorragia macular
- Persistencia de líquido detectado por OCT al menos un mes después de la inyección anterior.
TRATAMIENTO FARMACOLOGICO
No
existe evidencia para emitir una recomendación de uso rutinario de
antioxidantes para prevenir el desarrollo o evitar la progresión de DMRE.
No se
recomienda el uso de hipolipemiantes incluyendo a las estatinas para prevenir
el desarrollo de DMRE.
Se
recomienda utilizar ranibizumab de primera intención, ya que ha demostrado los
mejores resultados de AV. Criterios de tratamiento:
Diagnóstico de NVC activa, confirmado con FAR,
excepto en los casos de alergia y OCT antes del comienzo de la terapia
AV corregida mejor de 6/96 (1.2 LogMAR o 24 de
letras de ETDRS) o mejor en el ojo a tratar (ver anexo 5.3.2)
Lesión igual o inferior a 12 áreas de disco en
su mayor dimensión lineal.
Fovea libre de daño estructural, como
fibrosis, atrofia o cicatriz que no derivaría ningún beneficio funcional
Pruebas recientes de progresión de la enfermedad.
a) apariencia de la NVC que amenazan la vista y que no estaba presente o no se sospechaba
b) evidencia de líquido o hemorragia subretinal
c)
disminución visual reciente en la presencia de CNV
d)
incremento en el tamaño de su lesión entre visitas
Tratamiento
de ranibizumab en 2 fases con técnica de asepsia para su aplicación
Fase de carga: tres inyecciones de 0.5 mg con
intervalos de 4 semanas
Fase de mantenimiento, en el que los pacientes
son vigilados con ETDRS (LogMAR) BCVA, Historia y examen y PTU y/o examen
angiográfico.
El tratamiento debe comenzar tan pronto como sea posible después diagnóstico y en un plazo máximo de 2 semanas del diagnóstico, es ideal.
El
intervalo entre dos dosis no debe ser menor a 4 semanas
Al
comenzar el tratamiento se recomienda considerar otras condiciones como:
a) lesiones bilaterales activas. Tratar ambos ojos simultáneamente. Con asepsia y un conjunto de instrumentos independiente para cada ojo. Del mismo modo, separar viales de ranibizumab para cada ojo. El paciente debe estar consciente de los riesgos habituales acumulativos de cada ojo.
b)
lesiones hemorrágicas. Hemorragia foveal o hemorragia de más del 50% del total
de la lesión, no es razón para detener el tratamiento.
c)
Elevación de la presión intraocular, incluso de >30 mm Hg, no debe impedir
que tratamiento ya que puede ser tratada simultáneamente.
d) Se aconseja que en presencia de catarata concomitante, debe tratarse la degeneración y controlar su actividad antes de realizar cirugía de catarata, siempre que esto sea posible. Si la CNV se diagnóstica después de la cirugía intraocular o hay reactivación, no es necesario esperar 28 días de recuperación antes empezar ranibizumab. Sin embargo, debe prestarse atención, a la herida de la catarata
No se
recomienda tratamiento en caso de:
- Daño estructural permanente de la fovea
- Evidencia o sospecha de hipersensibilidad al fármaco.
Después
de aplicada la 3ra dosis (fase carga) podrá prolongar el tratamiento con
aplicaciones cada 4 semanas si existe:
- Evidencia de lesión activa persistente
- Lesión sigue respondiendo al tratamiento repetido
- No existen contraindicaciones (véase más abajo) para continuar el tratamiento.
- Actividad de la enfermedad manifiesta por desprendimiento de retina, subretinal, o líquido sub-EPR o hemorragia, según lo determinado clínicamente y/o por OCT, crecimiento de lesión en FAR (morfológico), o el deterioro de la función visual
Se recomienda descontinuar permanentemente el
tratamiento cuando exista:
- Evidencia o sospecha de hipersensibilidad al fármaco
- Disminución de AV corregida en el ojo tratado a 15 letras menos en 2 visitas consecutivas atribuibles a la DMRE en ausencia de otra patología ocular
- Reducción de 30 letras en la AV corregida o más comparada con la AV inicial y/o la mejor recordada que pueda indicar pobre efecto del tratamiento o evento adverso o ambos
- Evidencia de deterioro de la morfología de la lesión a pesar de tratamiento óptimo.
- Incremento progresivo del tamaño de la lesión confirmada por FAR
- OCT con actividad de la NVC que indica deterioro
- Evidencia de otra enfermedad activa en forma de nueva hemorragia o exudados
- A pesar de tratamiento optimo en 3 visitas consecutivas.
El médico oftalmólogo podrá aplicar TFD una semana después de la FAR diagnóstica para disminuir la progresión de la DMRE húmeda en:
- Membrana predominantemente clásica
- Membrana ocultas < 4 áreas de disco del spm Membrana parcialmente oculta
- Progresión reciente de la enfermedad.
- Av corregida de 6/60
Deben considerarse los efectos secundarios como disminución de la agudeza visual y alteraciones del campo visual, perdida severa de la agudeza visual de 6 o más líneas durante las siguientes semanas, dolor en el sitio de la inyección, edema e inflamación, dolor lumbar, reacciones de fotosensibilidad
Los beneficios visuales obtenidos por TFD en NVC predominantemente clásica subfoveal es sostenido durante 2 años. Para lesión subfoveal mínimamente clásica, no hay pruebas suficientes para justificar el uso rutinario de la TFD.
No se
recomienda el uso de terapia fotodinamica en pacientes con:
- Desprendimiento del EPR Distrofia macular pseudo viteliforme
- Corioretinitis serosa central
- Desprendimiento del epitelio pigmentario
- drusenoide aislado
- Disfunción hepática
- Enfermedades neurológicas, renales y cardiovasculares clase III y IV criterios de asociación cardiológica de New York )
- Porfiria
- Alergia a derivados a la porfiria
- Hipersensibilidad a la luz solar o a luz intensa artificial
- Tratamiento de cáncer
- Imposibilidad para realizar la angiografía
- Cirugía ocular previa 3 meses antes del tratamiento.
La combinación de TFD y antiangiogénicos es segura y eficaz en lesiones predominantemente clásicas. La experiencia con otros tipos de lesión es limitada. El pronóstico en visión y mejoría es similar a la monoterapia con antiangiogénicos.
Es
posible utilizar pegabtanib a dosis de 0,3 mg durante 2 años con aplicación de
16-17 inyecciones en:
- NVC subfoveal nueva o recurrente,
- predominantemente clásica.
- NVC Mínimamente clásica u oculta con lesiones no clásicas, lesiones ≤ 12 áreas de disco, hemorragia subretiniana con NVC y compromiso de ≤ 50% de la lesión y /o con lípidos presentes y/o perdida visual de 15 letras o más en las 12 semanas previas.
No se recomienda el uso rutinario de bevacizumab aunque parece tener efecto beneficioso a corto plazo, no existen pruebas sólidas de eficacia y seguridad a largo plazo y no cuenta con autorización para uso intraocular, se han reportado efectos secundarios como infartos, accidentes vasculares y tromboticos
Tratamiento
no farmacológico
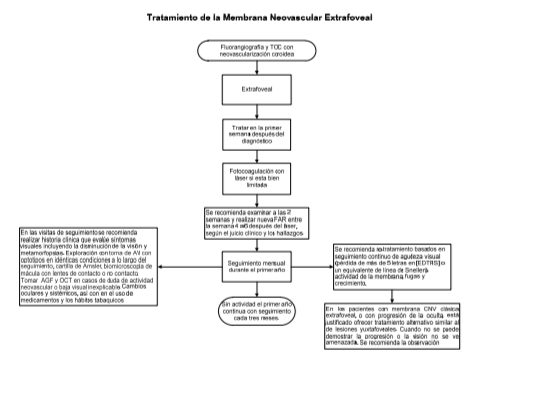
Se recomienda realizar fotocoagulación láser en DMRE con membrana neovascular extrafoveal severa
A los
pacientes se les debe informar que: Existe riesgo de pérdida temprana de la
visión.
No
existen estudios que comparen la fotocoagulación con antiangiogénicos
La
lesión yuxtafoveal no debe ser tratada con láser, cuando exista la posibilidad
de que el efecto del láser alcance el centro de la fovea.
No se
recomienda realizar fotocoagulación láser en la membrana neovascular subfoveal
En los
pacientes con membrana NVC clásica extrafoveal, o con progresión de la oculta,
está justificado ofrecer tratamiento alternativo similar al de lesiones
yuxtafoveales. Cuando no se puede demostrar la progresión o la visión no se ve
amenazada. Se recomienda la observación
La translocación macular es una cirugía que puede beneficiar algunos pacientes, no están establecidos los criterios para el tratamiento y no siempre se asocia a mejoría visual.
No se
recomienda la translocación macular como tratamiento de la degeneración
macular.
No se recomienda el uso de radioterapia ya que los ensayos muestran poco o ningún beneficio en la agudeza visual
No se
recomienda el uso de TTT ya que no existe evidencia concluyente que permita su
uso rutinario.
La
evidencia a largo plazo es insuficiente, en cuanto a eficacia y seguridad. Por
lo tanto, este procedimiento sólo debe utilizarse para investigación.
No se
recomienda el uso combinado de TFD, antiangiogénicos y dexametasona ya que los
resultados no se encuentran disponibles aún
Envio
ordinario del primero al segundo nivel, de todo paciente mayor de 50 años que
pr esente disminución de la agudeza visual, con escotoma o bien alteraciones en
la percepcion de las cosas tales como metamorfopsias.
El médico familiar deberá recomendar al paciente
- Evitar el tabaquismo e informar sobre el incremento en el riesgo para el desarrollo de cáncer pulmonar
- Reducir la exposición al sol, mediante el uso de gafas obscuras y sombreros
- Llevar una dieta equilibrada
- Informar sobre el incremento en el riesgo de falla cardiaca cuando se tienen antecedentes de vasculopatias y dibetes mellitus y se consume vitamina E.
Se debe advertir al paciente del riesgo de bilateralidad de la enfermedad, de manera que hay explicarle que en el caso de la forma atrófica tiene tendencia a bilateralidad y simetría.
Esto
refuerza la necesidad de evaluación rápida de todos de las membranas
neovasculares subretinal.
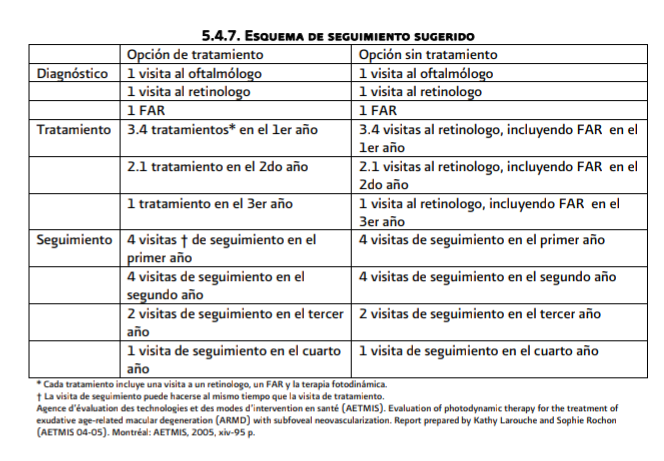
En las
visitas de seguimiento se recomienda realizar historia clínica que evalúe
síntomas visuales incluyendo
la
disminución de la visión y metamorfopsias.
Exploración
con toma de AV con optotipos en idénticas condiciones a lo largo del
seguimiento, cartilla de Amsler. biomicroscopía de mácula con lentes de
contacto
o no contacto. Tomar AGF y OCT en casos de duda de actividad neovascular o baja
visual inexplicable.
Cambios
oculares y sistémicos, así con en el uso de medicamentos y los hábitos
tabaquicos (Ver anexo 5.3.7)
Para la cirugía láser térmica y TFD, tratar dentro de una semana después de angiografía con fluoresceína.
Se recomienda realizar OCT para identificar la actividad de fugas antes y durante el seguimiento particularmente después de la terapia antiangiogénica ya que detecta, localiza, clasifica y cuantifica el líquido subretiniano, intrarretiniano y sub-EPR.
La FAR generalmente no es esencial en esta etapa, pero puede serconsiderada, sobre todo si el examen de la retina no explica deterioro de AV reciente o progresiva (permite identificar fuga o ampliación NVC recurrente).
Se
recomienda examinar a las 2 semanas y realizar nueva FAR entre la semana 4 a 6
después del láser, según el juicio clínico y los hallazgos.
Después
de aplicación de TFD con verteporfina, el intervalo recomendado para
seguimiento es cada tres meses durante dos años, incluyendo FAR.
Se recomienda re-tratamiento basados en seguimiento continuo de agudeza visual (pérdida de más de 5 letras en [EDTRS] o un equivalente de línea de Snellen), actividad de la membrana, fugas y crecimiento.Examinar cada 4 a 8 semanas después de las inyecciones de intravitrea
Se recomienda realizar seguimiento con OCT
para documentar la reducción del espesor retiniano central.
La
necesidad de inyecciones adicionales de ranibizumab se apoya en el incremento
del espesor retiniano documentado por OCT.
Regresar para examen de 6 meses si está asintomático o examen antes si hay síntomas nuevos que sugieran NVC. Las fotos de fondo de ojo y FAR solo se deben realizar si el paciente esta sintomático.
Debe indicársele al paciente que informe sin demora cualquier síntoma compatible con una endoftalmitis, incluyendo dolor ocular, aumento de una molestia, aumento en el enrojecimiento del ojo, visión borrosa, aumento en sensibilidad a la luz, o aumento del número de flotadores (miodesopsias)
































No hay comentarios.:
Publicar un comentario