GLAUCOMA PRIMARIO DE ANGULO ABIERTO
Quigley
y colegas publicaron un análisis sobre prevalencia de glaucoma, el documento
especifica que en el año 2006: sesenta millones de personas se encuentran
afectadas por la neuropatía óptica glaucomatosa y tres cuartas partes de estas
personas tienen glaucoma de ángulo abierto.
Las
mujeres son más afectadas que los hombres (55% de glaucoma de ángulo abierto,
el 70% del glaucoma de ángulo cerrado, y el 59% de todos los tipos de glaucoma).
El
riesgo de la discapacidad visual por glaucoma es la pregunta más importante
para un paciente recién diagnosticado. Es bien sabido que el glaucoma de ángulo
abierto es una de las principales causas de ceguera; Sin embargo, este riesgo
puede ser menor en un paciente de raza blanca.
La
duración media de la enfermedad se ha estimado en aproximadamente 13 años en
pacientes de raza blanca, y la edad promedio fue de 87 años con un rango de
50-103.
Aquellos
que terminaron con ceguera bilateral por glaucoma lo hicieron a una edad
promedio de 86 años (rango 66 a 98). La estimación de ceguera de un ojo a causa
de glaucoma es de 33% a los 10 años y de 73% a los 20 años, para el caso de
ceguera bilateral es de 8% a los 10 años y de 42% a los 20 años
El
glaucoma es definido como una neuropatía óptica caracterizada por cambios
estructurales específicos de la papila, además de déficit funcional detectado
por examen automatizado de campos visuales. El incremento de presión
intraocular es el factor de riesgo más importante, pero no define la
característica principal de la enfermedad. La relación copa-disco vertical
(VCDR) se puede utilizar como un índice de pérdida de tejido en el anillo
neurorretiniano.
Se
considera anormalidad del campo visual, cuando en el análisis de del grafico
del campo 24-2 de Zeiss-Humphrey, hay un hemicampo de glaucoma fuera de límites
normales o un grupo reproducible de 3 puntos, defecto de patrón nivel de 5% no
fronterizo y distribución típica glaucomatosa.
Se
recomienda la búsqueda intencionada de antecedentes familiares de glaucoma,
diabetes, miopía, en especial a mujeres y su ascendencia.
La
hipertensión arterial se considera un factor de riesgo para padecer glaucoma,
el incremento de la presión intraocular es debido a sobreproducción de humor
acuoso o alteración en el flujo de salida en la malla trabecular.
Además
de descartar fluctuaciones en la presión arterial sistémica, se debe tomar en
consideración el control de la misma para evitar variaciones inadvertidas en la
toma de la presión intraocular.
En
población mayor de 50 años interrogar sobre antecedentes de glaucoma
particularmente en población con miopía, hipertensión, antecedente de migraña,
diabetes, vasoespasmo periférico y uso de esteroides.
En
estos momentos, la evidencia disponible sobre exámenes de detección es escasa,
especialmente en el área de atención primaria lo que impide emitir conclusiones
respecto a los programas de detección de glaucoma de ángulo abierto; la USPSTF
es incapaz de determinar el balance entre riesgos y beneficios que ofrecen los
programas de detección en población adulta asintomática
Se
recomienda que la detección de la población considerada de alto riesgo debiera
incluir medidas estructurales y funcionales de la enfermedad. La detección
exclusiva mediante toma de presión intraocular debería evitarse, ya que tiene
baja sensibilidad, baja especificidad y pobre valor predictivo para la
detección de glaucoma
Dado
que los programas de detección en población general no han demostrado claros
beneficios, es importante enfocar los recursos en la población con factores de
riesgo para diagnosticar oportunamente y limitar el riesgo de ceguera.
CUADRO CLINICO
Durante
el interrogatorio se buscan antecedentes patológicos y/o uso de medicamentos
oculares y sistémicos. Además, de revisar los registros previos sobre presión
intraocular, nervio óptico y campos visuales automatizados cuando se disponga
de ellos
En el
paciente con sospecha de glaucoma la evaluación clínica incluye los siguientes
elementos:
Antecedentes
Agudeza visual
Examen de segmento anterior y gonisocopía
Evaluación de fondo de ojo (papila y capa de
fibras nerviosas)
La
evidencia apoya firmemente la necesidad de un examen completo para diagnosticar
con precisión todos los tipos de glaucoma. Esto incluye una historia
médica
completa, examen ocular completo (incluyendo gonioscopía), evaluación funcional
del ojo (campo visual) y medición de la presión intraocular
Durante
el interrogatorio se investigan en forma dirigida los antecedentes oculares y
sistémicos relacionados y el uso de medicamentos asociados con el desarrollo de
glaucoma
A la
exploración oftalmológica se realiza evaluación de agudeza visual y examen
microscópico completo.
El
registro de presión intraocular es un requisito indispensable en el expediente
clínico del paciente susceptible de glaucoma. Cifras de presión intraocular sin
tratamiento >21 mm Hg con ausencia de causa secundaria y tomada
preferentemente con tonómetro de Goldmann son indicativas de glaucoma
El
diagnóstico de glaucoma requiere de evaluación cuidadosa del ángulo para
excluir causas secundarias de elevación de la presión intraocular, como ángulo
cerrado,
receso angular patológico, dispersión de pigmento, sinequias anteriores
periféricas, neovascularización del ángulo y células inflamatorias
La
biomicroscopia de segmento anterior puede proporcionar evidencia de hallazgos
anatómicos en especial del ángulo, profundidad de la cámara anterior y de la
periferia, patología corneal, defectos de transiluminación del iris y
neovascularizaciones
La
evaluación del segmento anterior debe especificar las características del
ángulo camerular observado a través de gonisocopía, especificando:
Grado
de apertura del ángulo camerular
(clasificación
clínica) Anormalidades estructurales
El
examen pupilar puede aportar información que contribuye a establecer el
diagnóstico de glaucoma.
Durante
esta evaluación es necesario establecer la reactividad pupilar y especificar
cuándo se encuentre presente el defecto pupilar aferente.
La
pupila, su reactividad y reflejos deberán ser evaluados y documentados en el
expediente clínico.
Dentro
de los criterios para el diagnóstico de glaucoma primario de ángulo abierto es
necesario realizar evaluación de la cabeza del nervio óptico. Se debe poner
especial atención en la exploración de:
1.
Anillo neuroretiniano con pérdida de la relación ISNT (Inferior, Superior,
Nasal, Temporal)
2.
Excavación de la papila siendo mayor el eje vertical
Monitoreo
en población mayor de 70 años de edad, con PIO >21 mmHg, proporción grande y
/ o asimetría-excavación-nervio (en comparación con el tamaño del nervio),
hemorragia del nervio y espesor corneal central delgado.
Búsqueda
intencionada de hemorragias en astilla en el nervio óptico, localizadas o
difusas en la capa de fibras nerviosas y atrofia peripapilar en zonas alfa y
beta.
Medición
del espesor corneal central de preferencia con medios ultrasónicos
(paquimetría). La variación del espesor puede subestimar o sobreestimar el verdadero
valor de la presión intraocular en un individuo.
METODOS DIAGNOSTICOS
La
campimetría automatizada es la técnica preferida para la evaluación del umbral
del campo visual, siendo el central 30-2 y 24-2 los aceptados para diagnóstico
de glaucoma. Debe realizarse blanco-blanco inicialmente y en caso de considerar
necesario evaluar azul-amarillo
Cuando
los pacientes no pueden realizar la campimetría automatizada de manera
confiable o si no está disponible, una alternativa aceptable es una prueba
manual estática y cinética.
La
evidencia apoya realizar campimetría automatizada en múltiples ocasiones al
momento del diagnóstico, con el fin de establecer una línea basal confiable.
Una evaluación de tasa de probable progresión requerirá de dos a tres pruebas
por año
durante
los dos primeros años.
Para
aquellos con enfermedad avanzada es necesario considerar un estímulo tamaño V
en lugar del estímulo tamaño III o una estrategia perimétrica que se centre más
sobre el área remanente de campo visual. Se pueden utilizar patrones de punto
de prueba que cubren sólo 10° centrales en los ojos que sólo tienen visión en
túnel.
Los
defectos de campo visual pueden aparecer claramente glaucomatosos y coincidir
con la imagen clínica, en estos casos no es necesaria la confirmación diagnóstica,
en caso de defectos sutiles es necesaria una prueba confirmatoria.
Cuando
el examen de campo visual es basado en la campimetría automatizada con
tecnología de onda corta y doble frecuencia, detecta defectos tempranos, por lo
que esta estrategia es útil para detección y no para el seguimiento.
El
defecto visual campo visual: dependerán de la etapa de la enfermedad
Campo normal (etapa pre-perimétrica)
Escotoma de Bjërrum
Escotoma paracentral profundo
Escalones nasales
Depresiones concéntricas
Defectos altitudinales .
El
aspecto del nervio óptico debe ser documentado .
La
fotografía estereoscópica de color es un método aceptado para documentar la
apariencia de la papila.
En
ausencia de esta tecnología, una fotografía no estereoscópica o un dibujo de la
cabeza del nervio óptico deben ser registrados.
La
medición del espesor corneal central ayuda a compensar las lecturas de la
presión intraocular y permite determinar la presión real del ojo a tratar
La
papila glaucomatosa presenta características específicas de curva de daño por
determinados cuadrantes y meridianos específicos. La exactitud entre estos
parámetros en orden descendente, fue en promedio en los siguientes cuadrantes:
inferior, superior, meridianos de las 7,6,11,12,1,5, nasal, temporal,
2,1,10,8,9,4 y 3respectivamente, determinando a su vez daño en la capa de
fibras nerviosas
Es
importante considerar hallazgos anatómicos normales en la papila; tales como
variantes en el tamaño y forma (macro papilas, micro papilas, apreciación en a
excavación)
TRATAMIENTO FARMACOLOGICO
El
objetivo del tratamiento del glaucoma es mantener la presión intraocular en
niveles meta, para reducir el riesgo de otras intervenciones y obtener el
control de la presión intraocular.
Se debe
estimar el límite superior al considerar la presión meta para proteger la
visión, esta necesidad deberá ser evaluada en cada paciente por separado
Los
análogos de prostaglandinas y los beta bloqueadores son los medicamentos más
utilizados para reducir la presión intraocular en pacientes con glaucoma. Los
análogos de prostaglandinas son considerados los más eficaces, cuando se
considera el costo, efectos adversos, intolerancia o rechazo del paciente
Algunos
pacientes con diagnóstico de glaucoma requieren de terapia médica múltiple, ya
sea combinaciones fijas (2 o más ingredientes activos en una sola gota) o más
de una preparación por separado. Se han identificado barreras que limitan el apego
a la terapia hipotensora ocular: falta de comunicación médico-paciente, falta
de motivación, limitaciones en la habilidad y destreza, nivel educativo y
soledad, por parte del paciente.
Es
importante ofrecer información clara y precisa del objetivo de la terapia, dar
indicaciones de dosificación y cuidados de aplicación, así como motivar al
paciente para lograr su interés y responsabilidad en la terapia.
La
evidencia apoya firmemente el uso de análogo de prostaglandina tópico o
beta-bloqueadores en el tratamiento inicial del glaucoma a menos que este contraindicado.
La
evidencia apoya fuertemente inhibidores de la anhidrasa carbónica y agonistas
alfa-2 adrenérgicos como medicamentos de segunda y tercera elección
Es
preciso establecer el plan de tratamiento y la presión meta a alcanzar.
TRATAMIENTO NO FARMACOLOGICO
No
existe una clara superioridad de algún procedimiento que permita emitir recomendación.
Cirugía
filtrante es eficaz en la reducción de la presión intraocular; por lo general
se indica cuando la medicina o la terapia con láser es insuficiente para
controlar la enfermedad y pueden considerarse en casos seleccionados como
terapia inicial
Los
pacientes que estén con terapia máxima y que no logren alcanzar la presión
intraocular meta o que presenten intolerancia a los medicamentos son candidatos
a tratamiento quirúrgico.
Son
indicaciones de trabeculectomía:
1.
Cuando la terapia médica o con láser ha fallado
2.
Cuando otras formas de terapia no son adecuadas o no están disponibles
3.
Cuando la presión meta no ha podido ser alcanzada con medicamentos tópicos o
laser
4.
Cuando existe un glaucoma avanzado con PIO elevadas y otras formas de tratamiento
no permiten alcanzar el éxito terapéutico.
El
seguimiento para el paciente pos-operado de trabeculectomía deberá incluir:
Evaluación
postoperatoria 12 a 36 horas después de la cirugía y al menos una vez durante
las primeras 1 a 2 semanas para evaluar la agudeza visual, presión intraocular,
y el estado del segmento anterior.
En
ausencia de complicaciones visitas adicionales por un período de 6 semanas para
evaluar agudeza visual, presión intraocular, estado del segmento anterior y
posterior.
En
pacientes con complicaciones las visitas serán más frecuentes y requerirán
cuidados específicos para el control de cámara anterior plana, falla de bula o
inflamación persistente.
El uso
de antimetabolitos no está considerado como una herramienta de primera línea;
Sin embargo, es benéfico si el riesgo de falla es alto.
No
obstante, está documentado que incrementa de forma importante el riesgo de
complicaciones graves por lo que se deberá sopesar riesgos contra beneficios
Es
conveniente considerar el beneficio de un implante valvular frente al uso de
antimetabolitos y los riesgos que esto representa.
Durante
la evaluación de cambios, la progresión aparente necesita ser confirmada en dos
o más campimetrías y determinar el porcentaje de progresión
Los
factores que determinan la frecuencia de las evaluaciones incluyen la gravedad
del daño (leve, moderado, severo, con evaluaciones más frecuentes en la
enfermedad más grave), la tasa de progresión, el grado en que la PIO meta es
excedida y otros factores de riesgo de daño
Se
recomienda la campimetría estándar automatizada como prueba en el diagnóstico y
control del glaucoma y es lo indicado para el seguimiento de los pacientes con
glaucoma.
Para
considerar un esquema de seguimiento ver tabla en anexos.
El
seguimiento en cada caso es diferente:
- Daño leve: establecer presión intraocular meta 20-30% inferior a la basal
- Daño moderado: establecer presión intraocular meta de 30-40% de la basal
- Daño avanzado: establecer presión intraocular meta de 40% o más de reducción de la basal.
Documentación
de la presión intraocular meta. Individualizar la reducción de la presión
intraocular basal a la meta.
Mantener
los campos visuales estables durante el curso de tratamiento y seguimiento.
En cada
visita de seguimiento, el médico oftalmólogo debe considerar el evaluar:
- Registro de medicamentos tópicos o sistémicos actuales
- Efectos locales o sistémicos con los medicamentos
- Impacto en la función visual
- Frecuencia y uso apropiado de los medicamentos
- Agudeza visual en ambos ojos
- Biomicroscopía con lámpara de hendidura
- Presión intraocular en cada ojo
- Seguimiento del daño al nervio óptico.
Se debe
buscar establecer una correlación entre los cambios funcionales y los cambios
estructurales en los casos de sospecha de deterioro.
El
estado del nervio óptico es esencial en el manejo del glaucoma, debe
documentarse el estado inicial y su seguimiento con fotografía, cuantificación
de la cabeza del nervio óptico y análisis de capa de fibras nerviosa.
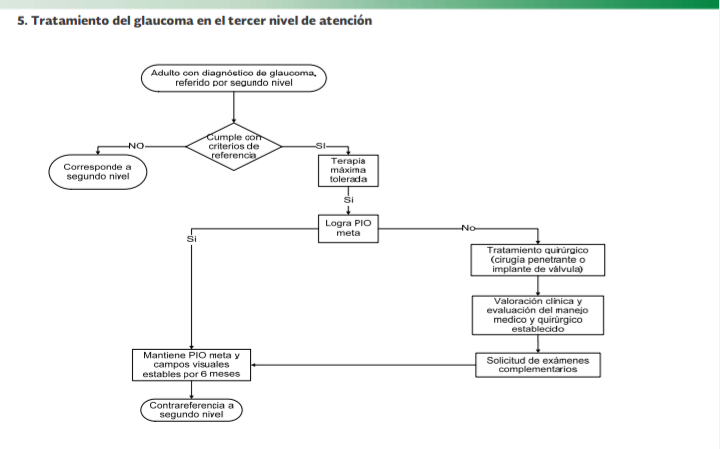
Los
portadores de glaucoma primario de ángulo abierto con las siguientes
características son candidatos a evaluación clínica en tercer nivel de
atención:
Con trabeculectomía previa fallida.
Con presión intraocular descontrolada, en
terapia máxima tolerada y remanente visual no menor a cuenta dedos a 50 cm para
valorar si es candidato a implante valvular, con o sin trabeculectomía previa
sea fallida o no.
Que requieran cirugía combinada de catarata y
glaucoma o retina/vítreo y glaucoma, en especial con ojo único con/sin
trabeculectomía previa sea fallida o no.
Con deterioro campimetrico sostenido,
progresivo y demostrado.
Todo paciente
con glaucoma enviado a tercer nivel debe contar y portar para su atención con
exámenes preoperatorios completos y vigentes así como campos visuales recientes
(2 meses de antigüedad como máximo)
No
amerita, ni se justifica el envío a tercer nivel de atención de:
Pacientes con sospecha de glaucoma o sin
diagnóstico de glaucoma bien establecido y justificado.
Pacientes portadores de glaucoma controlado y
estable.
Pacientes para iridotomía yag laser o
iridotomía quirúrgica
Trabeculectomía de primera intención.
No contar con recursos o infraestructura
(fluoresceína, medicamentos, tonómetro,
campimetría,
laser, instrumental quirúrgico, lentes y/o lupas de exploración)
Ojo ciego doloroso para alcoholización de
nervio óptico y/o evisceración.
Los
pacientes que son candidatos a contrareferencia al segundo nivel de atención:
Posoperatorio mediato o tardío con presión
intraocular y campos visuales estables
Glaucoma controlado y estable con medicamentos
Pacientes no candidatos a cirugía de glaucoma
Paciente con ojo ciego tratado que no es
candidato a procedimiento quirúrgico
Motivos
de referencia de pacientes de 1ro a 2do nivel de atención. Pacientes
asintomáticos mayores de 40 años con factores de riesgo:
- Antecedente familiar de la enfermedad
- Raza negra
- Diabetes mellitus
Motivos
de referencia de pacientes de 2do a 1er nivel de atención:
1.
Paciente en quien se descarta diagnóstico de glaucoma
2.
Paciente que amerita transcripción de medicamentos, teniendo cita programada
para control por 2do nivel.
3.
Paciente con pérdida total de agudeza visual en forma bilateral donde solo se
requiera tratamiento médico de mantenimiento





























No hay comentarios.:
Publicar un comentario