DETECCION DE RETINOPATIA DIABETICA
La retinopatía diabética es una causa importante de pérdida visual evitable en países desarrollados y una de las principales causas de ceguera en países de ingresos medios.
La
Asociación Americana de Diabetes recomienda que todo paciente diabético tenga
un examen anual de retina bajo dilatación pupilar con el fin de detectar
retinopatía.
Históricamente
la clasificación y gravedad de la retinopatía diabética se han basado en los
datos clínicos evidenciados a través de oftalmoscopia, clasificados en una
escala gradual que va desde ausencia de retinopatía hasta enfermedad
proliferativa avanzada, pasando a través de varias etapas de la enfermedad: no
proliferativa, pre-proliferativa y proliferativa. Sin embargo, esta
clasificación puede no reflejar con exactitud la enfermedad, ya que la
maculopatía con pérdida visual severa puede ocurrir en presencia de signos
oftalmoscópicos moderados. Han surgido dos enfoques diferentes para la
clasificación de la retinopatía, la dirigida al oftalmólogo que se basa en la
clasificación original Airlie House utilizada en el EDTRS y la que se propone
para uso en el cribado poblacional.
La
causa más frecuente de ceguera en los países desarrollados es la retinopatía
diabética. Un 20% de los pacientes diabéticos de tipo 2 tienen lesiones de
retinopatía en el momento del diagnóstico, y a partir de 20 años de evolución
de la enfermedad más del 60% tiene afectación ocular.
Un elevado porcentaje no acude a la exploración anual recomendada. En ello influyen diversos factores, organización del sistema sanitario, oftalmoscopia con dilatación pupilar, listas de espera, desplazamientos, infravaloración de la retinopatía, etc. La exploración periódica del fondo de ojo queda justificada por la eficacia del tratamiento de fotocoagulación con láser que previene la pérdida visual. La fotografía del fondo de ojo con cámara no midriática es una buena alternativa a la oftalmoscopia con dilatación pupilar para el cribado de la retinopatía, pues posee unas elevadas sensibilidad y especificidad (87% y 97%), es una técnica sencilla y accesible, facilita el seguimiento y es más costo-efectiva que el método habitual por lo que se ha adoptado como método de detección en algunos servicios de atención primaria.
La
introducción de la cámara de fondo de ojo no midiátrica, como forma de
diagnóstico rápido, ha sido evaluada en diferentes estudios, siendo validada en
la mayoría de ellos como método útil y rápido para el diagnóstico de lesiones
incipientes de retinopatía.
La
fotografía de fondo de ojo con cámara no midriática es un método de detección
seguro, eficaz, fácil de utilizar, barato y accesible al paciente que permite,
también, explorar el nervio óptico.
La
diabetes es una enfermedad crónica que requiere atención médica continua y
educación al paciente para su propio manejo; para prevenir complicaciones
agudas y reducir el riesgo de complicaciones a largo plazo.
La retinopatía diabética se presenta hasta en 40% de los pacientes con diabetes, es la principal causa de ceguera legal en población económicamente activa, se presenta en el 27% de los pacientes que tiene entre los 5 y 10 años de evolución, en el 71 a 90% de aquellos con más de 10 años y en el 95% después de 20 años; de estos entre el 30 y 50% desarrollan una etapa proliferativa.
La retinopatía diabética es la causa más frecuente de nuevos casos de ceguera, provocando hasta 30% de las afecciones retinianas importantes en adultos de mediana edad. Afecta a 20% de los diabéticos tipo 2 en el momento de su diagnóstico y su incidencia se incrementa de forma paralela al tiempo de evolución de la diabetes (8% a los 3 años, 25% a los 5 años y 60% a los 10 años), pudiendo alcanzar 80% a los 15 años.
Aproximadamente
un 2% de pacientes diabéticos estarán ciegos después de 15 años y un 80%
presentarán algún grado de retinopatía diabética
En México, los resultados de la Encuesta Nacional de Salud y Nutrición en el año 2012, muestran que 3 de cada 4 diabéticos, requieren de un mayor control del padecimiento de diabetes mellitus que permita reducir las complicaciones que se presentan a largo plazo.
Es una microangiopatia crónica que produce dilataciones saculares en los capilares venosos cercanos a zonas de pobre perfusión, que conforman los primeros cambios oftalmoscópicos llamados microaneurismas, también existen cortocircuitos arterio-venosos, oclusiones microvasculares y neovascularizacion.
Además se genera extravasación microvascular de los componentes plasmáticos por daño de la barrera hematorretiniana, edema intrarretiniano, hemorragias y fenómenos exudativos cuya severidad, unida a las anormalidades de la microvasculatura intrarretiniana, topografía, y número de cuadrantes afectados en el polo posterior, determinan la severidad y gravedad del tipo no proliferativo.
En la variedad
proliferativa, el principal elemento fisiopatológico es la formación de
neovasos, como resultado de la isquemia del tejido retiniano, dichos vasos
pueden formarse en la papila o en cualquier otro lugar de la retina, y que al
romperse determinan hemorragias vítreas, prerretinianas y proliferación fibrosa
que ejerce tracción sobre la misma retina y que ocasiona su desprendimiento.
POBLACION EN RIESGO
Las
personas que se diagnostican diabéticas deben someterse a su primer examen de
retina al momento de confirmar ser portadoras de diabetes mellitus. El examen
de fondo de ojo deberá ser realizado bajo midriasis medicamentosa para
establecer la existencia de lesiones.
El
seguimiento de personas con diabetes, sin retinopatía en el examen inicial y
buen control metabólico debe realizarse mediante un examen de fondo de ojo con
pupila dilatada, por lo menos cada dos años.
Examine
los pacientes de mayor riesgo (mayor duración de la diabetes, mal control de la
glucemia, hipertensión arterial o hiperlipidemia) sin retinopatía diabética por
lo menos anualmente.
Mantener
un adecuado control de los niveles de glucosa y presión arterial disminuye el
riesgo y progresión de desarrollar retinopatía diabética.
En
pacientes conocidos portadores de diabetes mellitus con revisión inicial (al
momento del diagnóstico) sin retinopatía diabética y que tienen mal control
metabólico deberá ser evaluados una vez cada año.
Durante
la evaluación de fondo de ojo se considerará intencionadamente laduración de la
diabetes, los niveles de Hb A1c y los niveles de presión arterial. Durante la
exploración será importante realizar toma de agudeza visual y realizar la
exploración de retina bajo dilatación pupilar para clasificar adecuadamente la
severidad de la retinopatía.
Durante
la detección de la retinopatía diabética se debe:
1.
Evaluar siempre la agudeza visual
2. Cuando se detecte retinopatía diabética se deberá especificar siempre la escala de severidad de la enfermedad para determinar la necesidad de derivación al especialista, seguimiento y tratamiento. (Ver referencias, clasificación , fotografías estándar)
Para conocer los criterios sobre control metabólico, consultar guía de práctica clínica de diagnóstico, metas de control ambulatorio y referencia oportuna de prediabetes, y diabetes mellitus tipo 2 en el adulto en el primer nivel de atención. (SS-093-08)
Al momento de establecer el seguimiento del paciente diabético es importante considerar el tiempo de evolución, control metabólico, compromiso de autocuidado y el acceso a los servicios de salud.
Los
niños y adolescentes con diabetes deben estar bajo el cuidado de un equipo
multidisciplinario con experiencia.
Esta
atención incluye monitoreo de la presión arterial e índice de masa corporal,
consejo dietético, asesoramiento en materia de tabaquismo y embarazo.
Diversos autores concuerdan en señalar que la presión diastólica y sistólica, la duración de la diabetes mellitus y la HbA1c son mayores en los pacientes que desarrollaron retinopatía diabética.
Control de factores de riesgo: glucosa, presión sanguínea, lípidos en sangre es indispensable para retrasar el desarrollo de retinopatía diabética.
Para las personas diagnosticadas con diabetes tipo 1 antes de la pubertad, la detección de retinopatía diabética se debe iniciar en la pubertad, a menos que existan otras consideraciones que sugieran la necesidad de un examen anterior.
Los principales factores de riesgo para el desarrollo de una retinopatía diabética es la pubertad. Para las personas con diabetes tipo 1 diagnosticada después de la pubertad, la detección de retinopatía diabética debe iniciarse 3 -5 años después del diagnóstico de la diabetes y posteriormente cada año o antes de ser necesario.
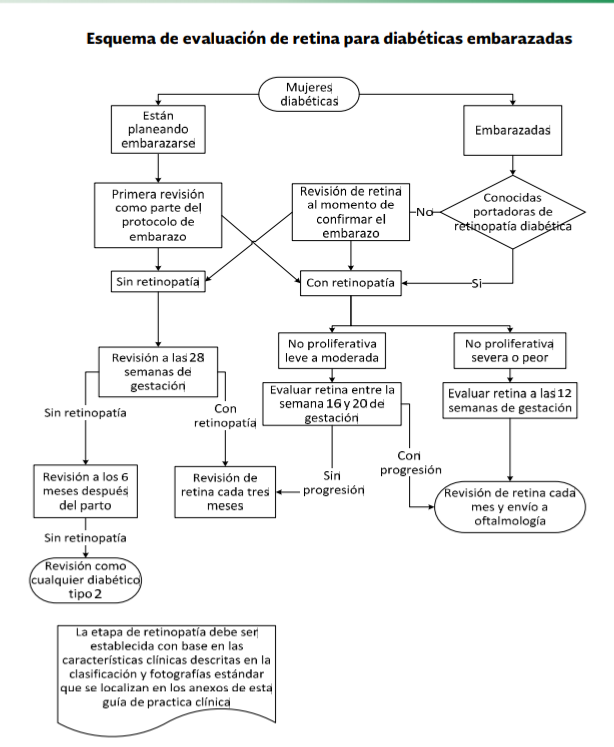
Las pacientes con diabetes tipo 1 o tipo 2 están considerando embarazarse deben ser aconsejadas para someterse a una evaluación oftalmológica antes de intentar concebir. Además deben llevarse a cabo evaluaciones durante el primer trimestre y como está indicado por la etapa de la retinopatía y la tasa de progresión durante el resto del embarazo y durante el primer año posparto.
La literatura coincide en que aquellas pacientes diabéticas que desean embarazarse deben realizarse la primera evaluación de fondo de ojo como parte del protocolo de inicio del embarazo y el seguimiento será de la siguiente manera de acuerdo al resultado de esa evaluación inicial:
- Sin retinopatía, evaluación a las 28 semanas
- Con retinopatía leve a moderada, evaluación entre la semana 16 y 20
- Con retinopatía severa o proliferativa evaluación a las 12 semanas
- En pacientes con retinopatía diagnosticada durante el embarazo deben tener una evaluación de fondo de ojo 6 meses después del nacimiento del bebé.
Control
metabólico del paciente diabético
Criterios de seguimiento
Antecedentes
1.
Duración de la diabetes I-A
2.
Control de glucosa HbA1c I-A
3.
Antecedente de: enfermedad renal (II-A), hipertensión sistémica (I-A) niveles
de lípidos (II-A), embarazo (I-A).
La
duración de la diabetes y la severidad de la hiperglicemia son los principales
factores de riesgo para el desarrollo de la retinopatía. Una vez que la
retinopatía está presente, la duración de la diabetes parece menos importante
que la hiperglicemia para progresión de la retinopatía.
Los
principales factores de riesgo modificables para el desarrollo de retinopatía
diabética son:
- Presión sanguínea
- Índice de masa corporal
La
progresión de retinopatía diabética avanzada está relacionada con el control de
la diabetes, el riesgo puede reducirse a través del control intensivo de los
niveles de glucosa en sangre, presión arterial e índice de masa corporal
Mantener
los niveles de glucosa lo más cercano a lo normal así como las cifras de
tensión arterial reduce el riesgo de desarrollo y progreso de retinopatía
diabética
Los
pacientes con antecedente de enfermedad renal, hipertensión sistémica y
alteraciones en el control de los lípidos pueden tener mejor evolución al
controlar estas variables que incrementan el riesgo de desarrollo y progresión
de retinopatía diabética.
Todos
los pacientes deberán ser informados de la importancia de mantener buen control
de glucosa y monitoreo de los niveles de hemoglobina glucosilada.
La
evidencia de nuevos ensayos muestra que el control del riesgo cardiovascular en
la diabetes reduce el riesgo para retinopatía diabética que se puede lograr
mediante el control de glucosa y presión arterial.
Actividades
a realizar por el médico familiar capacitado
El
médico familiar deberá lograr el control metabólico del paciente diabético
Lograr
control de glucemia con Hb A1c de 6.5%
Obtener
niveles normales de presión arterial y colesterol (LDL,HDL y total)
Detección
temprana y manejo de microalbuminuria
Actividades
que debe realizar el médico familiar en todo paciente con diagnóstico de
diabetes:
- Evaluación de fondo de ojo de acuerdo a los esquemas señalados en recomendaciones previas.
- Fondo de ojo con lesiones leves a moderadas (fotos de ETDRS 1, 2A, 2B y 3 ) permanecen en vigilancia en primer nivel
- Fondo de ojo con lesiones más significativas (fotos ETDRS de la 4 a la 13) enviar a oftalmología para evaluación.
El médico familiar deberá realizar evaluación de fondo de ojo en la paciente diabética como parte del protocolo de embarazo, en caso de observar lesiones enviar a valoración por oftalmología.
























No hay comentarios.:
Publicar un comentario