SINDROME NEFRITICO AGUDO POSTESTREPTOCOCICA
El
Síndrome Nefrítico Agudo Post-estreptocócico es un trastorno originado por
lesión renal aguda rápidamente progresiva ocasionada por procesos inmunológicos
activados por una infección estreptocócica ocurrida semanas antes de que
aparezcan las manifestaciones clínicas.
Hasta
este momento la causa más frecuente del síndrome nefrítico agudo es la
glomerulonefritis aguda postestreptocócica. Sin embargo la glomerulonefritis es
básicamente la presencia deinflamación o proliferación celular del glomérulo
cuyo origen puede ser por afecciones primarias de los riñones o por
alteraciones multiorgánicas con afectación renal secundaria, que pueden ser de
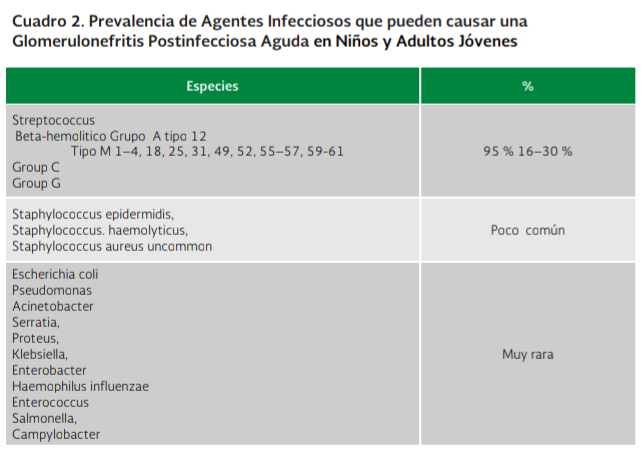
origen infeccioso (Cuadro 1) y no infeccioso (Cuadro 2), su abordaje clínico
inicial es como síndrome nefrítico agudo caracterizado por l presencia súbita
de hematuria, edema e hipertensión arterial, en raras ocasiones la presentación
es como síndrome nefrótico con proteinuria grave, hipoalbuminemia y edema.
En la
actualidad se ha tratado de explicar la fisiopatología de la glomerulonefritis
aguda post-estreptocócica de diferentes formas:
Inmunocomplejos
circulantes: el complejo inmune se forma en el torrente sanguíneo por un
antígeno nefritogénico estreptocócico y su anticuerpo.
Formación in situ de complejos inmunes: formación in situ de complejos inmunes con una activación secundaria del complemento como un desencadenante alternativo de daño glomerular por activación de la ruta clásica del sistema del complemento.
Células infiltrantes: El
papel de las células infiltrantes (granulocitos, monocitos y macrófagos) se ha
considerado un posible elemento de daño glomerular directo debido a las
citocinas quimiotácticas y proinflamatorias (posiblemente desencadenado por la
activación del complemento) y tiene estado relacionado con el grado de
proteinuria.
Antígenos de streptococcus nefritogénicos: Dos proteínas principales se ha encontrado que tienen actividad ''nefritogénica'': el gliceraldehído-3-fosfato bacteriano receptor de plasmina (NAPlr) y la cisteína proteinasa catiónica estreptocócica exotoxina B de pirógenos (SPEB). Tanto NAPlr como SPEB se han encontrado en la biopsia. Ambas proteínas son capaces de activar la vía alternativa de la cascada del complemento.
Predisposición del huésped: Las características del sistema inmune favorecen el desarrollo de un PIGN todavía no bien definido, pero posiblemente puedan explicar una mayor susceptibilidad a PIGN en algunas familias, por lo 20-40% de los familiares de los pacientes desarrollarán más tarde un PIGN.
Hipótesis patogenética de glomerulonefritis
postestafilococcica dominante de IgA:
Algunos factores relacionados con las características bacterianas parecen ser cruciales, la nefritis puede ser inducida por un superantígeno (toxina del síndrome de choque tóxico por exotoxina, TSST-1) que estimula la actividad alta de citocinas, producción de IgA e IgA formación y deposición del complejo inmune. Sin embargo, también se investigaron factores relacionados con el hospedador para explicar la IgA predominante.
Por lo
general, afecta a niños entre 4 y 12 años de edad y rara vez se ve en menores
de 2 años o mayores de 18 años. Se observa un predominio masculino en casos
sintomáticos (relaciónhombre-mujer, 1.7-2: 1) por razones desconocidas, cuando
se toman en cuenta las enfermedades subclínicas y clínicas, las tasas son las
mismas en hombres y mujeres
Globalmente,
hasta el 50% de los casos pueden ser subclínicos, aunque se sabe que APSGN
continúa teniendo una amplia distribución. Un alto porcentaje de personas
afectadas tienen enfermedad leve y son asintomáticas (las estimaciones de la
proporción de pacientes asintomáticos a sintomáticos varían de 2: 1 a 3: 1);
por lo tanto, la incidencia real de la enfermedad no se conoce.
Brotes epidémicos de la glomerulonefritis postinfecciosa por estreptococo han tenido lugar en comunidades con viviendas densamente pobladas que tienen condiciones higiénicas deficientes con una alta incidencia de desnutrición, anemia y parásitos intestinales.
La
glomerulonefritis aguda postestreptocócica observa una fuerte variación
estacional, la que se presenta después de infecciones del tracto respiratorio
superior, faringitis y amigdalitis es más común en invierno y primavera en las
zonas templadas; mientras que la secundaria a infecciones de la piel se
presenta en zonas más tropicales y subtropicales, con una incidencia máxima
durante el verano y el otoño.
El diagnóstico oportuno de la glomerulonefritis aguda postestreptocócica permitirá iniciar las medidas de sostén oportunamente, lo que favorecerá la recuperación total en la mayoría de los niños y se evitarán complicaciones graves.
La
glomerulonefritis aguda postestreptocócica en los niños de países en desarrollo
suelen tener una presentación más grave y, por lo tanto, un peor pronóstico ya
que alrededor del 30% podrían presentar insuficiencia renal que requiera
tratamiento con diálisis, de los casos complicados y graves menos del 30%
lograra una recuperación completa.
Diagnóstico
clínico.
Las
manifestaciones clínicas en la glomerulonefritis aguda postestreptocócica se
caracterizan por la aparición repentina de hematuria micro o macroscópica,
edema, hipertensión y proteinuria generalmente de leve a moderada., en algunos
casos oliguria, con tiempo de inicio menor de 3 meses.
Es más
frecuente en niños de 2 a 12 años, la edad promedio es de 6-8 años; 78% son
mayores de 5 años y raramente se presenta en menores de 2 años y mayores de 18.
El
cuadro clínico de la glomerulonefritis aguda postestreptocóccica puede
dividirse en tres fases:
- Fase de latencia
- Fase Aguda
- Fase de recuperación o resolución.
Fase de
latencia
El
periodo de latencia entre el proceso infeccioso y el desarrollo de nefritis
puede ser entre 1 y 6 semanas:
- Infección rinofaríngea de 1 a 2 semanas
- Infecciones de la piel de 3 a 6 semanas
- Durante este período es posible encontrar alteraciones urinarias sólo detectables en el examen general de orina.
Fase
aguda
Hematuria
La hematuria en esta fase se presenta en prácticamente todos los pacientes, es macroscópica en 30-60% (orina de color oscuro referida como color café, coca-cola o miel), puede asociarse a dolor lumbar.
La hematuria macroscópica generalmente desaparece en 10 días y ocasionalmente recurre durante procesos infecciosos en los meses siguientes.
La
hematuria microscópica puede persistir por meses e incluso años.
Edema
El
edema se presenta en 65-90% de los casos como consecuencia de oliguria,
retención de sodio y agua.
Puede
ser únicamente facial y/o de Miembros inferiores o ser difuso, la presencia de
ascitis es muy rara.
Hipertensión
arterial
La hipertensión arterial está presente en el 60-90% de los casos, es secundaria a expansión de volumen intravascular por retención de sodio y agua; aunque sólo se requiere tratamiento antihipertensivo en la mitad de los casos. Se resuelve generalmente en los primeros 10 días.
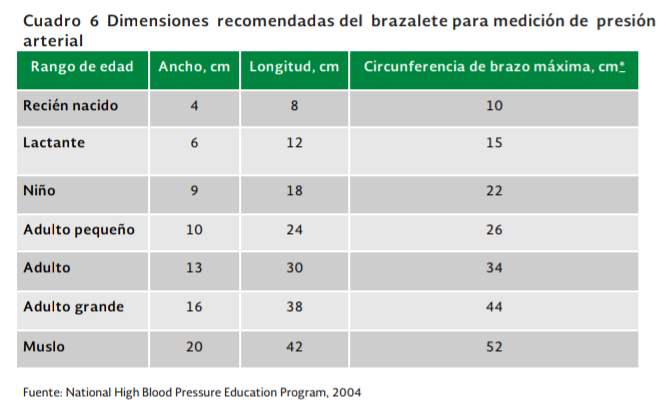
En la población pediátrica se considera que existe hipertensión arterial cuando la presión arterial sistólica y/o diastólica es igual o mayor al percentil 95 por género, edad y estatura, medida en 3 ocasiones. Con el manguito del baumanómetro adecuado al tamaño del paciente (cuadro 6).
Falla
renal aguda
La
disminución de la filtración glomerular ocurre en prácticamente todos los
pacientes, evidenciándose un incremento de azoados en el 20-60% de los casos.
Ocasionalmente se presenta como una glomerulonefritis rápidamente progresiva y raramente (1-2%) requiere tratamiento con diálisis.
Cuando existe PROTEINURIA casi siempre es de leve a moderada, la proteinuria en rango nefrótico sólo se presenta en 2-5%, sin embargo, durante epidemias se ha reportado hasta en 18-32%
La Fase de Resolución, se inicia después de la fase aguda (1-3 semanas), cuando se recupera la diuresis y la sobrecarga hídrica; con la normalización de la presión sanguínea, la desaparición de la hematuria macroscópica y la proteinuria. Hematuria microscópica y proteinuria leve pueden persistir por algunos meses.
En todos los pacientes en edad pediátrica que presenten manifestaciones características del síndrome nefrítico como hematuria, edema e hipertensión arterial con sus variantes según la gravedad se deberá investigar el antecedente de infección por lo menos una o dos semanas antes del inicio de los síntomas.
En el paciente en edad pediátrica con síndrome nefrítico agudo deberá monitorizarse la aparición de complicaciones como insuficiencia cardíaca, crisis hipertensiva y falla renal aguda.
En casos de síndrome nefrítico agudo en niños, por frecuencia de presentación se debe sospechar que se trata de glomerulonefritis aguda postestreptocócica,
Sin
embargo se deberá tener presenta la posibilidad de otras etiologías,
especialmente si hay manifestaciones en otros órganos.
Los médicos de los tres niveles de atención deberán detectar de forma oportuna a los niños con manifestaciones clínicas del síndrome nefrítico para establecer la causa.
PRUEBAS
DIAGNOSTICAS
El diagnóstico de glomerulonefritis aguda postestreptocócica, es fuertemente sugerido por los hallazgos clínicos, especialmente cuando hay un historial de infección reciente por Streptococcus, por lo que solo se necesitan algunas pruebas diagnósticas para la confirmación.
Examen
de Orina
La
hematuria es el signo más consistente, el aspecto macroscópico suele ser de
color rojo obscuro y turbio.
En el
sedimento se observan células dismórficas llamadas acantocitos o de “mickey
mouse”, sedimento leucocitario y cilindros granulosos suelen estar presentes en
algunos casos así como cilindros eritrocitarios.
La
proteinuria generalmente no alcanza los niveles nefróticos.
Se
recomienda tomar una muestra fresca de orina para búsqueda intencionada de
eritrocitos, ante la sospecha de glomerulonefritis post estreptocócica.
La
proteinuria rara vez excede de 3+ medido por tira reactiva, que corresponde a
menos a 2 g /m2 /d cuando se evalúa cuantitativamente.
Aproximadamente
entre el 2 y 5% de los niños con glomerulonefritis aguda posestreptocócica
tienen proteinuria masiva que asemeja síndrome nefrótico.
Para
detectar la proteinuria se sugiere cuantificación de proteínas en orina de 24
horas.
La biometría hemática suele reportar hemoglobina moderadamente baja, con casi un tercio de pacientes que tienen un nivel de hemoglobina menor a 10 g / dL, la baja en la hemoglobina tiende a ser paralelo al grado de expansión del volumen del líquido extracelular por lo que se considera anemia por dilución.
Pueden encontrarse leucocitos elevados mientras más reciente principalmente haya sido la infección streptocócica.
El
monitoreo de la creatinina se debe realizar cada 12 horas, porque hay formas
rápidamente progresivas de nefritis que pueden requerir intervenciones de
emergencia.
Anticuerpos
antiestreptocócicos
La
infección postestreptocócica reciente se demuestra con mayor frecuencia
mediante marcadores serológicos, que incluyen:
- Antistreptolisina (ASO)
- Antihialuronidasa (AHase)
- Antistreptokinase (ASKase)
- Antinicotinamida-adenina dinucleotidasa (anti-NAD)
- Anticuerpos anti-DNAse B
Se
recomienda solicitar cultivo de exudado faríngeo con búsqueda intencional de
Streptococcus beta hemolítico del grupo A previo al uso de antibióticos.
En la
práctica, la antistreptolisina es la más comúnmente utilizada y se eleva en un
80-90% en la faringitis estreptocócica, empieza a aumentar entre la semanas 1 a
4 después de la infección y alcanza su punto máximo entre las 3 y 5 semanas.
En los casos de glomerulonefritis aguda postestreptocócica por piodermitis estreptocócica las antistreptolisinas suelen estar bajas; mientras que los anticuerpos anti-ADNse B aumentan en un 80-90%. Por lo tanto, si los anticuerpos anti estreptolisinas y anti-DNAasa B son negativos la infección estreptocócica puede excluirse con mayor precisión.
Se sugiere tomar muestras seriadas para determinación de anticuerpos antistreptolisinas contra Streptoccus beta hemolítico del grupo A para asociación clínica de etiología post estreptocócica
La prueba de mayor valor diagnóstico en la glomerulonefritis aguda post estreptocócica, así como en la mayoría de los casos de glomerulonefritis pos infecciosa, es la determinación de C3 en suero, especialmente porque C3 es un componente de la patogénesis real de la enfermedad. Los niveles disminuyen en más del 90% de todos los casos de glomerulonefritis aguda postestreptocócica. Esta disminución tiende a ocurrir incluso antes del desarrollo de síntomas de nefritis y los niveles vuelven a la normalidad en un máximo de 8 semanas.
Se
recomienda la determinación de niveles de C3 al inicio de la enfermedad y entre
las 6 y 8 semanas posteriores, para vigilar la evolución, en caso de persistir
niveles bajos de C3 se deberá considera otra etiología.
En la glomerulonefritis aguda postestreptocócica la activación del complemento es por la vía alterna, por lo que la fracción C3 del complemento y el CH50 están disminuidos, y el C4 es normal. Aunque niveles normales de C3 y CH50 no excluyen el diagnóstico de glomerulonefritis agudapostestreptocócica, deben hacer pensar en otras etiologías (especialmente nefropatía IgA). El descenso simultáneo de C3 y C4 enfoca a nefropatía lúpica.
Niveles
bajos de C3 por sí solo, no es diagnóstico de GNPE porque varias otras
glomerulonefritis también se asocian con hipocomplementemia.
Ningún
estudio radiológico es particularmente útil para el diagnóstico de la
glomerulonefritis aguda postestreptocócica.
La
ecografía renal generalmente muestra riñones normales a levemente agrandados
bilateralmente con alguna evidencia de aumento de la ecogenicidad, y las
radiografías de tórax comúnmente muestran congestión venosa central en un
patrón hiliar, cuyo grado es paralelo al aumento del volumen de líquido
extracelular. Ocasionalmente, una sombra cardíaca agrandada es evidente.
BIOPSIA
RENAL
Biopsia de riñón por lo general, no se recomienda en la evaluación de pacientes con glomerulonefritis aguda postestreptocócica, ya que la historia clínica por lo general es altamente sugestiva y la resolución generalmente inicia dentro de la semana posterior a la presentación. Sin embargo, la realización de una biopsia renal está indicada en pacientes cuya presentación clínica, hallazgos de laboratorio o curso de la enfermedad son atípicos
La
biopsia renal está indicada en los siguientes casos:
- Edad de presentación atípica: < 2 años y >12 años
- Historia de enfermedad renal pre-existente
- Pre-Infección
- Sincronización con infección
- Hallazgos de enfermedad renal crónica
- Hallazgos sugestivos de enfermedad
- sistémica
- Anuria
- Proteinuria en nivel nefrótico
- Deterioro rápido de función renal
- Nivel de complemento sérico (C3) normal
- Indicaciones de biopsia renal de control
- Oliguria /azoemia > 2 semanas
- TFG baja > 4-6 semanas
- Hipertensión prolongada (> 2-3 semanas)
- Hematuria macroscópica > 4 semanas
- C3 bajo > 8-12 semanas
- Proteinuria baja / media > 6 meses
Cuando
realizar biopsia renal
La glomerulonefritis con formación de semilunas es el término usado para describir un cuadro histológico de glomerulonefritis proliferativa grave.
El cuadro clínico generalmente se denomina glomerulonefritis rápidamente progresiva y puede ser secundario a numerosas causas, incluida aunque en raras ocasiones la nefritis postestreptocócica.
Se
recomienda mantener en vigilancia continua preferentemente en hospital a los
niños que presenten glomerulonefritis aguda postestreptocócica que presenten
hematuria, edema, hipertensión y oliguria.
Se debe
enviar al nefrólogo pediatra a los niños que presenten:
- Proteinuria masiva que persiste después de la fase aguda
- Persistencia de niveles bajos de C3 posterior a 8 semanas de la fase aguda
- Presentación de glomerulonefritis rápidamente progresiva
INDICACIONES
PARA ANTIBIOTICO
El tratamiento profiláctico con penicilina es aconsejable en condiciones epidémicas y a los contactos familiares del caso índice en comunidades donde la prevalencia de la enfermedad es alta.
La penicilina
continúa siendo el tratamiento de primera elección en la faringoamigdalitis
estreptocócica por su sensibilidad y bajo costo.
Se
recomienda iniciar tratamiento con penicilina en niños que presentan
glomerulonefritis aguda postestreptocóccica cuando no hayan recibido
tratamiento antibiótico previo, o si se tiene cultivo positivo para streptococo
beta hemolítico.
Indicaciones
para el uso de anhipertensivos o inmunosupresores en el Síndrome nefrítico
agudo postestreptocócico
Con el
uso de IECA
- considerar el riesgo potencial de disminuir el filtrado glomerular y causar hiperkalemia.
- Utilizar antagonistas de los canales de calcio asociados con diuréticos.
- El recomendable la utilización de vasodilatadores periféricos.
El uso
de inmunosupresores, incluyendo bolos de metilprednisolona se reservan a casos
de glomerulonefritis rápidamente progresiva con evidencia histológica de medias
lunas en más del 50% de los glómerulos; sin embargo no existe evidencia de su
beneficio en la glomerulonefritis postestreptocóccica aun en los casos más
graves.
TRATAMIENTO
DE SOSTEN
El
tratamiento de sostén para el control de las manifestaciones del síndrome
nefrítico agudo postestreptococócico incluye:
- Restricción de agua y sodio
- Aporte calórico adecuado
- Diuréticos tiazídicos o de asa (furosemide) suelen ser suficientes para el control de la sobrecarga hídrica y la hipertensión.
Se
deberá prevenir con la vigilancia continua:
- Sobrecarga hídrica
- Falla cardíaca
- Hipertensión
- Hiperkalemia
- Creatinina muy elevada (50% sobre nivel normal)
- Alteraciones neurológicas.
Valoración
en Nefrología Pediátrica
La
consulta con un nefrólogo pediátrico es necesaria cuando hay 1 o más de las
siguientes condiciones:
Hipertensión grave
- Oliguria
- Edema severo
- proteinuria de rango nefrótico
- Azoemia (moderada a marcada)
- Episodios recurrentes de hematuria macroscópica
- C3 persistentemente deprimido (pasadas 8-10 semanas).
En caso
de falla en la resolución esperada de los signos clínicos:
- Hematuria macroscópica durante 10 a 14 días.
- Hematuria microscópica durante 1 año
- Edema durante 2 semanas
- Proteinuria (> 50 mg / dl) durante 6 meses
- Azoemia durante 1 semana
- Hipertensión durante 6 semanas
Se
recomienda el siguiente esquema de vigilancia en el niño que presento síndrome
nefrítico agudo postestreptocócico:
Medición de presión arterial y exámenes de orina para detectar proteínas y sangre a intervalos de 4 a 6 semanas durante los primeros 6 meses y luego a intervalos de 3 a 6 meses, hasta que no haya hematuria y proteinuria y la presión arterial haya sido normal durante 1 año.
Documentar
que los niveles de C3 han vuelto a la normalidad después de 8-10 semanas. (si
los recursos materiales lo permiten)
Seguimiento
a las 0-6 semanas con la frecuencia necesaria para determinar sí:
- La hipertensión ha sido controlada
- Edema ha comenzado a resolverse
- La hematuria gruesa se resolvió
- Azoemia se ha resuelto
Seguimiento
a las 8-10 semanas para evaluar lo siguiente:
- Azoemia ha disminuido.
- La anemia ha sido corregida.
- La hipertensión se resolvió.
- Las concentraciones de C3 y C4 han vuelto a la normalidad (si los recursos materiales lo permiten)
Seguimiento
a los 3, 6 y 9 meses para verificar lo siguiente:
- La hematuria y la proteinuria están disminuyendo gradualmente
- La presión arterial es normal
Seguimiento
a los 12 meses para evaluar que la proteinuria y la hematuria microscópica han
desaparecido.
El
seguimiento a los 2, 5 y 10 años para verificar la orina, la presión arterial y
el nivel de creatinina sérica del paciente son normales.
Algunos estudios, han demostrado la presencia de hematuria o proteinuria en el 5% de los pacientes que padecieron glomérulonefritis aguda postinfecciosa 10 años atrás, y hasta el 20% de los pacientes que presentaron glomerulonefritis aguda postestreptocócica.
Después de 10 años la hipertensión es menos frecuente pero se ve en 3% de pacientes, mientras que azoemia de enfermedad renal crónica se observa en menos del 1%.
Se
deberá vigilar la evolución en base a lo siguiente:
El
edema generalmente se resuelve en 5-10 días.
La presión arterial generalmente vuelve a la
normalidad después de 2-3 semanas, aunque en algunos casos puede persistir
después de 6 semanas y se puede esperar resolución completa.
La proteinuria puede desaparecer en los primeros 2-3 meses o disminuir lentamente durante los siguientes 6 meses.
La
proteinuria intermitente o postural se ha observado durante 1-2 años después
del inicio de los síntomas.
La hematuria macroscópica generalmente desaparece en 1-3 semanas, pero puede verse exacerbada por la actividad física.
La concentración de C3 vuelve a la normalidad en más del 95% de los pacientes al final de las 8-10 semanas.
La hematuria microscópica generalmente desaparece después de 6 meses, pero su presencia hasta por 1 año no debe causar preocupación indebida, y se ha observado una hematuria aún más prolongada (1-3 años) en algunos pacientes que finalmente han demostrado una resolución completa de su enfermedad renal.
Considere seriamente la posibilidad de enfermedad renal crónica cuando tanto la hematuria como la proteinuria persisten por más de 12 meses




















No hay comentarios.:
Publicar un comentario