ACTINOMICOSIS
La
actinomicosis es una infección bacteriana causada por bacilos grampositivos,
anaerobios o microaerófilos, no esporulados, con filamentos delicados
fundamentalmente del género Actinomices que, está caracterizada por formación
de abscesos, fibrosis tisular, las regiones más afectadas son las áreas
cervicofacial, torácica y pélvico-abdominal. Aunque se presentan lesiones en la
pared abdominal en el 6,5 al 65% de los casos de actinomicosis abdominal, la
mayoría de ellos son atribuibles a una extensión directa desde otra
localización intra-abdominal evidente.
El
germen tiene una baja virulencia y produce enfermedad solo cuando la barrera
mucosa normal se altera, produciendo formación de abscesos múltiples,
fistulización, o una masa. requiriendo de la presencia de otras bacterias, que
destruyan la vascularidad tisular convirtiendo el área anaeróbica
Existen
factores de riesgo siendo los más frecuentes son:
Diabetes, Estados inmuno-deprimidos ( VIH, desnutrición, pacientes con terapia inmunosupresora), enfermedad inflamatoria pélvica por uso prolongado de DIU,cirugía abdominal, trauma local, historia previa de enfermedad digestiva , Edad mayor o ser del sexo femenino , aunque en un 20% de los casos no presentan factores de riesgo, lesiones previas en piel o mucosas , cuerpos extraños en vías respiratorias.
El
diagnóstico definitivo es a través del estudio histopatológico o estudio
microscópico de secreciones de la lesión en estudio, La tinción especial para
confirmar el diagnóstico de Actinomicosis es la presencia del “Fenómeno de
Splendore-Hoeppli” característica patognomónica de la enfermedad, la cual
consiste en la imagen de Interfase entre colonias bacterianas y el exudado de
polimorfonucleares con depósito de material eosinófilo.
Su
diagnóstico debe plantearse en pacientes con una masa palpable, en el área
afectada de aparición subaguda. La TAC es la técnica de imagen de primera
elección y se debe recomendar la aspiración percutánea con aguja para un
diagnóstico definitivo. La administración prolongada de antibióticos, con o sin
drenaje percutáneo, es el tratamiento de elección ya que es muy efectivo y hace
innecesario el manejo quirúrgico más agresivo. El pronóstico es excelente con
un tratamiento adecuado.
El
Tratamiento se divide en farmacológico, no Farmacológico y Quirúrgico, lo cual
se explica por la variedad clínica como se manifieste la enfermedad.
El
Tratamiento Farmacológico en forma general se fundamenta en el uso de:
Betalactámicos del tipo penicilínicos ya sea en forma parenteral u oral (Amoxicilina, Penicilina G oral, ampicilina). En pacientes alérgicos se puede utilizar: Macrólidos (Eritromicina, azitromicina), Lincosaminas como la Clindamicina o la lincomicina o Tetraciclinas.
El
Tratamiento quirúrgico consiste en casos de nódulos o lesiones tumorales al
drenaje quirúrgico, incluyendo el estudio histopatológico.
La actinomicosis, presenta una variabilidad en
sus manifestaciones clínicas, siendo muy subestimada, la
cual puede evolucionar hasta la muerte, haciéndose necesario que el personal de salud identifique factores de riesgo, y se familiarice con una historia clínica dirigida para la detección oportuna y tratamiento definitivo de esta enfermedad, teniendo que hacer un diagnóstico diferencial amplio ya que se incluye tumores, tuberculosis, enfermedad intestinal inflamatoria en procesos neumónicos, por lo que las recomendaciones en la prevención, diagnóstico y tratamiento que emita esta guía tiene como objetivo establecer un diagnóstico y tratamiento oportuno, al igual que control los factores de riesgo y detener la historia natural de la enfermedad, lo que impactaría en la optimización de los recursos, diagnósticos y terapéutico de las instituciones.
La
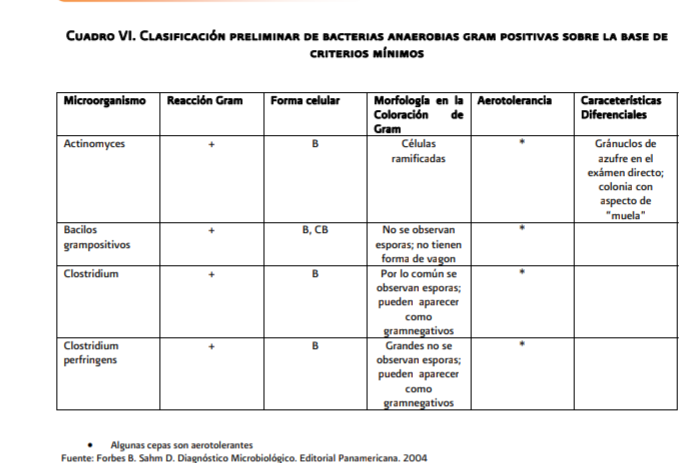
actinomicosis es una infección crónica causada fundamentalmente por bacterias
filamentosas del género Actinomices , son bacilos pleomórficos gram positivos,
anaerobios estrictos o microaerófilos , no esporuladas, catalasa negativos, que forman
parte significativa de la flora comensal de la cavidad oral, gastrointestinal y
tracto genital femenino de baja patogenicidad generalmente, en su forma
patógena afecta de manera típica a diversos tejidos originando; fibrosis,
abscesos y fistulas la cual puede dejar secuelas y llegar hasta la muerte.
Los
factores de riesgo para Actinomicosis en forma general son:
- - Diabetes (20%)
- -Estados inmunodeprimidos (VIH, desnutrición, pacientes con terapia inmunosupresora)
- - Enfermedad inflamatoria pélvica por uso prolongado de DIU (15%)
- -Cirugía abdominal (10%)
- -Trauma local (5%)
- - Historia previa de enfermedad digestiva (20%)
- - Edad mayor o ser del sexo femenino
- - Aunque en un 20% de los casos no presentan factores de riesgo
- - Lesiones previas en piel o mucosas
- - Cuerpos extraños en vías respiratorias
- - Uso de antibióticos (45%)
- . Caries (31%)
En una
serie de casos reportados las cifras observadas de los factores de riesgo para
actinomicosis pulmonar son :
-Tabaquismo
30 (61%)
- Abuso
de alcohol 7 (14%)
-
Enfermedad pulmonar obstructiva crónica (EPOC) 10 (20%)
- Mala
higiene dental 15 (31%)
Es
recomendable revisión periódica odontológica en pacientes inmunodeprimidos, así
mismo el cambio de cepillo dental cada mes con fines de evitar Actinomicosis
craneofacial, oral y torácica.
Actinomyces
normalmente coloniza el tracto respiratorio superior, el tracto
gastrointestinal, y el tracto genital femenino.
El
germen tiene una baja virulencia y produce enfermedad solo cuando la barrera
mucosa normal se altera, produciendo formación de abscesos múltiples,
fistulización, o una masa.
De las
14 especies de actinomices, los que causan mayor afección son A. israelii, A
naeslundii, A. odontolyticus, A. viscosus, A. meyeri, Actinomyces.
Actinobacillus actinomycetem- A. gerencseriae.
El
actinomices requiere de la presencia de otras bacterias, que destruyan la
vascularidad tisular convirtiendo el área anaeróbica.
Las especies patógenas más frecuentes en el hombre son Actinomyces israelii y Actinomyces bovis, saprófitos comunes de la mucosa de boca y amígdalas, entre otros sitios. Otras especies como A. naeslundi, A. eriksoni, A. propionicus y A. viscosus3,4,6-8 han sido aisladas de lesiones actinomicóticas humanas; su frecuencia es baja y no pueden ser diferenciadas histopatológicamente de A. israelií.
El uso prolongado de Dispositivo intrauterino incrementa la oportunidad de colonización por actinomices, pudiendo encontrar la primera evidencia de esta infección a los 7 meses de su uso y después de 2 años la colonización se incrementa.
Toda secreción aspirada, tejido o fluidos corporales de un absceso debe ser estudiado a través tinción de Gram frotis en fresco y cultivo especiales.
Todo
aquel paciente que presente datos clínicos de infección por bacterias se debe
descartar actinomicosis iniciando la realización de tinción de Gram
Las
regiones más afectadas por actinomices son:
- - Áreas cervicofacial (50–60 %)
- - Torácica (15%)
- - Pélvico- abdominal (20%)
- - Cerebral (2%).
El
cuadro clínico de la actinomicosis es muy inespecífico, pudiendo manifestarse
según el sitio de afección como:
- Áreas de supuración con zona de granulación fibrosante alrededor
- Nódulo o tumor de consistencia dura,
- simulando una afectación neoplásica.
- La aparición es generalmente subaguda, o crónica muy frecuentemente localizada, raramente diseminados
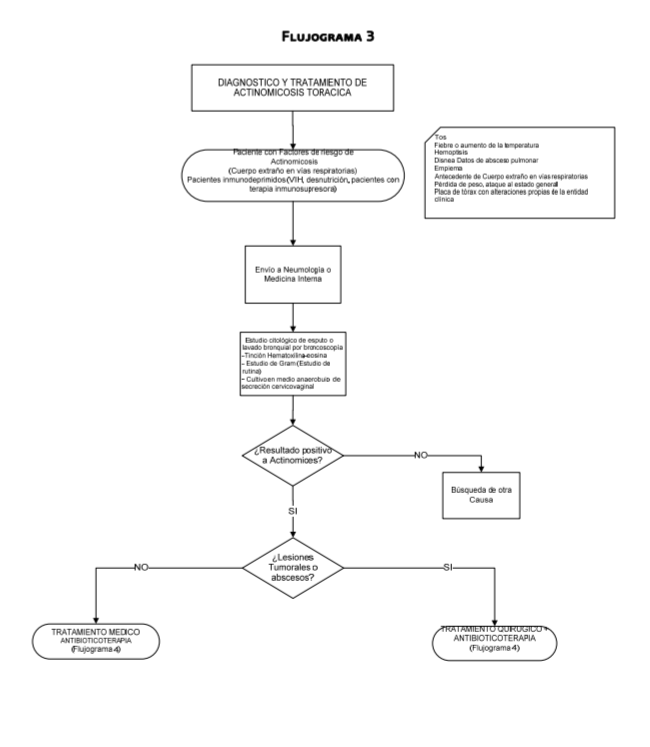
Actinomicosis Torácica (AT)
La aspiración de cuerpos extraños contaminados con actinomices en vías respiratorias se asocia a infección bronquial
Las
manifestaciones clínicas más frecuentemente observadas son:
Manifestaciones
Respiratorias.
- - Tos (84%) crónica en accesos seca y posteriormente purulenta (74%)
- - Hemoptisis (31%)
- - Disnea (47%)
- - Dolor torácico como síntoma predominante (68%)
- - Manifestaciones clínicas de absceso pulmonar en una gran proporción recurrente
- - Empiema
- - Destrucción de costillas, esternón, hombro involucrando músculos y tejidos torácicos
- - Fiebre o aumento en la temperatura sugiere enfermedad diseminada
- - Expectoración (55.1%)
- - Edema de pared torácica (8,.2%)
- - Asintomático (6%.1)
Manifestaciones
sistémicas:
- - Pérdida de peso (53%)
- - Ataque al estado general (42%)
- - Sudoraciones nocturnas (32%)
- - Fiebre (21%)
En la
tele de tórax se puede observar
- -Imágenes por llenado acinar periférico con predomino en las bases de tipo subsegmentario
- - Adenopatías mediastinales
- - Bronquiectasias
- - Cavitación
- - Imágenes Tumorales
Actinomicosis
Abdominal(AA)
La
Actinomicosis abdominal(AA)presenta diversas formas clínicas, siendo las más
frecuentes:
- Actinomicosis de Pared Abdominal(APA)
- Actinomicosis Gastrointestinal(AGI)
- Actinomicosis Abdomino-pélvica(AAP)
La
localización más frecuente es en el cuadrante inferior izquierdo del abdomen.
Presentando en un gran número de casos antecedentes de:
-Historia
previa de enfermedad digestiva ( 20%)
-Diabetes
(20%)
-Cirugía
abdominal (10%)
- Enfermedad inflamatoria pélvica por uso prolongado de DIU (15%)
-Trauma
local (5% al 65%)
Actinomicosis Gastrointestinal(AGI)
Esta presentación representa un 20% de los casos. En el
tubo digestivo puede estar presente desde orofaringe, esófago, recto habiendo
reportes en cáncer de páncreas. El actinomices tiene predilección por la mucosa
de la región ileocecal intestinal, reportados en pacientes con Virus de
inmunodeficiencia humana, Las formas raras son: Afección anorectal, Gástrica,
Hepática, Esofágica, Esplénica, diverticular abscedada (en pacientes
inmunosuprimidos).
La AGI
puede confundirse con Tuberculosis intestinal, ameboma, apendicitis crónica,
enteritis regional o carcinoma cecal
La
forma esofágica se manifiesta por odinofagia severa, y/o úlceras o aftas orales
y/o esofágicas.
La
forma ano rectal se manifiesta como una estenosis, absceso o fístula rectal o
peri rectal
Actinomicosis
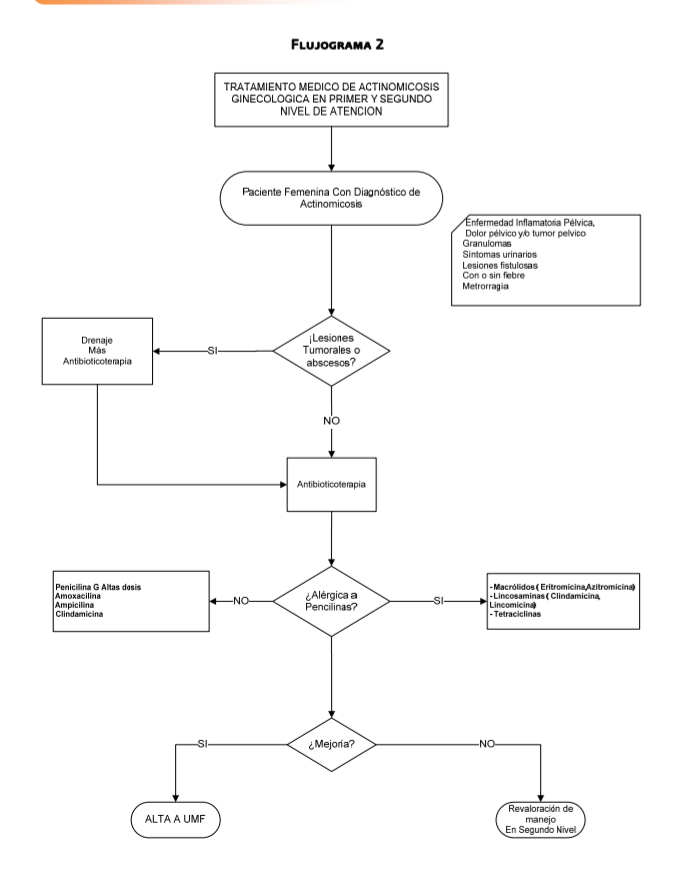
Ginecológica
El
diagnóstico de actinomicosis ginecológica es difícil, los elementos clínicos de
sospecha son: Antecedente de ser usuaria
de DIU (81.2% ), refiriéndose que a mayor tiempo de uso mayor incidencia ( uso
de 5 a 10 años ) Síntomas de Enfermedad
pélvica inflamatoria crónica (Dolor pélvico abdominal), Tumor pélvico, síntomas
urinarios crónica agudizados, tumores o granulomas pélvico abdominales o
vaginales de consistencia pétrea, lesiones fistulosas , acompañadas o no de
ataque al estado general, fiebre, náuseas pudiendo presentar metrorragias .
El uso
del DIU por largo tiempo y la menopausia contribuye al desarrollo de
actinomicosis pélvica y a la generación de un piometra. En un total de
Papanicolaou (PAP) tomados de 1774 mujeres con diagnósticos de actinomicosis el
38% eran usuarias de DIU, el 19% eran usuarias de anticonceptivos hormonales
orales( ACO) y el 1,8% usaban otros métodos
La
Actinomicosis puede diseminarse pudiendo detectarse intrabadominal
manifestándose con dolor abdominal, constipación, colección abdominal,
observando lo siguiente principalmente en pacientes inmunosuprimidos o con
enfermedad sistémica agregada como la tuberculosis, siendo casos raros
Diagnóstico Diferencial
Debe
hacerse con las siguientes entidades:
Tuberculosis intestinal
Ameboma Apendicitis Enteritis
Carcinoma Infertilidad Enfermedad adherencial.
El
diagnóstico definitivo o confirmatorio de la actinomicosis es a través del
estudio Histopatológico.
Previo
al estudio histopatológico se cuenta con otras pruebas como:
- - Estudio citológico (Papanicolaou) en ginecología
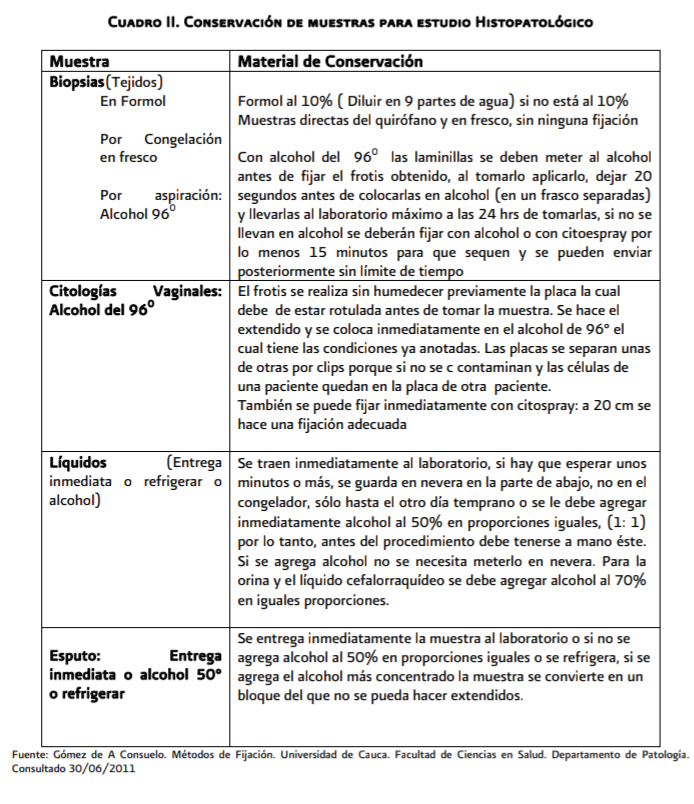
- - Tinción Hematoxilina-eosina (Estudio de rutina) a través de biopsia o muestra del líquido del área afectada.
- - Tinciones especiales como: Metenamina de Plata, Grocott-Gomory (Técnica Confirmatoria) - Cultivo de muestras de área afectada
Toda
secreción aspirada, tejido o fluidos corporales de un absceso debe ser
estudiado a través de tinción de Gram (tubos estériles con , laminilllas, o
jeringas estériles) observación en fresco y cultivos especiales(aerobios y
anaerobios estrictos) La mejor toma de muestras es por aspirado de líquidos y/o
biopsia. También es útil la obtención de muestras por citología de expectoración,
de esputo o lavado bronquial por broncoscopía o por citología cervicovaginal,
ante el cuadro clínico sugestivo
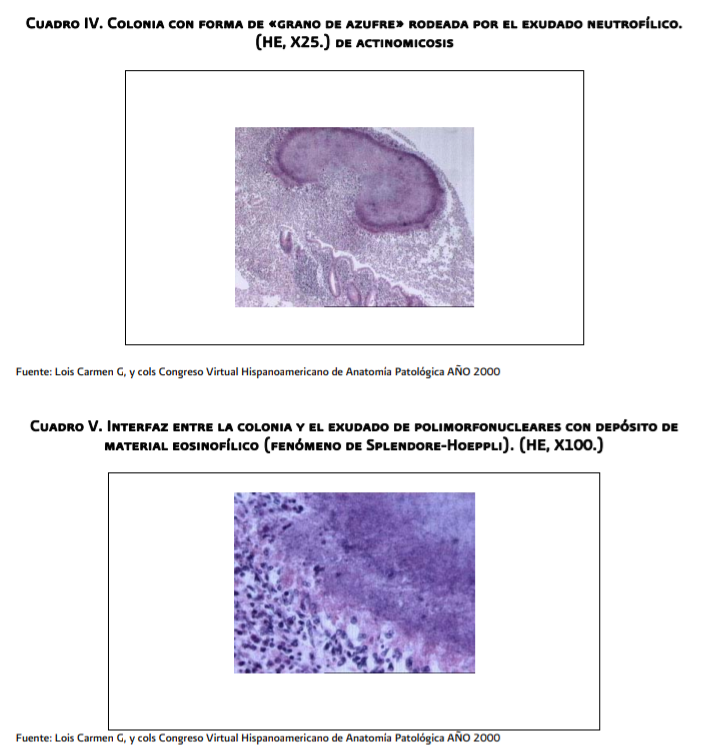
La
característica histopatológica para confirmar diagnóstico de Actinomicosis es
la presencia del actinomices más el “Fenómeno de Splendore-Hoeppli”
característica patognomónica de la enfermedad, la cual consiste en la imagen de
Interfase entre colonias bacterianas y el exudado de polimorfonucleares con
depósito de material eosinófilo.
Otras
características en la Actinomicosis son:
- Reacción histiocítica y fibrosa periférica (Tinción hematoxilina-eosina)
- Tinción de gram con bacterias gram positivas.
- Tinción de Grocott con bacterias delgadas y filamentosas.
- Infiltración leucocitaria gránulos bacterianos (grano de azufre) con presencia de estructuras bacilares filamentosas, dispuestas en parte, de manera radiada y en parte desordenadas, grampositivas, fuertemente teñidas con metenamina de plata, o Grocott-Gomory
La
presencia única de granulo de azufre indica la presencia de actinomices en
forma saprófita siendo necesario para diagnosticar infección el presente el
“Fenómeno de Splendore-Hoeppli” en estudio histopatológico
Todo
aquel paciente que presente datos clínicos de infección por bacterias se debe
descartar actinomicosis iniciando la realización de tinción de Gram, prueba de
fácil realización, con interpretación diagnóstica inmediata la cual puede
aportar información oportuna para el inicio de tratamiento empírico para
esperar el resto de pruebas especiales.
Ante la presencia de un absceso recidivante es recomendable la biopsia del tejido adyacente.
Ante la
muestras citológicas, histopatológica o bacteriológica de pacientes con
Factores de riesgo o datos macroscópicas de Actinomicosis es conveniente
realizar
-
Tinción de Hematoxilina-eosina
-
Tinciones especiales como: Metenamina de Plata, Grocott-Gomory (Técnica
Confirmatoria)
La presencia de la bacteria en muestras de esputo, lavado bronco alveolar y secreción cérvico vaginal pueden ser significativas cuando existe un síndrome clínico sugestivo.
Todo aquel paciente que presente datos clínicos de infección por bacterias se debe realizar tinción de Gram.
Para la toma de muestras para cultivo con fines de diagnóstico de actinomicosis se deberá suspender el uso de antimicrobianos y posterior a la toma de muestra iniciar tratamiento empírico.
La
conservación y métodos de fijación de las muestras, evita nuevas tomas y ahorra
costos al paciente o a las instituciones para realizar un diagnóstico preciso.
Es
recomendable que las piezas enviadas a estudio histopatológico no deben ser
manipuladas con lavado previo al estudio microscópico, ya que se puede
modificar la presencia de los gérmenes presentes en la muestra.
Tratamiento
no farmacológico
En la
paciente con diagnóstico de Actinomicosis ginecológica o pélvica se
recomienda: Retirar Dispositivo
intrauterino (DIU) en caso de ser portadora del mismo No permitir uso de Dispositivo intrauterino
por más de 5 años.
La
actinomicosis no es considerada de transmisión de persona a persona.
Aunque
la actinomicosis ginecológica no es considerada de transmisión de persona a
persona, sin embargo se debe fomentar el uso de preservativo en la vida sexual
de pacientes con factores de riesgo de actinomicosis.
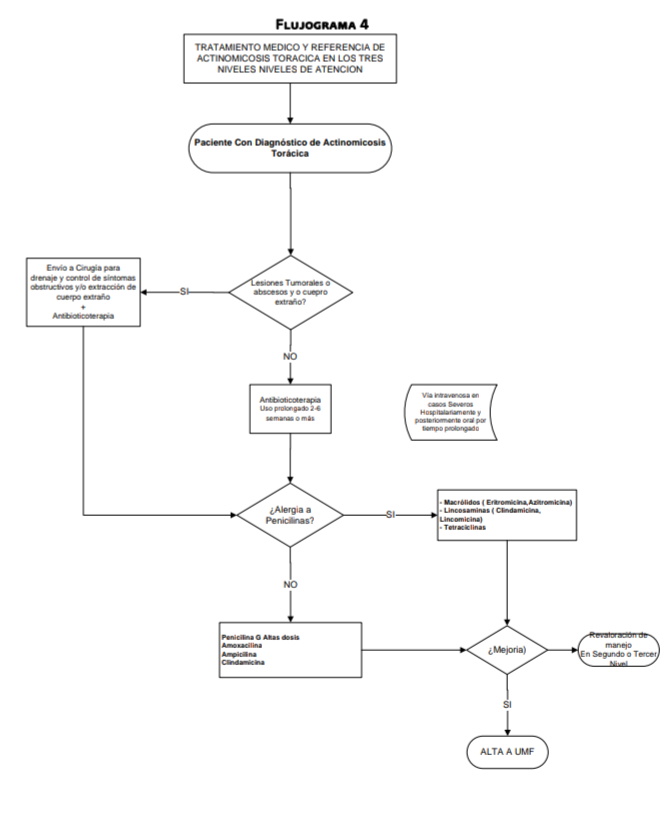
Tratamiento
Farmacológico
Antibioticoterapia
Los
antibióticos de primera elección son :
Betalactámicos
del tipo penicilínicos ya sea en forma parenteral u oral (Penicilina G
Benzatínicas, Amoxacilinia, o Penicilina G oral, o ampicilina )
En pacientes alérgicos se puede utilizar: Macrólidos (Eritromicina, azitromicina,
) Lincosaminas como la Clindamicina o la
lincomicina. Tetraciclinas
El
tiempo de duración del tratamiento con antibióticos debe ser prolongado de 2 a
6 semanas, pudiendo ser en los primeros días parenteral y posteriormente
cambiar a vía oral, valorando la evolución, habiendo tratamientos orales hasta
de 12 meses
La dosis
de Penicilina G recomendado es de 20 millones de unidades en 24 hrs
En
casos de sospecha de infecciones no es recomendado el uso de antibióticos hasta
obtener muestra con fines de aislamiento del agente causal
La
terapia intravenosa es recomendada para pacientes con una enfermedad más severa
clínica lo cual será en forma hospitalaria
Tratamiento
Quirúrgico
Pacientes
con Actinomicosis ginecológica o Pélvica el tratamiento Quirúrgico consiste en
tratar síntomas obstructivos , drenaje en sitio de localización, tratamiento de
complicaciones obstructivas seguido de antibiótico por tiempo prolongado a fin
de evitar las complicaciones graves de la enfermedad
En
Pacientes con Actinomicosis Torácica se realiza drenaje en sitio de
localización, tratamiento de complicaciones obstructivas seguido de antibiótico
por tiempo prolongado a fin de evitar las complicaciones graves de la
enfermedad
En
Pacientes con Actinomicosis Torácica se realiza drenaje en sitio de
localización, tratamiento de complicaciones obstructivas seguido de antibiótico
por tiempo prolongado a fin de evitar las complicaciones graves de la
enfermedad
Extracción
broncoscópica del cuerpo extraño fue eficaz en todos los casos. Sin embargo, en
el 45% de los casos, el cuerpo extraño sólo se detectó algún tiempo después de
comenzar los antibióticos. Los procedimientos de extracción requiere lavado
bronquial (3 de 11 casos), pinzas de biopsia (6 de 11 casos), YAG láser (1 de
11 casos) o la crioterapia (1 de 11 casos).
La
actinomicosis ginecológica en la atención primaria se puede detectar a través
de factores de riesgo para esta entidad, tales como el uso de anticoncepción
por más de 5 años con estos datos clínicos, antecedentes de procesos
inflamatorios pélvicos, y su pesquisa, sobre todo por la prueba citológica, a
través de la cual se puede determinar y por tanto, tratar eficazmente.
Los
pacientes que deben enviarse para diagnóstico de Actinomicosis los pacientes
siguiente: - Con sospecha clínica(Con o sin factores de riesgo) - Muestra
citológica positiva a Actinomices



























No hay comentarios.:
Publicar un comentario