Enfermedades de transmisión sexual en el adolescente y adulto que producen ulceras genitales.
Las ETS son un problema de
salud pública principalmente en países en vías de desarrollo debido a que 85%
de su población es sexualmente activa, por lo que el riesgo de contraer esas
infecciones se incrementa. Los mecanismos de transmisión son complejos y ligados
a grupos con prácticas de riesgo; el problema es aun mayor debido a que las
personas infectadas lo transmiten a sus parejas a través de contacto sexual sin
protección.
Las ETS se sitúan entre los
cinco primeros motivos de demanda de consulta en el primer nivel de atención
médica y se encuentran entre las diez primeras causas de morbilidad general en
el grupo de 15 a 44 años de edad (NOM, 1999).
Enfermedades de transmisión
sexual: grupo de padecimientos que se adquiere y trasmite por actividad sexual.
Se han denominado también “infecciones de transmisión sexual” bajo el argumento
de que abarcan ambos, la presentación sintomática y asintomática y que facilita
legitimizar la necesidad para la evaluación integral del paciente y el tamizaje
de aquellos con riesgo identificado, a pesar de la sintomatología
Proporcionar educación sexual y
consejería en personas con actividad sexual promoviendo:
- monogamia
- uso de condón
-prácticas sexuales protegidas
Identificación de grupos de
riesgo
Se han identificado como
factores de riesgo para ETS que producen úlceras el pertenecer a los siguientes
grupos:
- adolescentes
- sexo servidores
- drogadictos
-con múltiples parejas sexuales
-parejas de pacientes
portadores de ETS.
Promoción
de:
- uso de condón
- control médico de sexo
servidores
-consejería a personas
adolescentes y/o con adicciones
- relaciones monogámicas
- notificación y manejo a la(s)
pareja(s).
Educar al paciente en el uso
adecuado del condón:
- demostrar a cada paciente
como usar el condón correctamente
- la clínica debe proveer
condones (12-15 mensual).
Prueba de tamizaje
Ante la presencia de factores
de riesgo para ETS y en embarazo la prueba de serología VDRL con una titulación
mayor 1:8 se considera positiva para sífilis. Ante un paciente de VIH positivo
puede asociarse otra ETS, como sífilis
Realización del tamizaje a
personas con factores de riesgo y en
embarazadas
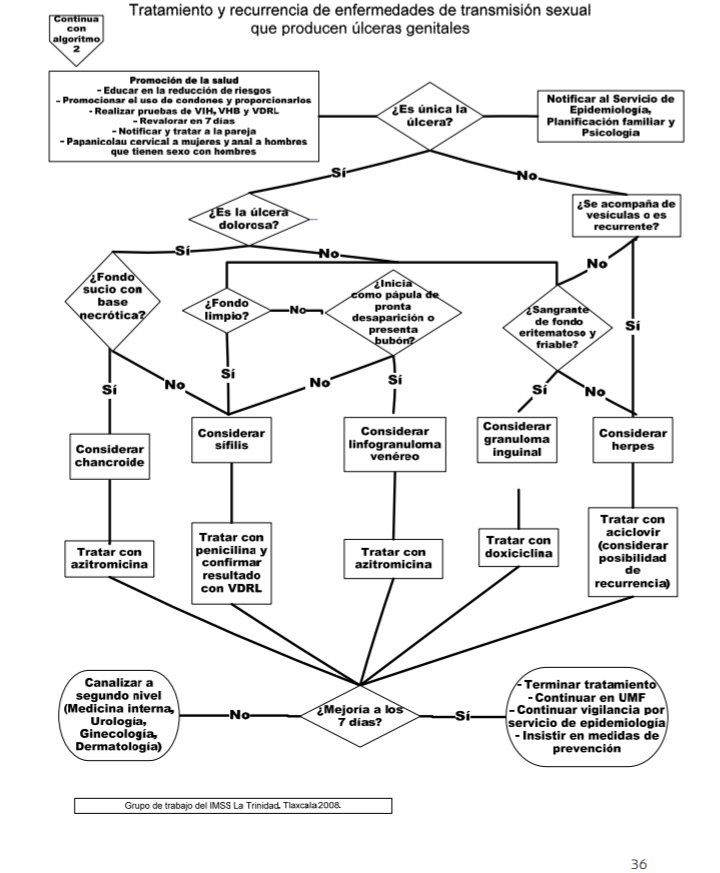
DIAGNÓSTICO
CLINICO
Realizar historia clínica
completa, existen datos en el examen físico en la primera consulta que ayudan a
integrar el diagnóstico.
La
sífilis primaria
se manifiesta por la presencia de una úlcera
genital que suele ser única, de fondo limpio y bordes elevados.
Explorar en búsqueda de adenomegalias inguinales; en algunos casos tiene presentaciones atípicas con úlceras dolorosas, múltiples, purulentas y destructivas, puede causar balanitis sifilítica de Follman; su periodo de incubación promedio es de 3 semanas (3- 90 días).
El
herpes genital
se asocia a múltiples úlceras
acompañadas de vesículas, ardor y prurito; se acompaña de disuria, exudado
vaginal y/o uretral
Explorar adecuadamente al
paciente buscando la presencia de vesículas, valorar si los cuadros son
recurrentes lo que sustentará mejor el diagnóstico; el periodo de incubación es
en promedio 6 días; se asocia a síntomas sistémicos como fiebre y
artromialgias.
En
chancroide
la úlcera suele ser única (poco
frecuente que sea múltiple) de fondo sucio, necrótico y purulento, bordes mal
delimitados, sangra al contacto,
dolorosa que aumenta a la presión, suele progresar de una pápula a pústula y
posteriormente se ulcera.
la úlcera en el prepucio,
frenillo y surco balano-prepucial; en las mujeres es más frecuente en el horquilla
vaginal; se debe buscar linfadenopatía que se presenta hasta en 50%, suele ser
dolorosa, unilateral y supurativa, lo cual sugiere fuertemente el diagnóstico; el periodo de incubación del H. ducreyi es de 48 a 72 h.
En el
linfogranuloma venéreo
la úlcera genital o pápula
desaparece rápidamente, en algunas ocasiones no se presenta; en esta enfermedad
el signo predominante es la linfadenopatía inguinal y/o femoral bilateral dolorosa
Explorar regiones inguinales
y/o femorales en hombres que tienen sexo con hombres, puede verse manifestado
por proctocolitis o úlceras rectales; el periodo de incubación de la clamidia es
de 5 a 7 días.
En el
granuloma inguinal
se desarrollan pápulas o
nódulos en el sitio de inoculación las cuales con el paso de los días se
ulceran, no son dolorosos y tienen fondo eritematoso con sangrado al contacto.
Los pacientes con granuloma
inguinal se presentan con adenopatías
inguinales y formaciones de
pseudobubones que se ulceran y puede llevar a lesiones extensas. El periodo de
incubación de K. granulomatis es de semanas a meses
Pruebas
diagnósticas
Cuando sea posible se deben
realizar pruebas confirmatorias como son:
1.
Demostración del treponema pallidum
2.
RCP
3.
Prueba de inmuno ensayo para detección
de IgG e IgM
4.
Prueba de ensayo iluminiscente
5.
Prueba de hemaglutinación
6.
Prueba de anticuerpos fluorescentes absorbidos
7.
Prueba de inmuno ensayo recombinante de antígenos.
La prueba de VDRL es altamente
sensible pero poco específica, se recomienda se realice antes del tratamiento.
Ya que otras trepanomatosis como Yaws o mal de pinto pueden dar resultados
positivos, a VDRL/ Prueba de medición rápida de reagina en plasma (1:8). Y no
es posible excluir la sífilis latente en esta situación.
Un VDRL cuantitativo /Prueba de
medición rápida de reagina en plasma se
debe realizar el día que se inicia el tratamiento, ya que esta proporciona una
base precisa para el seguimiento de respuesta a tratamiento
Se recomienda repetir siempre
las pruebas positivas en una segunda muestra para confirmar el resultado con
una prueba diferente
Se recomienda para el tamizaje:
1.
Prueba de inmuno ensayo
2.
Prueba de hemaglutinación
3.
VDRL / Prueba de medición rápida de reagina en plasma
La prueba de inmunoblot se
recomienda cuando la prueba no confirma
el resultado positivo del tamizaje.
Tratamiento
farmacológico de la sífilis primaria
Esquemas recomendados en
sífilis en incubación y/o tratamiento epidemiológico:
1. Penicilina benzatínica G 2.4
MUI IM dosis única
2. Dicloxacilina 100 mg VO por
14 días
3. Azitromicina 1g VO.
Sífilis
temprana (primaria, secundaria y latente)
1. Penicilina benzatínica G 2.4
MUI IM dosis única
2. Penicilina procaínica G 600
000 UI IM por 10 días.
Esquemas
alternativos para sífilis temprana:
(como
en pacientes alérgicos a la penicilina o que no acepten tratamiento parenteral)
1. Doxiciclina 100 mg VO por 14
días III, B
2. Azitromicina 2 g VO (1b, B)
o
Azitromicina 500 mg al día 10
días (II, B)
3. Eritromicina 500 mg. VO por
14 días (III, B)
4. Ceftriaxona 500 mg IM diario
por10 días (si no tiene alergia a las penicilinas)
5. Amoxicilina 500 mg VO +
Probenecid 500 mg por 14 días III, B
Sífilis
latente tardía, gomosa y sífilis cardiovascular
1. Penicilina benzatínica 2,4
MUI IM semanal por dos semanas (tres dosis)
2. Penicilina procaína 600.000
unidades IM dosis única por 17 días
Esquema
alternativo de sífilis latente tardía, sífilis cardiovascular y gomosa
1. Doxiciclina 100 mg VO por 28
días
2. Amoxicilina 2 g VO +
Probenecid 500 mg por 28 días
Sífilis
temprana en el embarazo
1. Penicilina G benzatina 2,4
MUI IM dosis única en el primer y segundo trimestre (II, B). Cuando el
tratamiento es la maternidad iniciado
2. En el tercer trimestre, una
segunda dosis de benzatina penicilina G 2,4 MUI IM debe darse después de una
semana (día 8).
3. Penicilina G procaínica
600.000 unidades IM. diario 10 días (III, B)
Esquemas
alternativos
1. Amoxicilina 500 mg VO +
Probenecid 500 mg VO 14 días (III, B)
2. Ceftriaxona 500 mg IM a
diario 10 días (III, B)
3. Eritromicina 500 mg VO 14
días o Azitromicina 500 mg PO diario 10 días más la evaluación y el tratamiento
de recién nacidos en el parto con penicilina (III, B)
La
sífilis congénita
1. Bencilpenicilina sódica
100,000- 150.000 unidades / kg al día IV
(divididas en dosis de 50.000 unidades /
kg 12 horas en los primeros 7 días de
vida y 8 horas después) 10 días
2. Penicilina procaína 50.000
unidades / kg al día IM10 días
Neurosífilis incluyendo
afectación neurológica y oftálmica de la sífilis temprana
1. Penicilina procaínica
1.8-2.4 MUI IM + Probenecid 500 mg por 17 días
2. Bencilpenicilina 18-24 MUI
diario
Esquemas alternativos
1. Doxiciclina 200 mg VO 28
días
2. Amoxicilina 2g VO. +
Probenecid 500 mg VO 28 días
3. Ceftriaxona 2g IM (con
lidocaína como diluyente) o IV (con agua como diluyente,) 14 días
Doxiciclina es el antibiótico recomendado en pacientes alérgicos a la penicilina
Prescribir doxiciclina 100 mg VO cada 12 h por 14 días
Prescribir ceftriaxona 1 g IV o IM diario por 10 días
Se recomienda prednisolona
40-60 mg diarios durante tres días, a las 24 horas de iniciar el tratamiento
antitreponema
Se recomienda prednisolona
40-60 mg diarios durante tres días, a las 24 horas de iniciar el tratamiento
antitreponema
Tratamiento
farmacológico para herpes simple genital
El aciclovir se debe
administrar a dosis de 200 mg en 5 dosis por día por un periodo de 5 días, vía
oral. O prescribir 400 mg, vía oral, tres veces por día por 5 días.
El valaciclovir se debe
administrar en períodos de tratamiento cortos, a dosis de 500 mg en una dosis
por día por 3 días (Nota: en caso de no contar con ella, valorar la subrogación
en pacientes específicos).
El famciclovir se administra en
un episodio inicial a una dosis de 250 mg tres veces al día, por 5 días.
Se prescribe 1 gr al día, dosis
única, como terapia de manejo corto.
(Nota: en caso de no contar con
ella, valorar la subrogación en pacientes específicos).
Tratamiento farmacológico de chancroide
La azitromicina se administra
en dosis de 1 gr, vía oral en dosis única.
La dosis de ceftriaxona es de
250 mg intramuscular en dosis única
Prescribir ciprofloxacino 500
mg, vía oral, dos veces al día por 3 días
La eritromicina a altas dosis
por 7 días es recomendada por la OMS en el manejo del chancroide, con un alto
índice de eficacia.
Prescribir eritromicina 500 mg
cuatro veces al día VO por 7 días
Tratamiento farmacológico de granuloma venereo
Doxiciclina es el fármaco de
primera línea para linfogranuloma venéreo
Prescribir 100 mg VO cada 12 h
por 21 días
Eritromicina es el fármaco
alternativo para el tratamiento
Prescribir 500 mg VO cada 6 h
por 21 días
Tratamiento farmacológico de granuloma
Azitromicina es el fármaco de
elección para el tratamiento del granuloma inguinal
Prescribir azitromicina 1 g VO
cada semana por 3 semanas
Doxiciclina es el fármaco
alternativo para el tratamiento del granuloma inguina
Prescribir doxiciclina 100 mg
VO cada 12 h por 3 semanas
Ciprofloxacino o norfloxacino
es otro fármaco alternativo para este problema
Prescribir ciprofloxacino 500
mg VO cada 12 h por 3 semanas o norfloxacino
El médico familiar valorará el
envío al servicio de Psicología y Psiquiatría
El riesgo obstétrico se eleva
cuando se diagnostica ETS en cualquier
trimestre del embarazo
Envió a 2do nivel (servicio
Gineco-obstetricia) para tratamiento
oportuno, evitar secuelas y complicaciones en el binomio materno-infantil
Envío
al servicio de Medicina Interna
En caso de cuadro severo por
herpes o complicación (infección diseminada,
encefalitis o neumonitis) o complicaciones en SNC (meningitis o encefalitis)
ameritará incapacidad y valoración por
segundo nivel.
Ante un caso de herpes severo
expedir incapacidad por al menos 10 días
y canalizar a segundo nivel (tratamiento con aciclovir IV).
Valorar
el envío urgente al servicio de Neurología
o Medicina Interna
Persistencia de úlceras
genitales tras la administración de
tratamientos preventivos, sintomáticos y sistémicos acorde a la guía de manejo
y tratamiento de ETS en hombres.
Envió
al servicio de Urología
Persistencia de úlceras
genitales tras la administración de tratamientos preventivos, sintomáticos y
sistémicos acorde a la guía de manejo y trasmisión sexual en mujeres.
Envió
al servicio de Ginecología
Puede existir persistencia de
úlceras en región genital, perianal y anal, después de tratamientos
preventivos, sintomáticos y sistémicos
acordes a la guía de manejo y trasmisión sexual.
El médico familiar valorará el
envío al servicio de Psicología y Psiquiatría
El riesgo obstétrico se eleva
cuando se diagnostica ETS en cualquier
trimestre del embarazo
Envió a 2do nivel (servicio
Gineco-obstetricia) para tratamiento
oportuno, evitar secuelas y complicaciones en el binomio materno-infantil
Envío
al servicio de Medicina Interna
En caso de cuadro severo por
herpes o complicación (infección diseminada,
encefalitis o neumonitis) o complicaciones en SNC (meningitis o encefalitis)
ameritará incapacidad y valoración por
segundo nivel.
Ante un caso de herpes severo
expedir incapacidad por al menos 10 días
y canalizar a segundo nivel (tratamiento con aciclovir IV).
Valorar
el envío urgente al servicio de Neurología
o Medicina Interna
Persistencia de úlceras
genitales tras la administración de
tratamientos preventivos, sintomáticos y sistémicos acorde a la guía de manejo
y tratamiento de ETS en hombres.
Envió
al servicio de Urología
Persistencia de úlceras
genitales tras la administración de tratamientos preventivos, sintomáticos y
sistémicos acorde a la guía de manejo y trasmisión sexual en mujeres.
Envió
al servicio de Ginecología
Puede existir persistencia de
úlceras en región genital, perianal y anal, después de tratamientos
preventivos, sintomáticos y sistémicos
acordes a la guía de manejo y trasmisión sexual.























No hay comentarios.:
Publicar un comentario