DISPOSITIVO INTRAUTERINO Y CONDON
"Los derechos reproductivos
abarcan ciertos derechos humanos que ya están reconocidos en las Leyes
Nacionales. Estos derechos determinan que las personas y las parejas son libres
de decidir con responsabilidad el número y el espaciamiento de los hijos que deseen
tener"
Las personas tienen derecho de acceder,
escoger y gozar de los beneficios del progreso científico, de seleccionar un
método de planificación familiar, basados en los criterios médicos de
elegibilidad (OMS 2004).
La información y los servicios de
salud, educación y demás similares, relacionados con programas de planificación
familiar, son gratuitos cuando los proporcionan las instituciones del sector
público.
CONSEJERIA.- La consejería en planificación
familiar es un proceso de análisis y comunicación personal entre la/el
prestador de servicios y la/el usuario potencial y la/el usuario activo,
mediante el cual se proporciona información, orientación y apoyo educativo a
personas de manera individual y parejas que les permitan tomar decisiones
voluntarias, conscientes e informadas acerca de su vida sexual y reproductiva.
El proceso se debe enfocar a resolver o
aclarar las dudas que se pudieran tener acerca de las indicaciones, uso,
seguridad y efectividad de los métodos anticonceptivos. (NOM-005-SSA2-1993,
2004).
DISPOSITIVO
INTRAUTERINO (DIU).- Es un
artefacto de polietileno que se coloca dentro de la cavidad uterina, con fines
anticonceptivos de forma temporal, NOM-005-SSA2-1993, 2004.
CONDÓN
FEMENINO.- Es una funda
transparente, blanda y resistente hecha de poliuretano, con dos anillos de
plástico uno en cada extremo. El anillo del extremo cerrado se usa para
facilitar inserción y mantener el condón adherido al cuello uterino, el del
extremo abierto es más ancho y permanece fuera de la vagina cubriendo los
genitales de la mujer. Protege el contacto directo del pene con la vagina,
evita el paso de los espermatozoides al conducto cervical, además de proteger
contra las infecciones de transmisión sexual incluyendo VIH/SIDA. NOM-005-SSA2-1993,
2004.
CONDÓN
MASCULINO.- Es un
dispositivo elaborado de látex, cerrado por un extremo conteniendo un
receptáculo para almacenar el semen eyaculado y abierto en el extremo opuesto,
el cual termina en un borde o ribete, se coloca al pene en erección durante la
relación sexual para evitar el paso de los espermatozoides y de microrganismos
a la vagina. Algunos contienen, además, sustancias espermicidas (nonoxinol-9).
Este método contribuye a la prevención de infecciones de transmisión sexual,
incluyendo el VIH/SIDA. NOM-005-SSAZ-1993, 2004.
ESPERMICIDAS.- Son sustancias químicas que impiden el
paso de los espermatozoides, inactivándolos antes de que penetren al canal
cervical. Por lo general, estas sustancias pueden administrarse a través de
diversos vehiculos: cremas, óvulos y espuma en aerosol. Las diversas
presentaciones contienen un vehículo y un espermicida. NOM-005-SSA2-1993, 2004.
Las mujeres que consideren un método
temporal deben recibir información verbal o escrita, que las ayude a elegir el
método más adecuado para ellas, considerando sus necesidades, la cual incluya:
- Eficacia anticonceptiva.
- Tiempo de duración.
- Beneficios no anticonceptivos.
- El proceso de su inserción y de su retiro o descontinuación.
- En qué momento acudir con el personal médico, durante el uso del método.
La consejería en planificación familiar
considerar las diferencias culturales y religiosas.
De manera rutinaria para la elección de
métodos anticonceptivos, se debe realizar historia clínica que incluya:
antecedentes heredo-familiares, menstruales y anticonceptivos.
El personal profesional de la salud que
apoye a las mujeres a tomar decisiones
anticonceptivas, debe conocer las normas
a nivel nacional de acuerdo a los criterios médicos de elegibilidad y
recomendaciones para el uso de éstos.
Los y las profesionales de la salud que
otorguen métodos anticonceptivos deberán considerar los riesgos de infecciones
de transmisión sexual (ITS) y realizar el estudio necesario.
Antes de la elección del método, las y
los profesionales de la salud, deben: Informar y orientar a la mujer para que
compare los riesgos y beneficios de todos los métodos de su interés.
• explicarle los efectos secundarios
más comunes, así como los riesgos.
Los dispositivos intrauterinos, deben
ser aplicados únicamente por personal entrenado en su aplicación y con práctica
que coloque al menos uno al mes.
La historia clínica (incluyendo la
historia sexual) debe realizarse de rutina en la evaluación para la
anticoncepción intrauterina y si el uso del método es adecuado e identificar a
quienes están en alto riesgo de infecciones de transmisión sexual (por ejemplo,
en mujeres menores de 25 años o mayores de 25 años con un nuevo compañero
sexual o más de un compañero sexual en el último año, o si su compañero tiene
otras parejas).
Los dispositivos intrauterinos (DIU's)
actúan previniendo la fertilización.
Se debe informar a las pacientes acerca
de las bajas tasas de fallo de la anticoncepción intrauterina a cinco años de
uso: menos de dos por ciento con la T de cobre 380 A y menos de uno por ciento
con el DIU con levonorgestrel.
Las y los profesionales de la salud
deben saber que los métodos, actualmente, disponibles como dispositivos
intrauterinos, anticonceptivos inyectables e implantes son más costo efectivos
que los anticonceptivos combinados orales, incluso a un año de uso. Los
dispositivos y los implantes son aún más costo efectivos que los
anticonceptivos inyectables. Incrementar el uso de los métodos anteriores puede
reducir el número de embarazos no planeados.
El tiempo de duración de los DIU's
"T" de cobre es de 5 a 10 años, depende del tipo de DIU.
La tasa de embarazo asociada con el uso
de los DIU's que contienen 380 mm2 de cobre es muy baja (menos de 20 en 1000
mujeres usuarias por más de cinco años).
No hay evidencia de que se retrase el
regreso a la fertilidad después de retirar el DIU.
Se debe informar a las pacientes que el
sangrado tipo manchado, el sangrado leve, fuerte o prolongado es común en los
primeros tres a seis meses de uso del DIU de cobre.
Durante la consejería se le debe de
informar a la mujer, acerca de las molestias durante y/o después de la
inserción del dispositivo intrauterino
Hasta el 50% de las mujeres dejan de usar el DIU dentro de los cinco años, las razones más comunes son sangrado vaginal y dolor inaceptable. No hay evidencia de alteraciones de peso por el DIU.
Los cambios de la libido, si llegan a presentarse, son mínimos, tanto con el DIU de cobre como con el de levonorgestrel.
Informar a las mujeres de que el riesgo
de perforación uterina, asociado con el dispositivo intrauterino, se puede
presentar hasta en dos por 1000 inserciones.
Informar a la mujer que puede
incrementarse el riesgo de presentar infección pélvica en los 20 días
siguientes a la inserción del dispositivo intrauterino sin embargo, este riesgo
es similar en las no usuarias del DIU.
El riesgo de desarrollar enfermedad
inflamatoria pélvica, después de la inserción del DIU, es menor de uno en 100
en mujeres que tienen bajo riesgo de infecciones de transmisión sexual.
El DIU puede ser expulsado, pero esto
ocurre en menos de uno de cada 20 mujeres y es más común, en el primer año de
uso, particularmente en los primeros meses de su inserción.
El riesgo de embarazo ectópico, al usar el DIU, es menor en comparación con aquéllas mujeres que no se utilizan métodos anticonceptivos.
El riesgo total de embarazo ectópico, cuando se usa el DIU es muy bajo, aproximadamente uno de cada 1000 en 5 años.
Si una mujer queda embarazada con el
DIU colocado, el riesgo de embarazo ectópico es de uno en 20, por lo que se
debe excluir un embarazo ectópico.
Después de la consejería (acerca de la
disminución de la fertilidad, los riesgos asociados con la inserción y la
eficacia anticonceptiva) las mujeres que son usuarias del DIU de cobre a la
edad de 40 años o más, pueden tener el dispositivo un año después del último
periodo menstrual, o dos años si es mayor de 50 años o hasta que la
anticoncepción no se requiera más.
El personal clínico que coloque
dispositivos intrauterinos, debe ser entrenado apropiadamente y actualizarse,
mantener la competencia y asistir a las actualizaciones regulares para hacer
frente a situaciones de emergencia.
Se debe firmar el consentimiento informado antes de la colocación del dispositivo intrauterino.
Un equipo de emergencia debe de estar
disponible en todas las unidades médicas, en donde se coloquen anticonceptivos
intrauterinos, y tener protocolos de referencia para mujeres que requieran
tratamiento médico adicional.
A todas las mujeres que eligieron la
colocación del dispositivo intrauterino, se les deberá realizar un examen
pélvico bimanual.
Durante la colocación del dispositivo intrauterino, se debe estabilizar el cuello del útero con una pinza y evaluar la longitud de la cavidad uterina, para facilitar la colocación en el fondo del útero y reducir el riesgo de perforación.
Debe de registrarse en el expediente
clínico, el asesoramiento antes y después de la colocación del dispositivo, el
procedimiento y el tipo de dispositivo utilizado.
El DIU no está contraindicado en nulíparas de cualquier edad. Mujeres de cualquier edad pueden usar DIU.
Las mujeres que están amamantando pueden usar el DIU de manera segura.
El personal profesional de la salud tiene que considerar lo siguiente:
EL DIU no está contraindicado en
mujeres con diabetes.
El DIU es un método anticonceptivo efectivo y seguro para mujeres con VIH o SIDA (en este grupo, recomendar el uso de los condones para el sexo seguro).
El DIU más efectivo contiene un mínimo
de 380 mm2 de cobre y tiene bandas en los brazos, esto junto con el tiempo de
duración, debe tenerse en cuenta al decidir que DIU utilizar.
A condición de que se esté plenamente seguro de que la mujer no está embarazada, o si actualmente está utilizando un método anticonceptivo seguro el DIU se puede insertar:
• En cualquier momento del ciclo menstrual. Ideal los primeros cinco días del ciclo.
• En el aborto sin infección la colocación inmediata o diferida con otro método anticonceptivo inmediato. Con infección: tratamiento más otro método anticonceptivo inmediato, curación y colocación a los tres meses.
• Es posible la inserción inmediata
dentro de los diez minutos de la expulsión placentaria y hasta 48 horas
postparto o después de cuatro semanas del parto, independientemente de que haya
sido por vía vaginal o cesárea. No debe aplicarse con antecedentes de RPM mayor
de seis horas o trabajo de parto prolongado.
Se les debe informar a las pacientes
acerca de pedir asistencia médica en cualquier momento, si desarrollan síntomas
de infección pélvica, dolor, persistencia de anormalidades menstruales, retraso
menstrual, que no se palpen los hilos o en su caso que sientan la rama vertical
del dispositivo.
La mujer debe ser informada:
Acerca de los síntomas de perforación uterina o infección que pudieran requerir revisión temprana.
Que la inserción del DIU puede provocar dolor o sangrado por unos días; debe indicarse a la mujer que tomar en caso de presentar dolor.
Acerca de cómo localizar los hilos del DIU y a hacerlo regularmente, para poder detectar una posible expulsión.
Seguimiento después de la inserción del DIU.
Consulta a los siete días con indicación de:
Abstinencia sexual
-No utilizar tampón vaginal
-No bañarse
en tina.
Siguientes controles:
En la primera menstruación postinserción.
Luego cada seis meses.
Durante la lactancia: A los siete días.
Cada tres meses hasta la normalización de los ciclos menstruales,luego, cada
seis meses. En cada visita: reiterar causas de alarma. Interrogar sobre ritmo
menstrual y sus características.
En caso de presentar sangrado abundante o prolongado asociado al DIU, se puede tratar con antinflamatorios no esteroideos y con tranexámico.
Contraindicaciones:
Embarazo.
La septicemia en el posparto posaborto
y la cervicitis purulenta actual, la infección por clamidia o gonorrea.
Las condiciones menos comunes para las
cuales no debe usarse el DIU, incluyen el cáncer del endometrio o cervical, la
cavidad uterina distorsionada, tuberculosis pelviana y el sangrado vaginal
inexplicado que refleja una condición subyacente grave.
Después de la consejería, el DIU con
levonorgestrel es la opción más adecuada para la mayoría de las mujeres que
requieran de anticoncepción y/o para tratarse de menorragia.
Después de la consejería acerca de otros métodos anticonceptivos, las mujeres quienes han sido evaluadas como de alto riesgo para infecciones de transmisión sexual, pueden continuar con la elección del uso del DIU con levonorgestrel.
El DIU con levonorgestrel es el
dispositivo intrauterino más efectivo actualmente disponible.
Se les debe de informar a las mujeres que el DIU con levonorgestrel actúa de forma primaria produciendo cambios en el endometrio, en adición, con los del moco cervical para prevenir la penetración espermática. La mayoría de las mujeres seguirán ovulando.
La tasa de embarazo asociada con el uso
de DIU con levonorgestrel es muy baja (menos de 10 en 1000 más de cinco años).
A las mujeres se les debe informar que
el dispositivo intrauterino con levonorgestrel, es un método efectivo,
reversible con tasas de fallo de menos de uno por 100 mujeres/año.
El tiempo de duración anticonceptiva
del DIU con levonorgestrel es de cinco años.
Todas las mujeres, usuarias del DIU con
levonorgestrel, se les debe de orientar para que regresen a revisión después de
cinco años de uso y discutir la necesidad de retirar y reemplazar.
No hay evidencia de retraso en el
retorno a la fertilidad, después de la remoción o expulsión del DIU-LNG.
Hasta el 60% de las mujeres dejan de
usar el DIU LNG en el plazo de cinco años. Las razones más comunes son,
sangrado vaginal y dolor intenso, una razón menos común es la amenorrea.
No hay evidencia de que el uso del DIU-LNG cause variaciones en el peso. En el uso de todos los DIU's, existen cambios mínimos similares en el estado de ánimo y la libido.
Puede haber mayor probabilidad de
desarrollar acné como resultado de la absorción de progesterona, pero son pocas
las mujeres que interrumpen el uso del DIU-LNG por esta razón.
El riesgo de perforación uterina en el
momento de la inserción del DIU-LNG es muy bajo (menos de uno de cada 1000).
El DIU-LG puede ser expulsado, pero
esto ocurre en menos de uno de cada 20 mujeres en cinco años.
El riesgo de embarazo ectópico durante
el uso del DIU-LNG es muy bajo, uno de cada 1000 en cinco años y es menor, que
cuando no se utiliza algún método anticonceptivo.
Si una mujer queda embarazada con el
DIU-LNG, el riesgo de embarazo ectópico es de uno en 20.
Las mujeres que son mayores de 45 años
o más en el momento de la inserción del DIU-LNG y que son amenorreicas, pueden
mantener el dispositivo hasta que ya no requieran anticoncepción, aunque esto
esté más allá de su duración.
Las y los profesionales de la salud tienen que considerar lo siguiente:
El uso del DIU-LNG en la adolescencia:
No es de primera elección y hay que tomar en cuenta el alto riesgo de ITS.
No existe evidencia de que cualquier
otro medicamento reduzca la eficacia del DIU-LNG.
El DIU-LNG no está contraindicado en
mujeres con diabetes.
El o la profesional de la salud debe
estar pendiente que cuando existe un tumor no diagnosticado de mama, el
utilizar el DIU con levonorgestrel, según los criterios médicos de elegibilidad
de la OMS, los beneficios superan los riesgos teóricos o probados.
El profesional de la salud tiene que
estar pendiente, cuando hay patología benigna de mama y con historia familiar
de cáncer, donde se puede utilizar el DIU con levonorgestrel de acuerdo a los
criterios médicos de elegibilidad de la OMS.
Las mujeres pueden estar seguras de que
hay un rápido retorno de la fertilidad después del retiro del dispositivo con
levonorgestrel.
Se les debe informar a las mujeres que
el uso del DIU con levonorgestrel, puede disminuir en hasta un 90% el flujo
menstrual: Sangrado irregular y manchado son comunes durante los primeros seis
meses posteriores a la inserción. La oligomenorrea o amenorrea son frecuentes
después del primer año de uso.
A las mujeres se les informará que con
el uso del DIU con levonorgestrel, se han reportado síntomas hormonales, sin
embargo, estos no son significativamente diferentes con los síntomas de las
usuarias de DIU con cobre.
Las mujeres serán informadas que a
pesar de que los quistes ováricos, se presentan en las usuarias de DIU con
levonorgestrel, no hay un riesgo incrementado comparado con las usuarias del
DIU de cobre.
Se debe de orientar a las mujeres que
no hay evidencia que sugiera que el DIU con levonorgestrel, tenga un efecto en
la disminución de la densidad mineral ósea.
Si tiene ciclos menstruales:
Puede insertarse el DIU-LNG en cualquier momento dentro de los primeros siete días, después del inicio del sangrado menstrual. No se necesita protección anticonceptiva adicional. También puede insertarse en cualquier otro momento durante el ciclo menstrual, si existe la seguridad de que no hay embarazo.
Si han transcurrido más de siete días desde el inicio del sangrado menstrual, deberá abstenerse de tener relaciones sexuales 0 utilizar protección anticonceptiva adicional durante los siete días siguientes.
Posparto y lactancia materna (incluso post-cesárea)
-Si la mujer tiene cuatro o más semanas posparto y está en amenorrea, puede insertarse un DIU-LNG si existe la seguridad de que no hay embarazo. No se necesita protección anticonceptiva adicional. -Si la mujer tiene cuatro o más semanas posparto o más, y se han reanudado los ciclos menstruales, puede insertarse un DIU-LNG y deberá abstenerse de tener relaciones sexuales o utilizar protección anticonceptiva adicional durante los siete días. siguientes.
No debe insertarse un DIU-LNG a mujeres con Sepsis puerperal.
En el caso de mujeres con más de 48 horas y menos de cuatro semanas posparto, no se recomienda habitualmente usar DIU-LNG, a menos que no estén disponibles otros métodos más apropiados o no sean aceptables.
Contraidicaciones:
Cáncer de mama actual.
Múltiples factores de riesgo cardiovascular.
El seguimiento se hará después del
primer mes de colocación o tres a seis semanas posteriores a la inserción, para
excluir infección, perforación o expulsión. Posterior a ese lapso, las mujeres
pueden acudir para aclarar cualquier duda o cuando desee cambiar de método o
cuando sea momento de su retiro.
Seguimiento: Después de la siguiente
menstruación a la inserción, posteriormente, cada seis meses. Durante la
lactancia: A los siete días después de la inserción y posteriormente cada tres
meses hasta la normalización de los ciclos menstruales, finalmente cada seis
meses.
Los y las profesionales de la salud
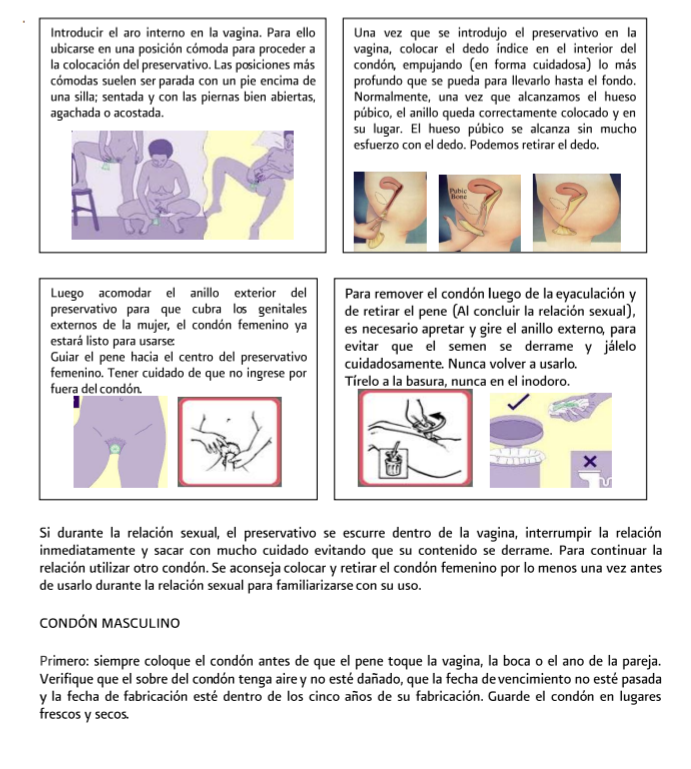
deben promover el uso frecuente y correcto del condón de látex como método
anticonceptivo, como protección para infección del virus de inmunodeficiencia
humana y otras infecciones de transmisión sexual. A los hombres y mujeres se
les debe dar información acerca de los condones masculinos y femeninos.
Mujeres que utilicen métodos
anticonceptivos de barrera, se les tiene que proporcionar consejería relevante,
sobre la anticoncepción de emergencia.
Los y las profesionales de la salud
deben asesorar a hombres y mujeres acerca del correcto uso de los métodos de
barrera, enfatizando la necesidad de protección complementaria contra embarazo
e infecciones.
Los y las profesionales de la salud
deben promover el uso frecuente y correcto del condón de látex como método
anticonceptivo como protección para infección del virus de inmunodeficiencia
humana y otras infecciones de transmisión sexual. A los hombres y mujeres se
les debe dar información acerca de los condones masculinos y femeninos.
A mujeres que utilicen métodos
anticonceptivos de barrera, se les debe de proporcionar consejería relevante
sobre la anticoncepción de emergencia.
Los y las profesionales de la salud
deben asesorar a los hombres y mujeres, acerca del correcto uso de los métodos
de barrera. Deben enfatizar la necesidad de protección complementaria contra
embarazo e infecciones.
Orientar a hombres y mujeres acerca del
uso correcto de los condones, el uso apropiado de lubricantes, tamizaje de
infecciones de transmisión sexual y cuando la anticoncepción de emergencia
pueda ser requerida.
La única contraindicación para el uso
de condón de látex, es para las personas que son sensibles o tienen alergia a
las proteínas del mismo.
El uso de condones lubricados con espermaticidas
no se debe recomendar. Sin embargo, el uso de Nonoxynol-9 es preferible a no
usar condón.
El nonoxynol-9 no debe utilizarse para
reducir el riesgo de infecciones de transmisión sexual y de infección del VIH.
Los condones siempre deben ser usados para reducir el riesgo de infecciones.
Desde que se conoce que el nonoxynol-9 puede causar daño epitelial e incrementar el riesgo de infecciones de transmisión sexual, las mujeres que tienen múltiples contactos sexuales al día, se les tiene que informar sobre la necesidad de suspender el uso de productos con nonoxynol-9.
Generalmente no se recomienda el uso de condones lubricados con espermaticidas.
Informar que se tiene que revisar las
medidas de seguridad marcadas en el empaque de los condones y la caducidad
antes de su uso.
Cuando se usa lubricante con los condones de látex se recomienda no utilizar las preparaciones a base de aceite.
El uso de un condón reforzado (más
grueso) en lugar de los condones estándar, no reduce el riesgo de ruptura y
generalmente no se recomienda.
Hombres y mujeres deben ser informados
que cuando usan frecuente y correctamente los condones masculinos tienen más
del 98% de efectividad para prevenir el embarazo y son similares para los
condones de látex y los que no tienen látex.
En general la evidencia sustenta que el
uso del condón reduce el riesgo de infecciones de transmisión sexual. Sin
embargo, incluso con el uso correcto y constante, la transmisión puede ocurrir.
Se debe de ofrecer y proporcionar la anticoncepción de emergencia con progesterona a mujeres que sólo utilizan el condón como método anticonceptivo.


























No hay comentarios.:
Publicar un comentario