CICLO GENITAL FEMENINO
La duración media del ciclo genital femenino es de 28 días, considerándose normal los ciclos entre 21-35 días. Distinguimos tres fases, comenzando desde el primer día de la última regla, que se considera el primer día del ciclo:
1. Fase hemorrágica o menstruación: entre los días 1-3 del ciclo.
2. Fase proliferativa: desde el 4.° día hasta el día 14 del ciclo, que es cuando se produce la ovulación.
3. Fase
secretora o lútea: comienza tras la ovulación (día 14) hasta el día 28 que es
cuando comienza el primer día de la menstruación del siguiente ciclo.
CONCEPTOS
Oligomenorrea:
Son
ciclos menstruales que duran más de 35 días, es decir, las mujer tiene pocas
reglas a lo largo del año. Se suele deber a oligo o anovulación (SOP).
Polimenorrea:
Ciclos
menstruales de menos de 21 días.
Hipermenorrea:
Sangrado
menstrual muy abundante.
Hipomenorrea:
Sangrado
menstrual poco abundante.
Dismenorrea:
Dolor
habitual en la menstruación. Si es primaria es idiopática, aunque también puede
ser secundaria a endometriosis, quistes de ovario, etc.
Metrorragia:
Sangrado
a intervalos irregulares.
Menometrorragia:
Sangrado
irregular excesivo.
Spotting periovulatorio:
Pequeño
sangrado en los días circundantes a la ovulación por el pico de estrógenos
previo.
Hipotálamo
Produce
la hormona reguladora de la secreción de gonadotrofinas (GnRH) que estimula la
secreción de gonadotropinas (LH, FSH) en la hipófisis anterior. Se libera de
forma pulsátil, de manera que cuando los pulsos son rápidos se sobreestimula la
liberación de LH y cuando son lentos de FSH.
Cuando
la liberación es continua los receptores se desensibilizan y se inhiben У tanto
la LH como la FSH.
La GnRH
es inhibida por la dopamina.
Hipófisis
La
hipófisis anterior libera las gonadotropinas (LH, FSH) cuando la GnRH llega del
hipotálamo a la hipófisis. Son glicoproteínas que tienen dos subunidades: la
subunidad beta, que es específica, y una subunidad alfa, que es igual a la de
la TSH y a la de HCG. Los análogos de las gonadotropinas tienen diversas
aplicaciones como: disminución del tamaño de los miomas, recuperación de la
anemia tras tratamiento quirúrgico de los miomas, disminución del tamaño de los
endometriomas o para el control de los ciclos en las fecundaciones in vitro.
FSH (hormona foliculoestimulante)
La
liberación de ésta hormona sigue el siguiente esquema:
•
Primera meseta hormonal en la primera etapa de la fase proliferativa que es
cuando se produce el crecimiento folicular y la selección del folículo
dominante.
• Justo
antes de la ovulación se produce un pico de FSH que produce el crecimiento de
las células de la granulosa ovárica del folículo seleccionado. Además induce la
actividad de la aromatasa de la granulosa responsable de la transformación de
los andrógenos en estrógenos y de aumentar sus propios receptores en la
granulosa.
La FSH
es inhibida por los estrógenos, que se producen gracias a su acción mediante un
feedback negativo, y por la inhibina folicular, que se produce en las células
de la granulosa ovárica.
LH (hormona luteizante)
Su
liberación tiene un pico ovulatorio que se produce gracias al efecto de los
estrógenos y que da lugar a la ovulación, es decir, sin pico de LH no se
produce ovulación. Estimula a las células de la teca ovárica para la producción
de andrógenos y contribuye a la formación del cuerpo lúteo.
Gónadas
Estrógenos
El
principal estrógeno sintetizado en la edad fértil y el más potente es el
estradiol que se sintetiza
principalmente en el ovario. Durante la gestación predomina el estriol, que
deriva en su mayor parte de esteroides fetales, mientras que en la menopausia
el estrógeno más importante es la estrona, que procede de la conversión de los
andrógenos en la grasa periférica.
El
estradiol es el estrógeno sintetizado por el ovario de forma más importante y
activa. Los estrógenos se liberan de manera creciente hasta 24-36 horas antes
de la ovulación y tienen otro pico en la fase lútea. En el ovario inducen la
producción de receptores de la FSH y son tróficos para todo el aparato genital
femenino, estimulando el crecimiento y proliferación de los órganos sexuales.
Son producidos por el cuerpo lúteo y por la aromatización de los andrógenos en
la granulosa ovárica.
Los
niveles altos de estrógenos producen un "efecto gatillo" y disparan
la producción de LH, mientras que cuando los niveles son bajos o moderados
inhiben a la FSH. Bloquean a la prolactina en la excreción de la leche.
Progesterona
Su
secreción aumenta en la segunda fase del ciclo (secretora), por la secreción
del cuerpo lúteo, alcanzando sus niveles máximos 8 días después del pico de LH.
Durante
la gestación la mayor parte procede de precursores maternos (colesterol),
participando como precursor en la este roidogénesis fetal. Durante el primer
trimestre es sintetizado principalmente por el cuerpo lúteo y a partir de la
semana 12 por la placenta.
Se
encarga fundamentalmente de preparar las mamas para la lactancia, de deprimir
la excitabilidad de las fibras musculares miometriales y de la relajación de las
fibras musculares lisas del aparato digestivo y ureteral. Aumenta la viscosidad
del moco cervical debido a la disminución de su contenido en ácido siálico y de
su cantidad, dificultando el paso de nuevos espermatozoides y aumenta el
metabolismo y la temperatura corporal encontrando temperaturas mayores de 37
°C tras la ovulación.
Andrógenos
Se
producen en la teca ovárica debido a la estimulación de la LH y son utilizados
para la formación de estrógenos gracias a la acción de la aromatasa de la
granulosa y del cuerpo lúteo. Si existen niveles androgénicos altos se inhibe
la aromatasa y se produce atresia de los folículos y disminución de la
producción de estrógenos. La fuente principal de andrógenos en la mujer es el
ovario y la glándula suprarrenal.
La
testosterona es el principal andrógeno natural circulante en la mujer, el 50%
de la testosterona circulante pro cede de la conversión periférica de la
androstendiona (mayor en la grasa).
La
testosterona se transforma en el interior de los efectores en dehidrotestosterona
(5-alfa-reductasa) siendo el más importan te en cuanto a efecto biológico. La
dehidroepiandrosteronal (DHEA) es un andrógeno natural sintetizado en la
suprarrenal, mientras que la androstendiona se produce tanto en la suprarrenal
como en las gónadas.
En la
pubertad el ovario contiene 500.000 folículos primordiales de los cuales 400
llegarán a ovular.
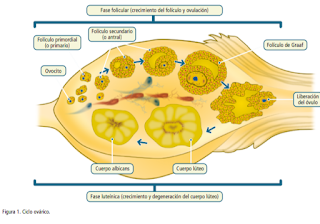
Fase folicular
La
cohorte de folículos primordiales seleccionados en el ovario crece gracias a la
estimulación de la FSH. Cuando los niveles de FSH descienden se produce la
selección del folículo dominante (es el que más receptores tiene para la FSH) y
el resto se atresian ya que no hay suficiente FSH para mantenerlos. En el
folículo seleccionado distinguimos dos capas.
Granulosa
Contiene
receptores para la FSH, por lo que su desarrollo depende de ésta y del ambiente
estrogénico. La granulosa contiene aromatasa que produce el estradiol a partir
de andrógenos procedentes de la teca, mientras que cuando nos encontramos en un
ambiente con excesiva cantidad de andrógeno se atresia. La inhibina, inhibidor
selectivo de la FSH, se sintetiza en la granulosa, además de en la placenta,
suprarrenal, riñón y cerebro.
Teca
La LH
estimula su desarrollo y se encarga de producir principalmente andrógenos que
llegan a la granulosa para transformarse en estradiol.
Ovulación
Se
produce en el día 14 del ciclo como consecuencia del pico de LH. Se genera un
pico de estradiol que dispara el pico de LH produciéndose 10-12 horas después
la ovulación. En este momento se expulsa un ovocito que continúa la meiosis
hasta metafase Il (ovocito secundario) completándose la primera meiosis. La
segunda división meiótica se producirá tras la fecundación.
Fase lútea
Dura de
13-15 días, siendo fija esta duración. Se colapsa el folículo transformándose
en cuerpo lúteo, que es el encargado de producir progesterona (estimulado por
la LH) y pequeñas cantidades de estrógenos. Si hay embarazo persiste 3-4
semanas produciendo progesterona y estrógenos, mantenido y estimulado por la
HCG.
Menstruación
La
luteólisis es inducida por los estrógenos mediante el aumento de prostaglandina
F, que se encarga de inhibir la síntesis de progesterona y la unión de LH a su
receptor correspondiente
Fase proliferativa
Se
produce un aumento del espesor glandular, estromal y vascular gracias a la
acción estrogénica.
Fase secretora
Se
produce un crecimiento glandular y una maduración del estroma gracias a la
acción de la progesterona y de los estrógenos.
Fase de descamación o menstruación
Durante
esta fase la capa funcional endometrial se descama debido a la deprivación
hormonal. En resumen, en la fase proliferativa o preovulatoria se segregan
fundamentalmente estrógenos, mientras que en la fase secretora o postovulatoria
predomina la progesterona, aunque también hay estrógenos.
El
ciclo comienza con el primer día de sangrado menstrual. A partir de entonces la
GnRH es liberada de manera pulsátil desde el hipotálamo y llega a la hipófisis
para estimular la secreción de FSH, que llega al ovario, donde estimula el crecimiento folicular produciendo en su capa granulosa la con versión de
andrógenos en estradiol. Éste llega al endometrio. donde estimula su
crecimiento e inhibe junto con la inhibina a la FSH. Con la disminución de la
FSH se produce la selección del folículo dominante y la atresia del resto de
folículos. El folículo dominante produce estrógenos elevándose sus niveles
sistémicos, lo que dará lugar al pico de FSH, y posteriormente a un pico de LH
que dará lugar a la ovulación el día 14 del ciclo.
Tras la
ovulación, la LH produce la transformación del folículo en el cuerpo lúteo, que
producirá progesterona para adecuar el endometrio para la gestación. Parte de
esta progesterona se transforma en andrógenos y en estrógenos (pico en la fase
secretora). En los casos en los que no se produce fecundación, se produce la
luteólisis y la menstruación, produciéndose poco antes de esto un nuevo aumento
de la FSH que produce la
selección
de una nueva cohorte folicular. Las hemorragias vaginales anormales, frecuentes
en el primer año tras la menarquia, son debidas a ciclos anovulatorios (MIR).
El primer signo de desarrollo puberal en las niñas es la telarquia



















No hay comentarios.:
Publicar un comentario